Ревматизм у детей — серьезное заболевание, влияющее на здоровье и качество жизни. В статье рассмотрим причины, симптомы и методы диагностики ревматизма, а также важность раннего выявления и лечения. Понимание особенностей ревматизма поможет родителям и медицинским работникам своевременно реагировать на тревожные симптомы и обеспечивать необходимую помощь юным пациентам.
Характеристика болезни ревматизм
Ревматизм у детей вызывает серьезные опасения у специалистов в области педиатрии и ревматологии. Эксперты отмечают, что это заболевание, часто проявляющееся в виде воспалительных процессов в суставах, может привести к долгосрочным последствиям для здоровья ребенка. Важно, чтобы родители обращали внимание на первые симптомы, такие как боль в суставах, отеки и ограничение подвижности. Раннее выявление и лечение играют ключевую роль в предотвращении осложнений. Врачи подчеркивают необходимость комплексного подхода, включая медикаментозную терапию и физиотерапию, что позволяет значительно улучшить качество жизни маленьких пациентов. Кроме того, эксперты рекомендуют регулярные обследования и мониторинг состояния здоровья, чтобы обеспечить своевременное вмешательство и поддержку.

Классификация заболевания
В медицине существует следующая классификация заболеваний, основанная на локализации поражения:
- Полиартрит (ревматическое поражение крупных суставов опорно-двигательного аппарата);
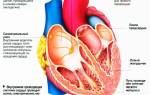
- Ревмокардит (при поражении сердца);
- Пневмония (ревматоидное поражение легких у детей);
- Ревматическая болезнь почек;
- Хорея (поражение нервной системы);
- Васкулит (ревматоидное поражение кожи).
Ревматизм проходит через несколько стадий:
- Острая стадия (выраженные симптомы, быстрое развитие болезни, продолжающееся 2-3 недели);
- Подострая стадия (симптомы становятся менее выраженными, однако этот этап может длиться до полугода);
- Хронический ревматизм у детей (болезнь может затягиваться от 6 месяцев до нескольких лет, симптомы могут практически отсутствовать);
- Рецидивирующий ревматизм (после острого периода наступает ремиссия, после которой обострения могут происходить несколько раз в год);
- Латентное течение ревматизма (симптомы отсутствуют, болезнь может не проявляться до появления порока сердца).
| Симптом | Возможные причины (в контексте ревматизма) | Рекомендации |
|---|---|---|
| Лихорадка (высокая температура) | Инфекция, вызванная стрептококком группы А (ГАГС) | Обратиться к врачу, начать лечение антибиотиками, обеспечить постельный режим |
| Боль в суставах (артралгия) | Воспаление суставов, вызванное аутоиммунной реакцией на ГАГС | Применение обезболивающих и противовоспалительных препаратов, покой, физиотерапия |
| Отек суставов | Воспаление синовиальной оболочки суставов | Покой, холодные компрессы, противовоспалительные препараты |
| Кожаные высыпания (эритема кольцевидная) | Аллергическая реакция на ГАГС | Симптоматическое лечение, наблюдение у врача |
| Кардит (воспаление сердца) | Аутоиммунное повреждение сердечной мышцы и клапанов | Строгий постельный режим, кардиологические препараты, возможно, хирургическое вмешательство |
| Хорея (непроизвольные движения) | Неврологические нарушения, связанные с аутоиммунным процессом | Лечение симптомов, наблюдение у невролога |
| Утомляемость и слабость | Общее воспаление, лихорадка, кардит | Постельный режим, полноценный отдых, сбалансированное питание |
Интересные факты
Вот несколько интересных фактов о ревматизме у детей:
-
Автоиммунное заболевание: Ревматизм у детей, также известный как ревматическая лихорадка, является осложнением стрептококковой инфекции (например, ангины). Это заболевание может возникнуть, если стрептококковая инфекция не была должным образом лечена, и иммунная система начинает атаковать собственные ткани организма, включая сердце, суставы и нервную систему.
-
Симптомы и диагностика: Ревматизм может проявляться различными симптомами, включая боли в суставах, лихорадку, сыпь и усталость. У детей это заболевание может быть трудно диагностировать, поскольку его симптомы могут напоминать другие заболевания. Важно раннее выявление и лечение, чтобы предотвратить серьезные осложнения, такие как повреждение сердца.
-
Долгосрочные последствия: Если ревматизм не лечить, он может привести к серьезным долгосрочным последствиям, включая хронические заболевания сердца, такие как ревматический порок сердца. Поэтому регулярные медицинские осмотры и контроль за состоянием здоровья детей, перенесших стрептококковые инфекции, имеют решающее значение для предотвращения развития ревматизма.

Причины болезни
Детский ревматизм может быть вызван рядом факторов, среди которых:
- Длительные острые инфекционные болезни, выступающие в роли очагов воспаления (такие как ОРВИ, тонзиллит, скарлатина и другие);
- Нарушение работы защитных механизмов организма (недостаточная способность иммунной системы справляться с бактериями гемолитического стрептококка);
- Наследственная предрасположенность к возникновению подобных заболеваний.
Патогенез ревматизма
Патогенез в медицине обозначает процессы, происходящие в организме на биохимическом уровне, которые характеризуют различные заболевания.
Эксперты выделяют следующие аспекты патогенеза ревматической лихорадки у детей:
- Токсическое влияние некоторых компонентов стрептококковых бактерий на человеческий организм, особенно на сердце, поскольку определенные ферменты стрептококка могут оказывать прямое кардиотоксическое воздействие на этот орган;
- Некоторые штаммы стрептококковых бактерий содержат антигенные вещества, которые имеют сходство с тканями сердца человека.

Симптомы болезни
Симптомы ревматизма у детей могут возникнуть через 2-3 недели после перенесенной инфекции верхних дыхательных путей, таких как ангина или фарингит.
К признакам развития ревматоидной болезни у детей относятся:
- Повышение температуры тела до 40 градусов;
- Общая интоксикация организма;
- Лихорадочные состояния;
- Увеличенная утомляемость и снижение физической активности;
- Боли в области живота;
- Приступы полиартрита (боли в крупных и средних суставах);
- Образование ревматоидных узелков под кожей в местах пораженных суставов;
- Симптомы, указывающие на поражение сердца – ревмокардит:
- Общее ухудшение состояния здоровья;
- Побледнение кожи;
- Увеличение размеров сердца;
- Наличие характерных шумов в сердце;
- Тахикардия или аритмия (нарушение сердечного ритма);
- Проблемы с кровообращением, например, носовые кровотечения (в редких случаях).
Не стоит ожидать, что все перечисленные симптомы появятся одновременно и в полном объеме. Это основные признаки, которые могут проявляться при ревматоидном поражении у детей, и одновременно их появление наблюдается крайне редко.
Помощь специалиста
Если после перенесенной инфекции вы заметили у своего ребенка один или несколько из перечисленных симптомов, обязательно проконсультируйтесь с врачом.
В таких ситуациях помощь могут оказать следующие специалисты:
- Терапевт (оценит общее состояние ребенка и при необходимости направит к узкому специалисту);
- Ревматолог (врач, который занимается заболеваниями суставов и опорно-двигательного аппарата);
- Кардиоревматолог (специалист, который лечит ревматические заболевания сердца).
Диагностика ревматизма
После проведения сбора анамнеза и осмотра пациента, врач назначает ряд дополнительных лабораторных исследований, которые помогают подтвердить диагноз. Всемирная организация здравоохранения (ВОЗ) использует критерии, разработанные профессором Джонсом в 1992 году, для установления диагноза.
В медицинской практике применяются следующие диагностические методы:
- Электрокардиограмма (ЭКГ) позволяет анализировать интервалы Р-Q, что важно для оценки сердечного ритма;
- Рентгенография — исследование контуров сердца (при ревматизме размеры сердца обычно увеличены);
- Фонокардиография фиксирует характерные систолические шумы;
- Ультразвуковое исследование (УЗИ) помогает выявить наличие порока сердца у пациентов с ревматизмом;
- Анализ венозной крови позволяет определить:
- Наличие стрептококковых бактерий;
- Повышенный уровень СОЭ (скорости оседания эритроцитов);
- Увеличенное содержание серомукоида;
- Избыточное количество иммуноглобулинов типов A, M и G;
- Повышение уровня С-реактивного белка (СРБ);
- Увеличение титров АСГ.
Лечение заболевания
Протекание ревматизма у детей характеризуется более выраженными симптомами и более интенсивным течением по сравнению с аналогичными проявлениями у взрослых. Обычно, с возрастом пациента заболевание протекает легче.
Процесс лечения ревматизма у детей включает следующие этапы:
- Госпитализация на срок от 1 до 2 месяцев для медикаментозного лечения острой фазы болезни;
- Продолжение приема назначенных препаратов после выписки из больницы (дозировка может быть уменьшена в зависимости от улучшения состояния пациента);
- Соблюдение постельного режима в течение примерно месяца;
- Прохождение курса лечебной физкультуры, который длится от 2 до 3 недель (программу ЛФК разрабатывает опытный физиотерапевт);
- Проведение терапии, направленной на предотвращение дальнейшего прогрессирования заболевания (прием медикаментов в течение 5-6 лет);
- При необходимости назначается специальная диета (стол №10).
Медикаментозная терапия
Лечение медикаментами направлено на достижение следующих целей:
- Устранение стрептококковых инфекций, вызывающих ревматизм у детей;
- Восстановление общего состояния здоровья пациента после перенесенной болезни;
- Восстановление нормальной работы органов и систем, пораженных ревматизмом;
- Предотвращение повторных эпизодов ревматоидной лихорадки.
Для терапии заболевания применяются следующие препараты:
- Антибактериальные средства из группы пенициллинов (пенициллин, бициллин):
- В острой фазе лечение продолжается 10-14 дней с дозировкой 20-50 мг на 1 кг массы тела в сутки;
- При хроническом течении болезни вводится инъекция 600-750 мг препарата раз в три недели.
- НПВС (например, метиндол или вольтарен) в дозировке 50-70 мг на 1 кг массы тела ребенка в сутки, не превышая 2 г, курс лечения составляет 30-45 дней;
- Глюкокортикоидные препараты, такие как аспирин и преднизолон (назначаются при тяжелом течении болезни и выраженном ревматоидном поражении);
- Антибиотики с противовоспалительным эффектом (азитромицин, рокситромицин, кларитромицин);
- Препараты хинолинового ряда, такие как делагил или плаквенил, применяются в течение 1-2 лет.
Медикаментозное лечение оказывает значительное терапевтическое воздействие на организм ребенка. Для поддержания положительного результата важно обеспечить сбалансированное питание пациента. Рацион должен состоять из полезных продуктов и включать достаточное количество калия, который содержится в капусте, картофеле, твороге, фруктах, гречке и овсянке.
В следующем видео представлены основные принципы лечения ревматоидной лихорадки у детей:
Прогноз при ревматизме
На сегодняшний день ревматизм у детей, как правило, не приводит к серьезным и необратимым последствиям. Тем не менее, специалисты отмечают, что после первой острого эпизода ревматоидной атаки риск возникновения сердечного порока составляет 10-15%. При повторных и других атаках этот риск возрастает.
Если в первые дни после начала атаки ребенку будет предоставлена квалифицированная медицинская помощь и начато соответствующее лечение, вероятность избежать сердечного порока значительно возрастает. Заботьтесь о здоровье ваших детей!
Профилактика ревматизма у детей
Профилактика ревматизма у детей является важным аспектом охраны здоровья, так как это заболевание может привести к серьезным осложнениям, включая повреждение сердечно-сосудистой системы и суставов. Основные меры профилактики направлены на укрепление иммунной системы, улучшение общего состояния здоровья и снижение риска инфекционных заболеваний, которые могут спровоцировать развитие ревматизма.
Одним из ключевых аспектов профилактики является своевременное лечение инфекций, особенно стрептококковых, которые могут вызвать ревматическую лихорадку. Родителям следует обращать внимание на симптомы, такие как боль в горле, высокая температура, а также на наличие других признаков инфекционного процесса. При подозрении на ангину или другие инфекции необходимо незамедлительно обратиться к врачу для назначения соответствующего лечения.
Кроме того, важно следить за состоянием здоровья ребенка в целом. Регулярные медицинские осмотры помогут выявить возможные проблемы на ранних стадиях. Врач может рекомендовать вакцинацию против инфекций, которые могут спровоцировать ревматизм, таких как дифтерия, коклюш и другие.
Физическая активность также играет значительную роль в профилактике ревматизма. Умеренные физические нагрузки способствуют укреплению мышц и суставов, улучшают кровообращение и общее состояние здоровья. Родителям следует поощрять детей заниматься спортом, выбирая подходящие виды активности, которые соответствуют возрасту и физическим возможностям ребенка.
Правильное питание является еще одним важным элементом профилактики. Рацион ребенка должен быть сбалансированным и включать достаточное количество витаминов и минералов, необходимых для поддержания иммунной системы. Употребление свежих овощей, фруктов, рыбы и нежирного мяса поможет укрепить организм и снизить риск развития заболеваний.
Также стоит обратить внимание на психологическое состояние ребенка. Стресс и эмоциональные нагрузки могут негативно сказаться на здоровье, поэтому важно создать комфортную и поддерживающую атмосферу в семье. Регулярное общение, занятия совместными хобби и время, проведенное вместе, помогут укрепить эмоциональную связь и снизить уровень стресса.
Наконец, родителям следует быть внимательными к наследственности. Если в семье есть случаи ревматизма или других аутоиммунных заболеваний, необходимо обсудить это с врачом и, возможно, пройти дополнительные обследования для раннего выявления возможных проблем.
Вопрос-ответ
Каковы основные симптомы ревматизма у детей?
Симптомы ревматизма у детей могут включать боль и отек в суставах, усталость, лихорадку, а также высыпания на коже. Важно обратить внимание на изменения в поведении ребенка, такие как снижение активности или жалобы на дискомфорт.
Как диагностируется ревматизм у детей?
Диагностика ревматизма у детей включает клинический осмотр, анализы крови на наличие воспалительных маркеров и, при необходимости, рентгенографию суставов. Врач может также использовать специальные тесты для оценки функции суставов и общего состояния здоровья ребенка.
Какие методы лечения ревматизма существуют?
Лечение ревматизма у детей может включать нестероидные противовоспалительные препараты для уменьшения боли и воспаления, а также кортикостероиды в более тяжелых случаях. Важно также проводить физиотерапию и реабилитацию для восстановления функции суставов и улучшения качества жизни ребенка.
Советы
СОВЕТ №1
Регулярно проводите медицинские осмотры у педиатра. Ревматизм может проявляться различными симптомами, и ранняя диагностика поможет предотвратить серьезные осложнения. Обратите внимание на любые жалобы ребенка, такие как боли в суставах или усталость.
СОВЕТ №2
Обеспечьте ребенку сбалансированное питание. Включите в рацион продукты, богатые омега-3 жирными кислотами, антиоксидантами и витаминами, которые могут помочь снизить воспаление и поддержать общее здоровье суставов.
СОВЕТ №3
Поощряйте физическую активность, но следите за тем, чтобы она была умеренной и соответствовала состоянию здоровья ребенка. Упражнения, такие как плавание или йога, могут помочь укрепить мышцы и улучшить гибкость суставов.
СОВЕТ №4
Обсуждайте с врачом возможные методы лечения и реабилитации. В зависимости от состояния ребенка, могут быть рекомендованы физиотерапия, медикаменты или специальные упражнения, которые помогут улучшить качество жизни и снизить симптомы ревматизма.