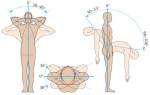
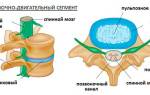
Что это такое: определение и патогенез
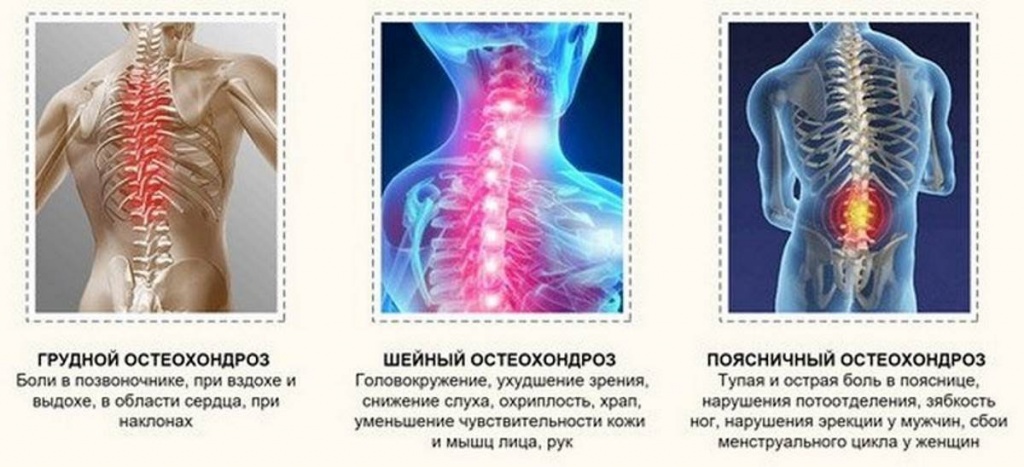
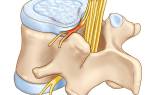
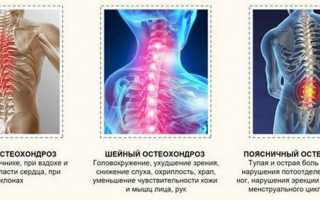
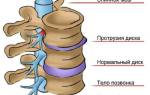
Торакалгия, или межреберная невралгия, — это болевой синдром, возникающий из-за компрессии или раздражения нервов в межреберных пространствах. Компрессия может происходить как от грудных позвонков, так и от окружающих тканей: связок, мышц и сухожилий. Основной причиной торакалгии является остеохондроз грудного отдела позвоночника, встречающийся у 50-60% пациентов.
Мышечный спазм, то есть непроизвольное сокращение мышц, также может вызывать боли. Это происходит из-за неудобной позы, длительного нахождения в одном положении или чрезмерной физической нагрузки. Факторы, увеличивающие риск межреберной невралгии:
- переохлаждение;
- сильные эмоциональные переживания, включая хронический стресс;
- респираторные инфекции;
- травмы грудной клетки;
- эндокринные заболевания, влияющие на метаболизм;
- возрастные изменения сосудов, такие как снижение их эластичности;
- повышенный тонус мышц спины и плеч.
Торакалгия может возникать у пациентов любого возраста и быть связана с другими заболеваниями позвоночника, такими как спондилит или опухоли. Необходимо провести дифференциальную диагностику с заболеваниями сердца и желудка, так как симптомы могут совпадать.
Обратите внимание! Основная категория пациентов с торакалгией, связанной с остеохондрозом грудного отдела, — лица старше 40 лет. В подростковом возрасте распространенность данной патологии не превышает 1,7%.
Врачи отмечают, что тораколгия, возникающая на фоне остеохондроза грудного отдела позвоночника, является распространенной проблемой, которая может значительно ухудшить качество жизни пациента. Симптомы, такие как боль в грудной клетке и ограничение подвижности, часто путают с сердечными заболеваниями, что затрудняет диагностику. Специалисты подчеркивают важность комплексного подхода к лечению, включая физиотерапию, медикаментозную терапию и, в некоторых случаях, мануальную терапию. Регулярные физические упражнения и поддержание правильной осанки также играют ключевую роль в профилактике обострений. Врачи рекомендуют не игнорировать первые симптомы и обращаться за медицинской помощью, чтобы избежать серьезных осложнений.

Признаки и клинические проявления
Приступы торакалгии часто напоминают боли при сердечных заболеваниях, поэтому важно уметь распознавать их признаки и знать основы первой помощи. Главный симптом торакалгии, связанной с остеохондрозом грудного отдела позвоночника, — сильная боль, которая может быть жгучей, колющей, режущей или кинжаловидной. Болевой приступ острый, дискомфорт усиливается при изменении положения тела, вдохе, кашле или чихании, а также при нажатии на определенные участки спины. Боль чаще локализуется в левой части грудной клетки, но может иррадиировать в область ключицы, лопаток и пояснично-крестцовой зоны.
Типичные симптомы торакалгии при грудном остеохондрозе:
- затруднение дыхания (боль при вдохе);
- подергивание мышц;
- покраснение кожи лица;
- повышенное потоотделение;
- покалывание в центре груди с распространением в левую часть грудной клетки;
- снижение или отсутствие чувствительности в области поврежденных нервных окончаний.
При появлении таких симптомов необходимо провести электрокардиограмму (ЭКГ) для оценки электрической активности сердца и исключения сердечных заболеваний, так как симптомы торакалгии и стенокардии могут совпадать. Для удобства представлена таблица с основами дифференциальной диагностики болей в области груди.
Таблица. Дифференциальная диагностика торакалгии с заболеваниями сердца и желудка.
| Клинический симптом | При торакалгии | При заболеваниях сердца | При патологиях желудка |
|---|---|---|---|
| Длительность болевого приступа | Боль может длиться долго и не исчезает при изменении положения тела. Без лечения сохраняется до 48 часов и более. | Обычно от 2 до 15 минут (после чего появляются другие симптомы сердечной недостаточности). | Приступообразная боль, возникающая или усиливающаяся после еды (в течение 1 часа). |
| Связь с приемом нитроглицерина | Боль не проходит после применения нитроглицерина. | Уходит в течение 5-10 минут после сублингвального применения нитроглицерина. | В редких случаях возможно уменьшение боли после нитроглицерина, но чаще препарат неэффективен. |
| Усиление боли при прощупывании грудной клетки | Боль усиливается. | Интенсивность боли не изменяется. | Ощущения не меняются. |
| Нарушение сердечного ритма | В редких случаях возможно. | Явная тахикардия или брадикардия. | Обычно не изменяется. |
| Снижение или повышение артериального давления | Обычно не наблюдается. | Явная гипертензия или гипотензия. | Связь с артериальным и венозным давлением обычно отсутствует. |
Важно! Неврогенные боли в грудной клетке, связанные с остеохондрозом грудного отдела позвоночника, можно распознать по характерным признакам, таким как хруст в позвоночнике при движении или усиление симптомов при длительном нахождении в одном положении. Для диагностики применяются рентгенография, МРТ и денситометрия (метод определения плотности костной ткани и измерения уровня минералов в костных структурах).
| Симптом | Возможная причина (в контексте остеохондроза грудного отдела) | Рекомендации |
|---|---|---|
| Боль в грудной клетке (острая, тупая, ноющая) | Дегенеративные изменения межпозвонковых дисков, остеофиты, мышечно-тонический синдром, радикулопатия | Консервативное лечение: физиотерапия, ЛФК, массаж, медикаментозная терапия (НПВС, миорелаксанты). В тяжелых случаях – блокады. |
| Ограничение подвижности грудной клетки | Мышечный спазм, воспаление, деформация позвоночника | ЛФК, мануальная терапия (при отсутствии противопоказаний), растяжка мышц грудной клетки. |
| Онемение и парестезии в руках, спине | Радикулопатия (сдавливание нервных корешков), миелопатия (редко) | Медикаментозная терапия (НПВС, нейропротекторы), физиотерапия, ЛФК. В тяжелых случаях – хирургическое вмешательство. |
| Головная боль | Мышечное напряжение в области шеи и верхней части спины, иррадиация боли | Миорелаксанты, массаж воротниковой зоны, ЛФК, физиотерапия. |
| Одышка (при выраженном болевом синдроме) | Рефлекторный спазм дыхательных мышц, боль, ограничение подвижности грудной клетки | Купирование болевого синдрома, дыхательная гимнастика. |
| Чувство жжения за грудиной | Иррадиация боли от позвоночника, похожесть симптомов на стенокардию (необходимо дифференцировать!) | Обследование у кардиолога для исключения заболеваний сердца, лечение основного заболевания (остеохондроз). |
Медикаментозное лечение
Подбор лечения торакалгии, вызванной остеохондрозом грудного отдела позвоночника, осуществляется индивидуально. Учитываются степень дистрофических изменений в межпозвоночных дисках, местоположение и интенсивность болевого синдрома.
Торакалгия, возникающая на фоне остеохондроза грудного отдела позвоночника, вызывает множество обсуждений среди пациентов и специалистов. Люди часто описывают свои ощущения как резкие, жгучие боли, которые могут иррадиировать в руки или область сердца, что порой приводит к панике и страху. Многие отмечают, что дискомфорт усиливается при движении, глубоком вдохе или кашле. Важно понимать, что такие симптомы могут быть связаны не только с остеохондрозом, но и с другими заболеваниями, поэтому консультация врача является необходимой. Пациенты делятся опытом, что физическая терапия и специальные упражнения помогают облегчить состояние, однако не всегда удается избежать рецидивов. В целом, осведомленность о причинах и методах лечения тораколгии способствует более спокойному восприятию проблемы и улучшению качества жизни.

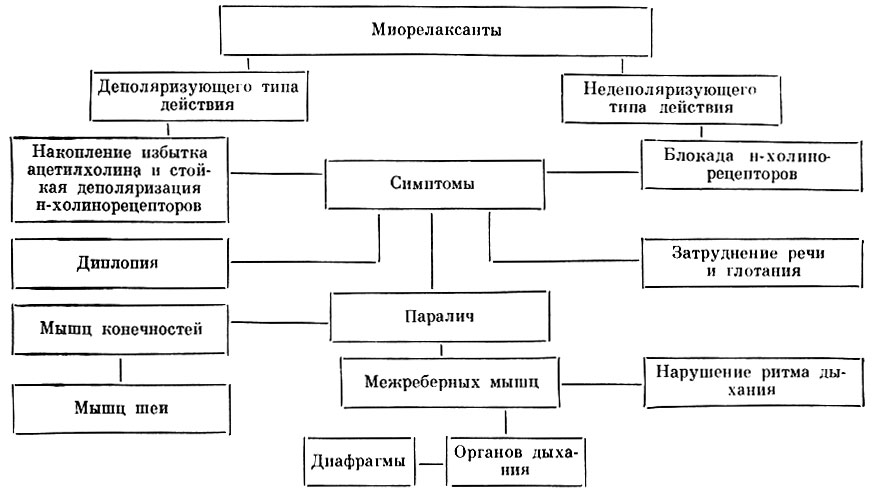
Миорелаксанты
Это медикаменты с центральным действием (н-Холиноблокаторы), уменьшающие тонус скелетных мышц и устраняющие спазмы. Наиболее эффективны препараты с толперизон гидрохлоридом для лечения невралгий. Они имеют минимальные противопоказания, кроме миастении, и могут применяться у детей старше 3 лет.
Рекомендуемая дозировка толперизона для взрослых и подростков старше 14 лет — 50 мг 2-3 раза в день после еды, с возможным увеличением до 300-450 мг в сутки. Для детей от 3 до 14 лет суточная доза составляет 2-5 мг на килограмм массы тела.
Препараты на основе толперизона:
- Мидокалм;
- Толперизон;
- Калмирекс;
- Толизор.
Лечение торакалгии может быть дополнено средствами, регулирующими нервно-мышечную передачу (Сирдалуд, Тизанил, Тизанидин).
НПВС
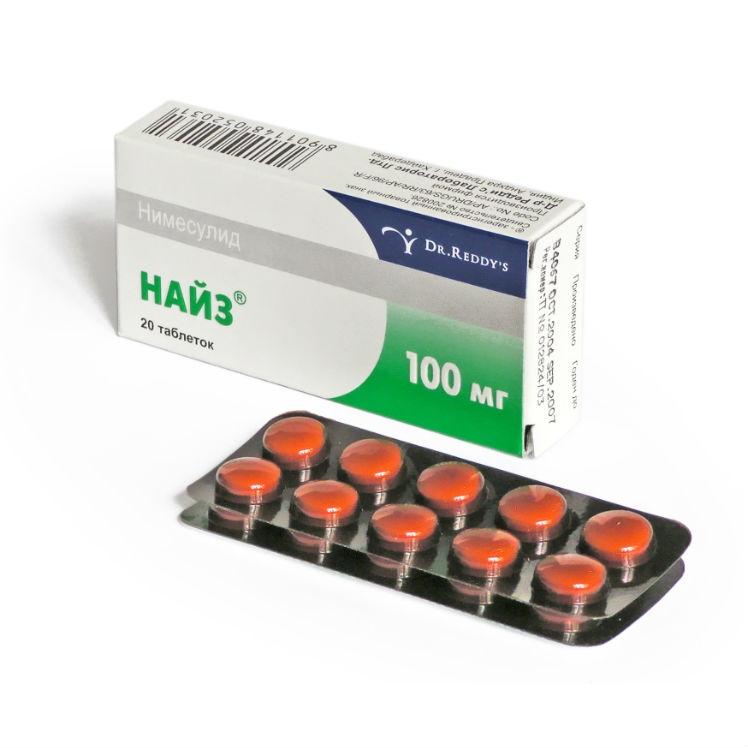
Препараты этой категории необходимы для снятия боли и воспаления. Традиционные нестероидные противовоспалительные средства, такие как кеторолак и ибупрофен, часто неэффективны при сильных болях, поэтому специалисты рекомендуют нимесулид. Он обладает выраженным анальгезирующим и противовоспалительным эффектом и предотвращает агрегацию тромбоцитов. Рекомендуемая дозировка — 100 мг дважды в день, но не более 7-10 дней подряд. Нимесулид доступен под следующими торговыми марками:
- Немулекс;
- Сулайдин;
- Найз;
- Нимесил;
- Месулид;
- Актасулид.
Применение нимесулида у детей строго запрещено. Для детей и подростков младше 12 лет рекомендуется использовать ибупрофен или парацетамол.
Важно! Нимесулид имеет множество противопоказаний (серьезные заболевания сердца, печени и почек, нарушения свертываемости крови, цереброваскулярные кровотечения и др.), поэтому его применение возможно только после консультации с врачом.

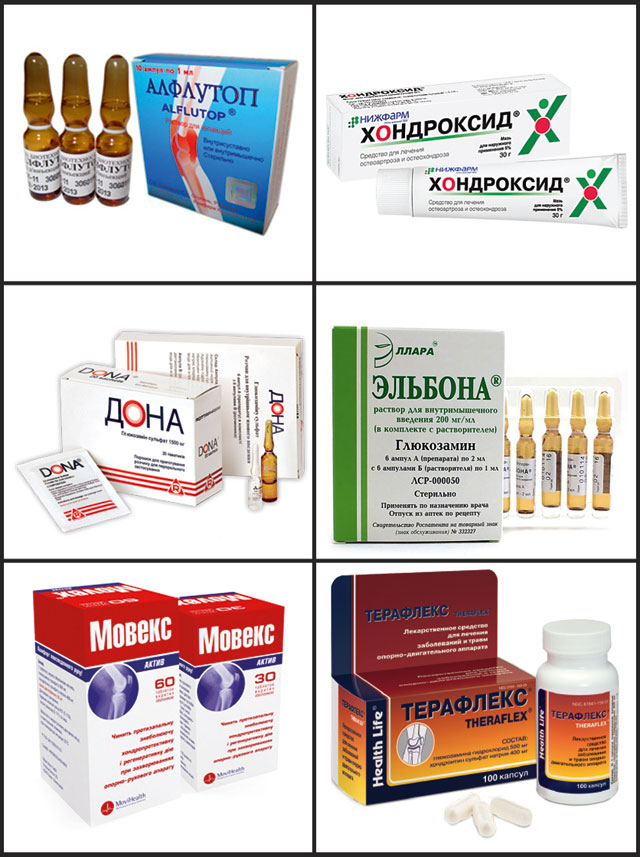
Хондропротекторы
Это класс медикаментов с замедленным действием, корректирующих обменные процессы в хрящевой и костной ткани. К наиболее эффективным хондропротекторам относятся глюкозамин, хондроитин и гиалуроновая кислота. Гиалуроновая кислота в виде натриевой соли (гиалуронат натрия) заменяет синовиальную жидкость, обеспечивая смазку и увлажнение суставных поверхностей, а также защищая их от износа.
При сильных болях в грудной клетке, вызванных остеохондрозом, рекомендуются комбинированные препараты на основе глюкозамина и хондроитина, такие как Хондроксид, Терафлекс и Дона.
Препараты на основе гиалуроновой кислоты:
- Синокром;
- Гиастат;
- Гиалган Фидия.
Обратите внимание! Гиалуроновая кислота для лечения заболеваний суставов используется только в форме инъекций. Таблетки и капсулы с гиалуронатом натрия считаются пищевыми добавками, и их эффективность не подтверждена клинически.
Терапия вне обострения
Для снижения вероятности рецидивов важно продолжать лечение после устранения острых симптомов. Метод терапии выбирается врачом с учетом существующих заболеваний.
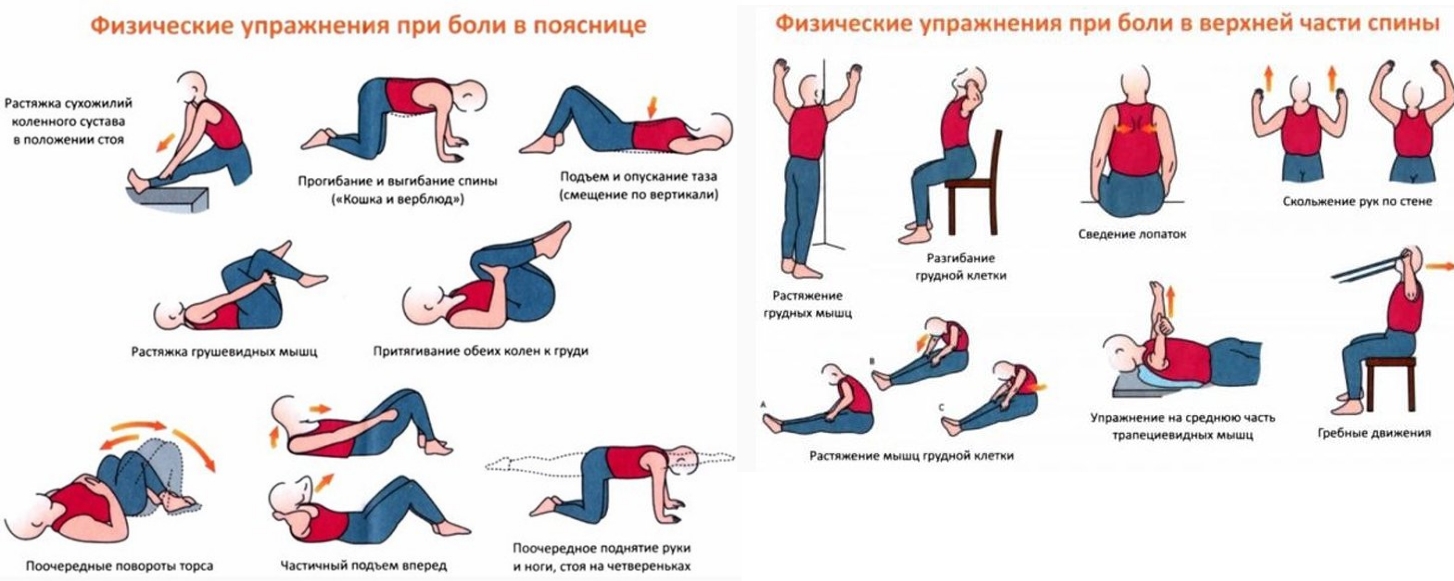
ЛФК
Лечебная физкультура — важный элемент терапии при торакалгии и заболеваниях позвоночника. Она способствует растяжению позвоночника и предотвращает сжатие нервных корешков. Рекомендуются статические упражнения на растяжку, а также занятия на спортивных кольцах и турнике для укрепления мышечно-скелетной системы.
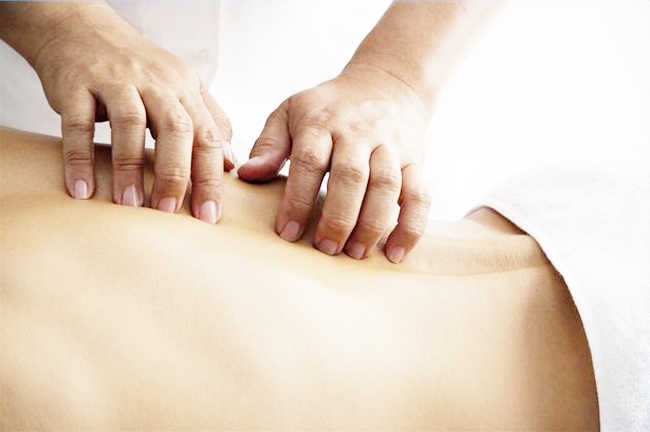
Массаж
Массаж применяется на финальном этапе реабилитации и должен проводиться квалифицированным специалистом с медицинским образованием, так как неверные действия могут ухудшить состояние пациента. Для устойчивого эффекта рекомендуется пройти 2-3 курса по 10 сеансов.
Дополнительно используются физиотерапевтические процедуры (иглорефлексотерапия, электрофорез, ультразвук), грязелечение и мануальная терапия. В некоторых случаях врач может рекомендовать народные средства (например, настойку календулы или отвар лаврового листа) для облегчения боли, но они не должны заменять основное лечение.
Видео — Остеохондроз грудного отдела
Пожалуйста, вставьте текст, который вы хотите переписать, и я с радостью помогу вам!
Вопрос-ответ
Можно ли вылечить торакалгию?
Можно ли вылечить торакалгию без лекарств? Да, в лёгких случаях помогает массаж, ЛФК, физиотерапия. Но если боль сильная – лучше сначала снять воспаление медикаментами.
Где болит при торакалгии?
Торакалгия (болезненность в области грудного отдела) – дискомфорт, развивающийся из-за раздражения межреберных нервов окружающими тканями или поражения их вирусами.
Советы
СОВЕТ №1
Регулярно выполняйте упражнения для укрепления мышц спины и улучшения гибкости. Это поможет снизить нагрузку на позвоночник и уменьшить болевые ощущения. Обратите внимание на растяжку и укрепляющие упражнения, такие как планка, мостик и наклоны.
СОВЕТ №2
Следите за осанкой в повседневной жизни. Правильная осанка помогает снизить напряжение в грудном отделе позвоночника. Используйте эргономичную мебель и старайтесь не сидеть долго в одной позе, делая перерывы для разминки.
СОВЕТ №3
Обратитесь к врачу для диагностики и получения рекомендаций по лечению. Важно исключить другие возможные причины болей в спине и получить индивидуальный план лечения, который может включать физиотерапию, массаж или медикаментозное лечение.
СОВЕТ №4
Обратите внимание на свой образ жизни. Избегайте стрессов, следите за режимом сна и питания. Здоровый образ жизни способствует общему укреплению организма и может помочь в борьбе с остеохондрозом и его симптомами.