Кое-что об устройстве данной части организма
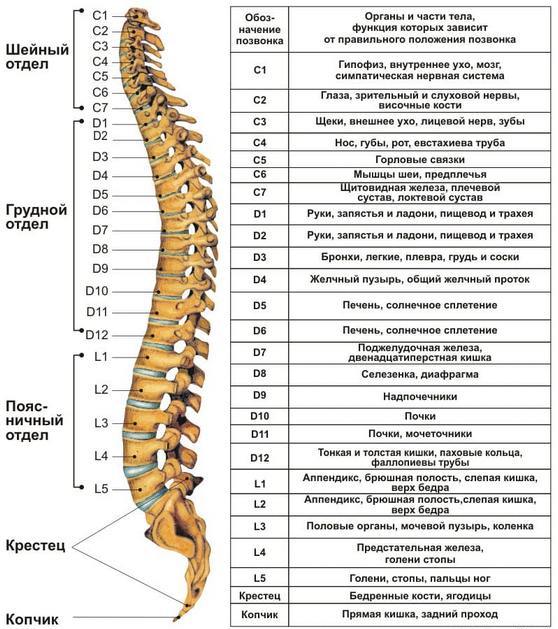
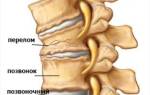
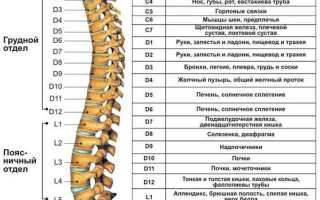
Позвоночник человека состоит из 33-34 позвонков, образующих цепочку. Каждый позвонок имеет тело для опоры и полукруглую дугу. От дуги отходят различные отростки, среди которых выделяется остистый отросток, прощупываемый на спине. Также имеются поперечные отростки и четыре суставных — по два сверху и снизу, а также по два с каждой стороны.
Между позвонками расположены межпозвоночные диски, представляющие собой фиброзное кольцо с пульпозным ядром внутри.
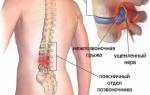
Структура позвоночных дуг формирует позвоночный канал, в котором находится спинной мозг — важнейший орган. От него начинаются нервные корешки, выходящие через фораминальные отверстия между суставными отростками соседних позвонков.
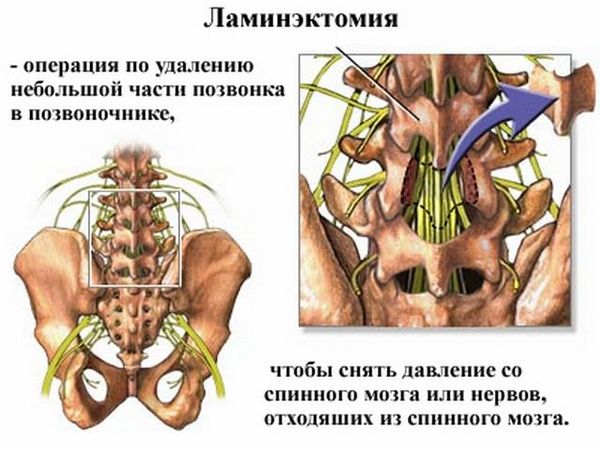
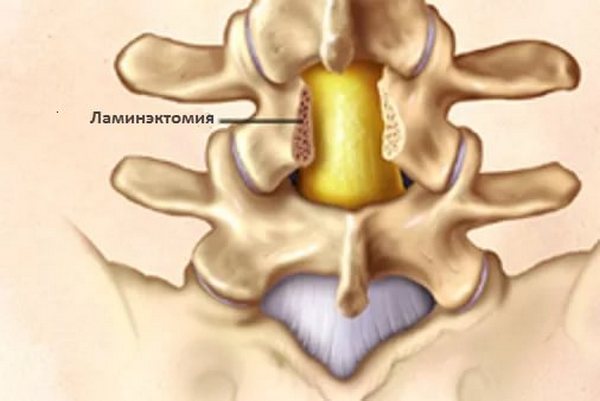
При патологических изменениях может потребоваться удаление позвоночной дужки для обеспечения доступа нервам к позвоночному каналу. В некоторых случаях удаляют несколько соседних дуг.
Позвоночник — сложная структура, где каждый элемент играет важную роль. Удаление даже одной детали может негативно сказаться на функционировании соседних частей.
Поэтому операции на позвоночнике проводятся только в крайних случаях, когда другие методы лечения неэффективны.
Врачи отмечают, что ламинэктомия позвоночника является эффективным хирургическим методом для лечения различных заболеваний, связанных с компрессией спинного мозга и нервных корешков. Эта операция позволяет удалить часть позвонка, что способствует уменьшению давления на нервные структуры. Специалисты подчеркивают, что показания к проведению ламинэктомии могут включать грыжи межпозвоночных дисков, стеноз позвоночного канала и опухоли.
Однако, как отмечают врачи, важно учитывать индивидуальные особенности пациента, включая возраст, общее состояние здоровья и наличие сопутствующих заболеваний. После операции необходима реабилитация, которая включает физическую терапию и восстановительные упражнения. Врачи акцентируют внимание на том, что, несмотря на высокую эффективность, ламинэктомия не является универсальным решением и должна рассматриваться в контексте комплексного подхода к лечению заболеваний позвоночника.

Что такое ламинэктомия?
Это процедура удаления позвоночной дужки, выполняемая как самостоятельно, так и как подготовительный этап к другой операции. Второй вариант встречается редко, так как современные технологии позволяют обходиться без него. Во время ламинэктомии устраняются спинальный стеноз, компрессия нервов спинного мозга или оба состояния одновременно.
Ламинэктомия чаще всего проводится в поясничной области для освобождения сдавленного нервного корешка на фоне стеноза. В ходе операции мышцы растягиваются, а разрезы тканей делают длиннее, чем при дискэктомии — от сорока до ста миллиметров по средней линии. Боковые мышцы отсоединяются от позвоночных дужек.
| Стадия ламинэктомии | Описание процедуры | Возможные осложнения |
|---|---|---|
| Предоперационная подготовка | Анализ крови, ЭКГ, рентген, КТ или МРТ позвоночника, консультации анестезиолога и других специалистов. Подготовка кожи к операции. | Аллергические реакции на медикаменты, кровотечение, инфекция в месте инъекции. |
| Операция | Разрез кожи и мышц спины, удаление части дужки позвонка (ламина), освобождение спинномозгового нерва или корешков. Закрытие раны. | Повреждение спинного мозга, нервных корешков, кровеносных сосудов, инфекция, кровотечение, образование гематомы, ликворея. |
| Послеоперационный период | Наблюдение в стационаре, обезболивание, физиотерапия, ЛФК. Постепенное увеличение физической активности. | Боль, онемение, слабость в конечностях, инфекция раны, тромбоз глубоких вен, пневмония. |
Показания к оперативной помощи
Декомпрессивная ламинэктомия проводится в следующих случаях:
- значительное сужение спинномозгового канала;
- крупная межпозвоночная грыжа, требующая доступа к ней;
- остеофиты на позвоночнике;
- перемежающаяся хромота из-за заболеваний спинного мозга или нервных окончаний;
- опухоль на позвоночнике;
- спайки в области позвоночника;
- необходимость доступа к утолщенной желтой связке;
- экстренное вмешательство при сдавлении спинного мозга, приводящем к утрате двигательной функции;
- нарушения мочеиспускания или другие проблемы с тазовыми органами из-за сжатия спинного мозга.
Ламинэктомия позвоночника — это хирургическая процедура, которая вызывает множество обсуждений среди пациентов и врачей. Многие люди отмечают, что операция помогает облегчить хроническую боль в спине и улучшить качество жизни. Однако, как и любая операция, она имеет свои риски и возможные осложнения. Некоторые пациенты делятся положительным опытом, отмечая значительное снижение болевых ощущений и восстановление подвижности. Другие же выражают опасения по поводу реабилитационного периода и возможных последствий для здоровья в будущем. Важно, чтобы каждый, кто рассматривает эту процедуру, тщательно обсуждал все аспекты с врачом, учитывая индивидуальные особенности своего состояния. Обсуждения на форумах и в социальных сетях также помогают людям получить представление о реальных историях и мнениях, что может сыграть ключевую роль в принятии решения.

Противопоказания
Эта процедура противопоказана в следующих случаях:
- инфекции или воспалительные процессы в день операции. Ламинэктомию можно выполнять не ранее чем через шестнадцать дней после полного выздоровления;
- беременность;
- декомпенсированная сердечная недостаточность;
- запущенный диабет;
- тяжелые заболевания органов, кроме позвоночника;
- гемофилия.
Какие существуют разновидности ламинэктомии?
Данная операция на позвоночнике выполняется несколькими методами, выбор которых зависит от состояния позвоночника и особенностей патологии. Ниже представлены подходы, используемые в ортопедии, вертебрологии и нейрохирургии.
Таблица №1. Методы ламинэктомии.
| Название | Описание |
|---|---|
| Гемиламинэктомия | Удаление дужки одного позвонка с одной стороны или обеих дужек, при этом остистые отростки остаются нетронутыми. Иногда вмешательство делится на два этапа: сначала проводится декомпрессия пораженных корешков спинного мозга и курс терапии. Если улучшения нет, выполняется более обширная декомпрессия (двусторонняя гемиламинэктомия) и создание дополнительных резервных пространств при стенозе позвоночного канала. |
| Интерламинарная ламинэктомия | Удаление части желтой связки и дужек больного и соседних позвонков. |
| Тотальная операция | Удаление как дужки позвонка, так и его остистого отростка. |
| Костно-пластическая ламинэктомия | Ламинэктомия с последующим закрытием дефектов с использованием костного аутологичного материала, искусственной ткани или аллотрансплантата. |
Перед операцией врачи проводят скелетирование с той стороны, откуда будет доступ. Скелетирование подразумевает обнажение частей пораженного позвонка, подлежащих удалению: дужек, отростков и фасеток. В области шеи возникают сложности из-за раздвоения верхушек, глубины расположения и окружения крупным мышечным массивом. Отростки здесь хрупкие и подвижные, поэтому требуется высокая квалификация хирурга. Неправильные действия могут привести к серьезным последствиям, включая повреждения периферической нервной системы, хронические боли и паралич.
Эти качества важны для любого хирурга. Даже малейшая ошибка может иметь серьезные последствия для пациента. Поэтому важно тщательно изучить квалификацию и опыт хирурга перед операцией.
Многие пациенты выбирают лечение за границей, обращаясь к высококвалифицированным специалистам в нейрохирургии, травматологии и ортопедии. Хотя зарубежное лечение может быть затратным, экономить на здоровье, особенно в случае с позвоночником, нецелесообразно.

Что необходимо сделать перед началом операции?
Перед операцией пациент проходит обследования для уточнения заболевания:
- рентгенография;
- МРТ позвоночника;
- миелография;
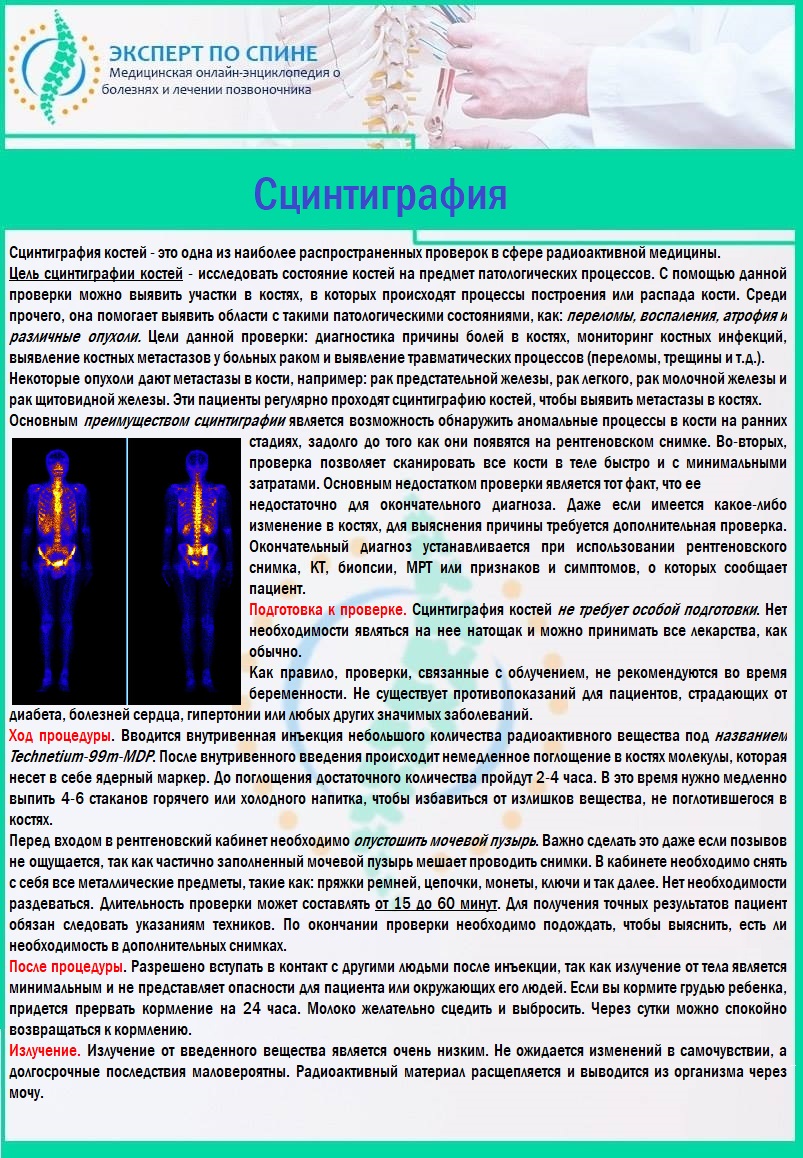
- сцинтиграфия.
При ожирении рекомендуется снизить вес до операции, если возможно.
Для ламинэктомии необходимо обследование, включающее:
- анализы крови (биохимические и на свертываемость);
- общий анализ мочи;
- флюорографию;
- ЭКГ;
- осмотр терапевта и, при необходимости, консультации других специалистов.
Важно! Перед операцией назначается легкая диета, возможно, слабительное или клизма для очищения кишечника. Последний прием пищи должен быть не позднее шести часов вечера.
Непосредственно перед операцией врачи могут повторно провести рентгенографию для точного определения места разреза, которое помечается синим метиленом.
Как проводится декомпрессивная операция?
Последний прием пищи пациента должен быть не позднее чем за шесть часов до процедуры. Он не должен жевать жевательную резинку и курить. Пациенту необходимо полностью раздеться, снять украшения и вставные зубы. На операционном столе ему установят капельницу с анестетиком для обеспечения сна.
Если у пациента есть другие заболевания, может потребоваться консультация врача соответствующей специализации для подготовки к операции. В течение недели перед операцией нельзя принимать коагулянты, такие как аспирин или комадин. Если требуется их замена, пациент должен обсудить это с хирургом. Также будет проведено обследование на наличие аллергии к медикаментам, которые планируется использовать во время операции.
Такой подход к хирургическому вмешательству может нарушить стабильность оперируемых участков позвоночника, что часто требует дополнительной фиксации позвонков, называемой спондилодезом. После основной операции хирург может соединить позвонки с помощью металлической пластины. В некоторых случаях может понадобиться трансплантация костной ткани из подвздошной кости. Эти процедуры обеспечивают надежную фиксацию костей и не создают серьезных неудобств для пациента.
Основным показанием к ламинэктомии является сужение позвоночного канала, приводящее к компрессии нервных корешков и сдавлению спинного мозга. Операция проходит следующим образом:
Важно! В большинстве случаев операция выполняется под общим наркозом. Пациента укладывают на бок или на живот, а процесс контролируют с помощью рентгеновского оборудования.
Сначала обрабатывается операционное поле антисептиками, затем размечается место для разреза.
Хирург делает линейный разрез скальпелем, затрагивая кожу, подкожный жир и мышечные фасции вдоль отростков. Разрез начинается на позвонке выше оперируемого участка и заканчивается на позвонке ниже.
Для доступа к месту операции используется ретрактор, который раздвигает мягкие ткани. Для минимизации потери крови проводится тампонада.
Хирург отслоет мышцы от дужек и, при необходимости, от отростков. Затем обнаженные структуры перерезаются с помощью медицинских щипцов и удаляются из операционного поля.
Удаляются образования, ставшие причиной вмешательства: межпозвоночные грыжи, спайки, наросты на краях позвонков, а также доброкачественные и злокачественные опухоли.
Если врач стремится предотвратить нестабильность в позвонках, на пораженный участок устанавливаются опорно-стабилизирующие конструкции, а также могут быть вживлены трансплантаты или искусственные заменители кости.
В завершение хирург накладывает герметичные швы в несколько слоев: сначала сшиваются продольные мышцы и поверхностные ткани, затем фасции и, наконец, края кожи.
Важно! Вся операция занимает около двух-трех часов.
Восстановление организма после хирургического вмешательства
Успех процедуры зависит от организации послеоперационного периода. Даже при идеальной операции плохая реабилитация может свести на нет все усилия. Главная задача — полное восстановление функций опорно-двигательного аппарата, включая позвоночник и все элементы скелета.
Если операция прошла успешно, пациента могут выписать через два дня. Однако, если вмешательство сочеталось с другими операциями, срок пребывания в клинике может увеличиться. После выписки важно обратиться в реабилитационный центр для качественного восстановления.
Длительность реабилитационного периода после декомпрессивной ламинэктомии зависит от патологии, объема резекции и индивидуальных особенностей пациента. Обычно восстановление занимает от двух до четырех месяцев. Тем не менее, при физически легкой работе пациент может вернуться к ней через три недели. Контрольное обследование назначается примерно через 12 дней после операции.
В начале реабилитационного периода пациент проводит время в отделении интенсивной терапии под наблюдением врачей. Специалисты контролируют работу внутренних органов с помощью современных приборов. В первые часы после операции вводят антибиотики для предотвращения инфекций, а на сутки назначается строгий постельный режим. Если все проходит успешно, на следующий день пациента переводят в общую палату.
На второй день, при отсутствии противопоказаний, врач разрешает пациенту постепенно вставать и передвигаться по палате, желательно с использованием ортопедических устройств. С самого начала пациент должен выполнять легкие физические упражнения в постели. Все этапы реабилитации основаны на физических упражнениях и физиотерапевтических процедурах, назначаемых врачом, который также прописывает медикаменты. Строгое соблюдение как физических методов, так и медикаментозного лечения крайне важно, так как каждая деталь имеет значение.
Чем может обернуться ламинэктомия?
Любое инвазивное лечение связано с рисками до и после операции. В данном случае они следующие:
- Существует вероятность повреждения нервного корешка, что может вызвать осложнения: нарушения в работе центральной нервной системы, потерю чувствительности или проблемы с внутренними органами. Такие случаи происходят не чаще одного на тысячу операций.
- Риск значительной кровопотери во время ламинэктомии составляет около одного процента, аналогично другим хирургическим вмешательствам.
- В каждом десятом случае может потребоваться повторная операция из-за недостаточной стабильности позвоночника в области вмешательства.
- Инфекция может попасть в хирургическую рану примерно в одном из ста случаев ламинэктомии. Это серьезная проблема, но обычно поддается лечению.
- В каждом пятидесятом случае возможна утечка спинномозговой жидкости. Однако это не критично: обычно достаточно суток для восстановления нормального уровня жидкости.
Какие могут случиться осложнения?
После ламинэктомии могут возникнуть проблемы, влияющие на здоровье пациента. Возможные осложнения включают:
- интоксикацию из-за анестезии;
- нестабильность позвоночника;
- инфекции и воспаления в области раны или спинномозговой оболочки;
- тромбы в глубоких венах нижних конечностей;
- повреждение нервов, что может вызвать паралич, слабость, онемение конечностей и нарушения работы мочевыводящей системы и кишечника;
- дегенеративные изменения в других сегментах позвоночника, которые могут усугубляться;
- искривления позвоночника (горбатость), чаще у молодежи;
- вывихи и подвывихи позвонков;
- хронические болевые синдромы.
Как не допустить осложнений?
Основной проблемой после хирургического вмешательства является риск рецидива заболевания и повторного проявления симптомов, с которым сталкивается каждый пятый пациент. Чтобы избежать этого, учтите следующие рекомендации:
- Проведите полное обследование перед операцией. Не экономьте на этом этапе, так как здоровье имеет первостепенное значение. Результаты анализов помогут врачу точнее оценить состояние заболевания.
- После обследования проконсультируйтесь с несколькими специалистами и объедините их мнения для взвешенного решения.
- Если вам предложат спондилодез во время операции, не отказывайтесь от этой процедуры. Хотя она может быть дороже, результаты будут значительно лучше.
- Операцию проводите только в высококлассной клинике с опытными хирургами, специализирующимися на подобных вмешательствах. Профессионализм врача играет ключевую роль в успехе операции.
- После операции строго следуйте всем рекомендациям врача и соблюдайте установленные ограничения.
Заключение
Хирургическое вмешательство, особенно на позвоночнике, связано с серьезными рисками и должно применяться только после исчерпания всех других методов лечения. Перед принятием решения о операции рекомендуется попробовать все доступные альтернативные способы терапии. Однако существуют экстренные ситуации, когда время на эксперименты отсутствует, например, после автокатастрофы, при тяжелых травмах или резком ухудшении состояния пациента.
Важно преодолеть страх и довериться квалифицированным специалистам, которые знают, как помочь каждому пациенту. Игнорирование первых признаков недомогания может привести к серьезным осложнениям, поэтому следует внимательно следить за своим здоровьем.
Видео — Пример проведения ламинэктомии и последствия операции
Пожалуйста, вставьте текст, который вы хотите переписать, и я помогу вам!
Вопрос-ответ
Сколько лет длится ламинэктомия?
Дискэктомию обычно рекомендуют относительно молодым людям (в возрасте 20-50 лет), а ламинэктомию — пациентам от 50 лет и старше. Но, разумеется, рекомендация по виду операции дается только индивидуальным образом в зависимости от диагноза и состояния позвонков, независимо от возраста больного.
Что такое ламинэктомия в нейрохирургии?
Ламинэктомия — это декомпрессионное нейрохирургическое вмешательство, в ходе которого пластину позвонка удаляют, чтобы создать дополнительное пространство и снять чрезмерное сдавление спинного мозга и нервных структур.
Какова продолжительность жизни человека после ламинэктомии?
В общей сложности 85 пациентам была выполнена задняя операция спондилодеза, а 77 пациентам – ламинэктомия. Средняя выживаемость пациентов составила 98,1% через 3 месяца после операции, 95,1% через 1 год, 80,9% через 5 лет и 74% через 8 лет после операции. Медианная продолжительность наблюдения 48 месяцев: от 1 до 105 месяцев.
Советы
СОВЕТ №1
Перед принятием решения о ламинэктомии обязательно проконсультируйтесь с несколькими специалистами. Это поможет вам получить полное представление о возможных вариантах лечения и выбрать наиболее подходящий для вас метод.
СОВЕТ №2
Обсудите с врачом все возможные риски и осложнения, связанные с операцией. Понимание потенциальных последствий поможет вам лучше подготовиться к процедуре и восстановлению.
СОВЕТ №3
После операции следуйте рекомендациям врача по реабилитации. Это может включать физиотерапию, упражнения и ограничения в физической активности, которые помогут ускорить восстановление и предотвратить повторные проблемы со спиной.
СОВЕТ №4
Поддерживайте здоровый образ жизни, включая правильное питание и регулярные физические упражнения, чтобы укрепить мышцы спины и улучшить общее состояние здоровья. Это поможет снизить риск возникновения проблем с позвоночником в будущем.