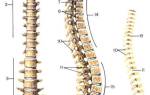
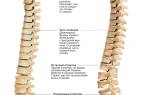
Недоразвитие крестца: патогенез люмбализации
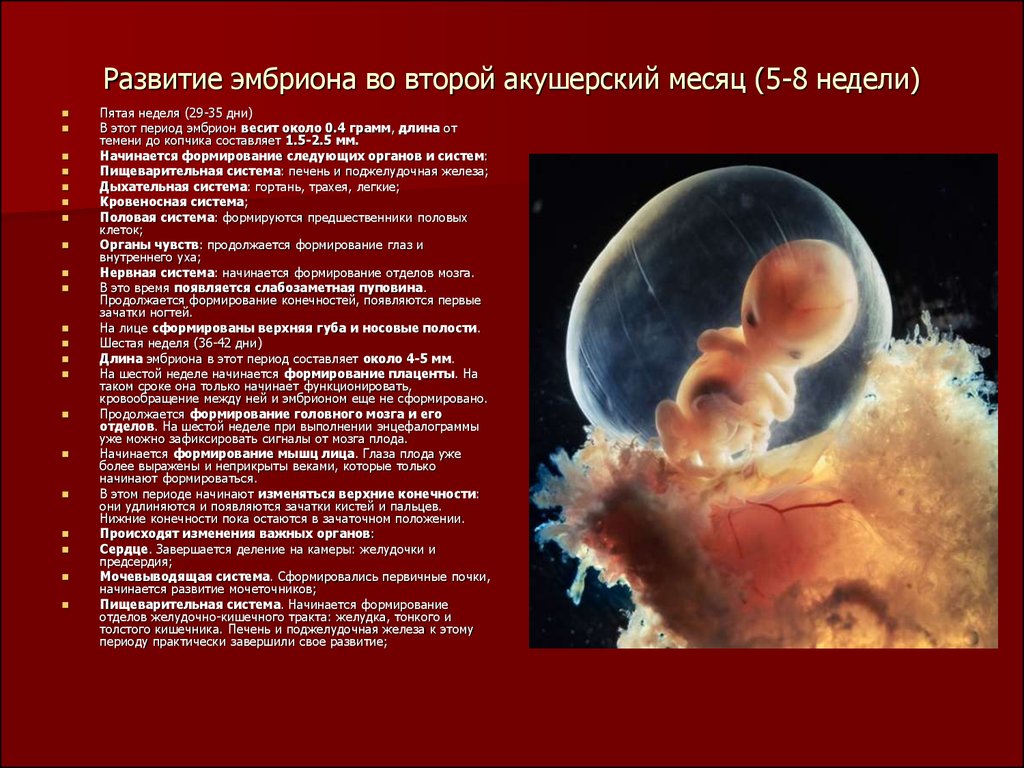
Врожденные аномалии позвоночника возникают из-за нарушений в эмбриональном развитии, когда формируются кости и нервная система. Нервная трубка, ключевой элемент эмбриона, начинает формироваться на 4-5 неделе беременности. В этот период у плода появляются первичные позвонки, или перепончатые позвонки, состоящие из тела и невральной дуги. Также начинают образовываться участки хрящевой ткани, которые к 7-8 неделям беременности заменяются костными структурами.
Формирование костной ткани в области крестца отличается от других позвонков: дополнительные точки окостенения появляются только на седьмом месяце внутриутробного развития. Закладывается 12-13 копчиковых и крестцовых позвонков, которые в процессе редукции сливаются, и их количество уменьшается до 9-10 (5 крестцовых и 4-5 копчиковых позвонков). Полное слияние крестцовых позвонков в единый крестец завершается к 17-20 годам. При нарушении нейруляции на стадии эмбрионального развития могут возникать аномалии, такие как люмбализация.
Строение позвоночника — сложная система. Когда один элемент выходит из строя, нагрузка перераспределяется на остальные, что приводит к болевым ощущениям и ограничению подвижности. Чтобы понять заболевания опорно-двигательного аппарата, важно изучать не только клинические проявления, но и анатомические аспекты. В статье по ссылке представлена информация о строении крестцовых позвонков, их элементах и функциях крестца.
Люмбализация первого крестцового позвонка (S1) является темой активных дискуссий среди врачей-ортопедов и неврологов. Многие специалисты отмечают, что такая аномалия может быть как вариантом нормы, так и причиной различных болей в поясничной области. Врачи подчеркивают, что у пациентов с люмбализацией часто наблюдаются изменения в биомеханике позвоночника, что может приводить к повышенной нагрузке на межпозвонковые диски и суставы.
Некоторые эксперты считают, что люмбализация может быть связана с риском развития остеохондроза и других дегенеративных заболеваний. Однако другие врачи утверждают, что сама по себе аномалия не всегда требует лечения и может не вызывать никаких симптомов. Важно, чтобы пациенты с данной особенностью проходили регулярные обследования и консультировались с врачами, чтобы своевременно выявить возможные проблемы и предотвратить осложнения.

| Симптом | Возможная причина (связанная с люмбализацией S1) | Дифференциальная диагностика |
|---|---|---|
| Боль в нижней части спины | Сдавливание нервных корешков из-за аномальной подвижности S1 позвонка. Изменение биомеханики позвоночника. | Остеохондроз, спондилолистез, радикулопатия, мышечно-скелетные нарушения |
| Ограничение подвижности в пояснице | Изменение анатомии позвоночника, приводящее к снижению гибкости. | Мышечные спазмы, воспаление суставов, фиброзные изменения в тканях |
| Боль, иррадиирующая в ногу (люмбалгия, ишиас) | Компрессия нервных корешков L5 или S1 из-за изменения положения S1 позвонка. | Грыжа межпозвоночного диска, стеноз позвоночного канала, синдром грушевидной мышцы |
| Онемение или парестезии в ноге | Нервно-корневая компрессия. | Диабетическая нейропатия, периферическая нейропатия |
| Положительные неврологические симптомы (снижение рефлексов, слабость мышц) | Компрессия нервных корешков. | Другие неврологические заболевания |
Причины люмбализации s1 позвонка
На данный момент специалисты не могут точно определить причины данной патологии, однако акцент делается на влиянии внешних и внутренних негативных факторов в период внутриутробного развития. Критичным считается первый триместр, когда формируются ключевые органы: нервная трубка (основа головного и спинного мозга), сердце, дыхательные пути, органы пищеварения и выделения.
К основным факторам, влияющим на формирование позвоночника у плода, относятся:
- нестабильность гормонального фона матери из-за ожирения, сахарного диабета, гипо- и гипертиреоза, а также других эндокринных заболеваний;
- возраст женщины старше 35 лет (ранее порог составлял 40 лет);
- вредные привычки матери (злоупотребление алкоголем, курение);
- инфицирование плода через кровеносные сосуды плаценты или околоплодные воды;
- хронические стрессы и сильные эмоциональные потрясения в первой половине беременности;
- длительное применение оральных контрацептивов или гормональных средств перед беременностью;
- прием мощных эмбриотоксических препаратов, проникающих через гематоплацентарный барьер в первом триместре.
Что касается наследственного фактора в развитии люмбализации, его роль не установлена из-за отсутствия точных данных о числе пациентов с данной патологией. При костной и хрящевой формах люмбализации пациенты обычно не испытывают болей и дискомфорта в пояснице, что приводит к редким обращениям к врачам. Тем не менее, ортопеды и вертебрологи не исключают важность генетического фактора и возможность наследования люмбализации от родителей или ближайших родственников.
Обратите внимание! По различным данным, доля пациентов с диагнозом «люмбализация S1 позвонка» составляет от 1,7% до 5,1%. Обычно пациенты с выраженными болевыми синдромами, связанными с отделением начального сегмента крестцового отдела, обращаются за медицинской помощью впервые в возрасте 18-22 лет.
Люмбализация первого крестцового позвонка (S1) — это анатомическая вариация, которая вызывает интерес у многих людей, особенно у тех, кто сталкивается с проблемами в области поясницы. Некоторые пациенты отмечают, что такая аномалия может быть связана с болевыми синдромами, в то время как другие не испытывают никаких дискомфортных ощущений. В медицинских кругах мнения разделяются: одни специалисты считают, что люмбализация может привести к повышенной нагрузке на поясничный отдел, в то время как другие утверждают, что это не всегда является причиной болей. Многие люди, узнав о своей анатомической особенности, начинают более внимательно относиться к своему здоровью, включая занятия физической терапией и укрепление мышечного корсета. Важно помнить, что каждый случай индивидуален, и консультация с врачом поможет лучше понять, как люмбализация может повлиять на качество жизни.
Чем опасно аномальное развитие крестца?
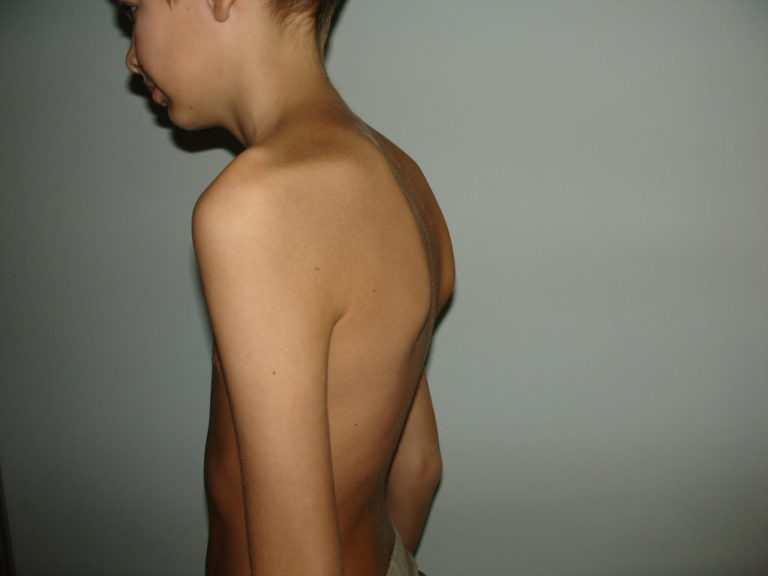
В большинстве случаев люди с четырьмя крестцовыми и шестью поясничными позвонками не испытывают патологий и не обращаются за лечением. Такой подход может привести к осложнениям, включая остеохондроз, кифоз, сколиоз и спондилез, возникающим из-за деформации позвоночника.
У почти 60% пациентов с люмбализацией наблюдается искривление позвоночника, которое часто выявляется в детстве во время медицинского осмотра перед поступлением в детский сад.
Если не предпринять меры для исправления патологии, у ребенка могут развиться серьезные формы сутулости, связанные с деформацией позвоночного столба. С возрастом усугубляются и другие проблемы, связанные с недоразвитием крестца, такие как:
- смещение замыкающего позвонка L6 при физических нагрузках;
- отклонение крестца назад и нарушение центра тяжести, что влияет на осанку и работу органов малого таза;
- ухудшение кровообращения и изменения в паравертебральных мягких тканях;
- развитие корешкового синдрома (радикулопатии).
Корешковый синдром включает болевые и неврологические симптомы из-за сжатия нервных окончаний спинномозговых нервов. Пациенты испытывают острую боль (люмбаго), которая может стать хронической и проявляться периодами ремиссии и обострений.
У людей с люмбализацией первого крестцового позвонка часто наблюдается седалищный синдром, вызванный компрессией седалищного нерва, который проходит через копчик, крестец и конечности. Боли от сжатия седалищного нерва называются люмбоишиалгией.
Выраженная люмбалгия и люмбоишиалгия могут привести к временной утрате трудоспособности и затруднениям в передвижении. Если эти патологии развиваются на фоне люмбализации позвонка на уровне S1, необходимо своевременно устранять первопричину и связанные осложнения, такие как деформация позвонков и межпозвоночных дисков, смещение позвонков, отек и воспаление мягких тканей, а также воспаление нервных корешков.
Классификация
Существует несколько классификаций люмбализации, но наиболее распространена деление по степени отделения первого крестцового позвонка.
Классификация по степени отделения позвонка S1
| Форма | Описание |
|---|---|
| Полная. | Позвонок S1 становится частью поясничного отдела, увеличивая его длину. Связь с крестцом отсутствует. |
| Частичная. | Позвонок S1 не полностью отделяется от крестца, но теряет с ним связь. Это наиболее серьезная форма люмбализации, при которой у взрослых наблюдается ограничение движений в поясничной области, а на краях выступающих отростков образуются костные наросты в виде шипов или крючьев. |

Классификация по анатомическому строению
| Тип | Особенности |
|---|---|
| Односторонний | Аномальный позвонок имеет неоднородную структуру, с одной стороны похож на S1, с другой – на L5. |
| Двусторонний | Недоразвитый позвонок полностью соответствует либо S1, либо L5. |
Клиническая картина
В 60-70% случаев люмбализация первого крестцового позвонка (S1) выявляется случайно. Яркий болевой синдром наблюдается только при суставной форме патологии; в остальных случаях заболевание может протекать бессимптомно или с нечеткой клинической картиной. Симптоматика варьируется в зависимости от типа болевого синдрома, выделяют две основные формы: седалищную (корешковую) и поясничную.
Для поясничной люмбализации характерны:
- ноющая, продолжительная боль в пояснице и вдоль позвоночника;
- нарушения чувствительности в верхней части ног и пояснице;
- ограниченная подвижность в крестцово-поясничном сегменте;
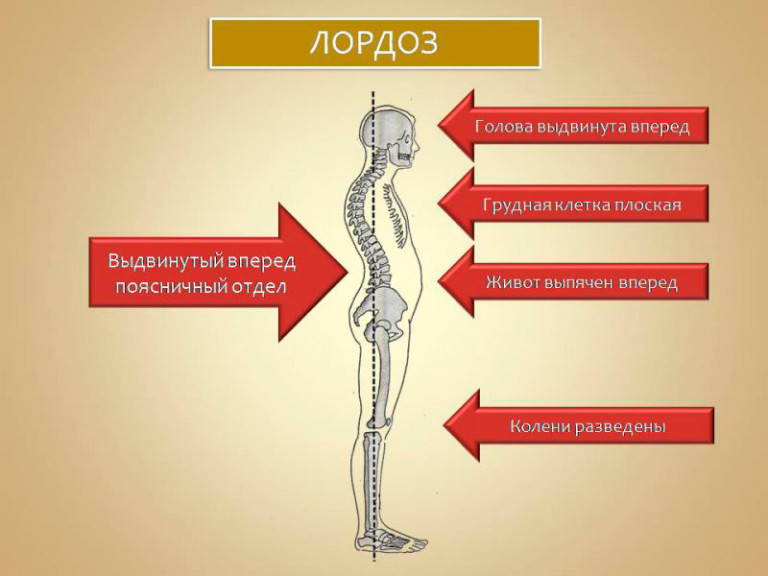
- выраженный поясничный лордоз (патологический изгиб вперед).
При осмотре врач может обнаружить болезненность в нижней части спины и выявить триггерные точки.
Седалищная форма проявляется следующими симптомами:
- боли в ягодицах, бедрах, нижних конечностях и стопах;
- невозможность поднять выпрямленную ногу из положения «лежа на спине» (положительный синдром Ласега-Фальре);
- усиление болей после длительного стояния (в лежачем положении боли уменьшаются или исчезают);
- интенсивные боли в ногах и пояснице при спуске по ступеням (подъем вверх не вызывает дискомфорта).
Специфический метод диагностики люмбализации в домашних условиях — попытка приземлиться на пятки при прыжке с согнутыми коленями. Человек с люмбализацией S1 не сможет это сделать из-за резкой боли.
Диагностика
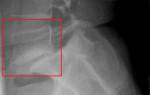
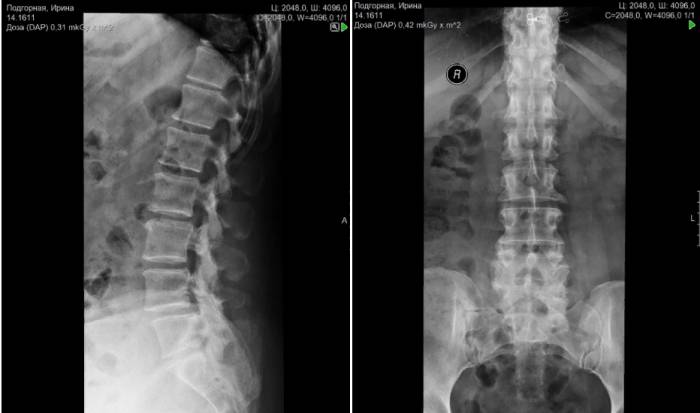
Наиболее эффективным методом диагностики люмбализации первого крестцового позвонка (S1) является рентгенография позвоночника в двух проекциях.
Для установления диагноза учитываются следующие признаки:
- дополнительная тень на уровне пятого поясничного позвонка;
- снижение высоты тела позвонка на уровне L5;
- укорочение остистого отростка поясничного позвонка;
- щель на уровне верхних крестцовых позвонков.
При сомнениях врач может рекомендовать дополнительные методы обследования, такие как магнитно-резонансная томография или мультиспиральная компьютерная томография, а также консультацию невролога при подозрении на радикулит, люмбоишиалгию или корешковый синдром.
Методы лечения
Лечение люмбализации требуется только при сильных болях, мешающих выполнению рабочих и повседневных задач, или при наличии признаков сколиоза, спондилеза, остеохондроза и других осложнений.
Для облегчения боли и предотвращения воспалений применяются медикаменты, особенно при симптомах седалищного синдрома. Обычно используются противовоспалительные и обезболивающие препараты из группы НПВС, такие как «Кетопрофен», «Ибупрофен», «Диклофенак».
При умеренных болях эти средства рекомендуется использовать местно 2-3 раза в день. При выраженном болевом синдроме целесообразно применять инъекции и таблетки, но не дольше 5-7 дней.
Если у пациента на фоне люмбализации наблюдаются признаки раннего остеохондроза (например, нарушение питания хрящей, обезвоживание и дистрофия межпозвоночного диска), применяются схемы комплексного лечения, включающие:
- хондропротекторы («Артра», «Дона», «КОНДРОнова»);
- миорелаксанты центрального действия («Сирдалуд», «Тизанидин», «Мидокалм»);
- корректоры микроциркуляции («Трентал», «Актовегин», «Троксерутин»).
При седалищном синдроме врач может рекомендовать блокады крестцово-поясничного отдела позвоночника с местными анестетиками (новокаин, лидокаин) и противовоспалительными гормональными средствами («Преднизолон», «Дексаметазон»).
Схема консервативного лечения
В консервативное лечение также входят:
- массаж поясничной области;
- мануальная терапия;
- физиотерапевтические процедуры (электрофорез, магнитотерапия, УВЧ);
- лечебная физкультура (ЛФК);
- иглоукалывание (иглорефлексотерапия).
В зависимости от клинической ситуации могут использоваться ортопедические корсеты с полужесткими вставками и аппликации с озокеритом и парафином.
Обратите внимание! ЛФК — ключевой метод лечения и профилактики остеохондроза, сколиоза и других осложнений, связанных с люмбализацией аномального позвонка S1. Регулярное выполнение комплекса упражнений особенно важно для детей с данной патологией, так как риск искривления позвоночника у них выше.
Как жить с люмбализацией первого крестцового позвонка: полезные советы
Хотя при своевременном лечении прогноз обычно положительный (в некоторых случаях лечение не требуется), пациентам с таким диагнозом придется соблюдать ограничения на всю жизнь.
- Рекомендуется спать на жесткой поверхности, лучше выбрать анатомический матрас с повышенной жесткостью.
- Поднимать тяжелые предметы при люмбализации позвонка S1 строго запрещено. Это важно учитывать в повседневной жизни и при выборе профессии (нельзя работать грузчиками, подсобными рабочими, кладовщиками и т.д.).
- При необходимости поднять тяжелый предмет с пола сначала следует присесть, а затем взять его в руки. Лучше попросить кого-то помочь.
Физические нагрузки также должны быть ограничены, особенно занятия спортом на профессиональном уровне. При соблюдении этих рекомендаций трудоспособность и возможность передвижения сохраняются почти у 80% пациентов.
Видео – Строение пояснично-крестцового отдела позвоночника
Люмбализация — это дефект позвоночника, который в тяжелых случаях без лечения может привести к серьезным осложнениям и инвалидности. Обратитесь к специалисту, если в пояснице появились боли после физических нагрузок, прыжков или поднятия тяжестей. Рентген может выявить недоразвитие крестца, после чего врач предложит лечение, обычно приводящее к полному выздоровлению. При отсутствии болей лечение, как правило, не требуется.
Вопрос-ответ
Что означает неполная люмбализация позвонка S1?
Неполная (частичная) люмбализация — позвонок S1 отделен от крестца не полностью, и у него могут быть признаки как поясничного, так и крестцового позвонка.
Что за позвонок S1?
S1 — первый позвонок крестцового отдела позвоночника, который играет ключевую роль в структуре и функциональности нашего тела. Крестцовый отдел состоит из пяти слитых позвонков (S1–S5), которые формируют один костный блок — крестец. Позвонок S1 является самым крупным и широким среди крестцовых позвонков.
Можно ли восстановить разрушенный позвонок?
Большинству пациентов с компрессионными переломами позвоночника не требуется хирургическое вмешательство, и полное восстановление происходит в течение нескольких месяцев с помощью простых медицинских средств, отдыха и специального корсета.
Советы
СОВЕТ №1
Перед проведением люмбализации S1 позвонка обязательно проконсультируйтесь с опытным неврологом или ортопедом. Это поможет вам получить полное представление о процедуре, ее показаниях и возможных рисках.
СОВЕТ №2
Обратите внимание на подготовку к процедуре: соблюдайте все рекомендации врача, включая ограничения по физической активности и прием медикаментов. Это поможет снизить риск осложнений и повысить эффективность лечения.
СОВЕТ №3
После люмбализации важно следить за своим состоянием и сообщать врачу о любых необычных симптомах, таких как сильная боль, онемение или слабость в конечностях. Это позволит своевременно выявить возможные осложнения.
СОВЕТ №4
Рассмотрите возможность реабилитации после процедуры. Физиотерапия и специальные упражнения могут помочь восстановить функции позвоночника и улучшить общее состояние здоровья.