Про боль
Боль – неприятное ощущение, которое нельзя свести только к органическим или функциональным нарушениям.
Болевые ощущения влияют не только на поражённую область, но и на функционирование всего организма. Это подтверждается множеством исследований, изучающих последствия дискомфорта.
Боль представляет собой интегративную функцию организма, включающую психологические и эмоциональные изменения. Она активирует защитные системы, направленные на противодействие негативным воздействиям.
Существует два основных типа боли:
- острая;
- хроническая.
Острая боль возникает как реакция на внешний раздражитель. Этот процесс включает передачу импульса по нервным путям в головной мозг, откуда сигнал возвращается к источнику боли.
Острая боль может возникать из-за различных повреждений, таких как переломы, растяжения, травмы, кариес и заболевания внутренних органов. Обычно с ней эффективно справляются анальгетики.
Хроническая боль имеет более сложную природу, и её причины требуют внимательного изучения. Обычно она указывает на сложности в лечении травмы или заболевания и длится более полугода. Хроническая боль может быть связана с серьёзными заболеваниями, такими как:
- подагра;
- ревматизм;
- остеоартроз;
- злокачественные опухоли.
Эти состояния сопровождаются интенсивными приступами, часто устойчивыми к медикаментозному лечению. Хронические боли связаны не только с повреждением тканей, но и с нарушением работы нервов и их связей.
Врачи отмечают, что обезболивающие уколы играют важную роль в лечении различных болевых синдромов. Они позволяют быстро и эффективно снять боль, что особенно актуально в экстренных ситуациях или после хирургических вмешательств. Однако специалисты подчеркивают, что использование таких препаратов должно быть обоснованным и контролируемым. Частое применение может привести к зависимости или побочным эффектам, таким как аллергические реакции или повреждение органов. Врачи рекомендуют проводить тщательную диагностику перед назначением уколов и рассматривать альтернативные методы лечения, такие как физиотерапия или медикаменты в таблетированной форме. Таким образом, подход к обезболиванию должен быть индивидуальным и взвешенным.

Подвиды боли
Существует три основных типа боли: ноцицептивная, невропатическая и дисфункциональная. Каждый тип определяется характером повреждения.
Таблица № 1. Типы боли
| Тип | Описание |
|---|---|
| Ноцицептивная | Боль локализована, пациент может указать место дискомфорта. Реакция на боль проявляется при движении или изменении положения. Вызывается воспалением, ишемией или механическими повреждениями. |
| Дисфункциональная | Не имеет четкой локализации. Интенсивность и характер боли варьируются, диагностические данные часто не совпадают с ощущениями. |
| Невропатическая | Пациент не может указать конкретное место боли, ощущения более яркие и интенсивные. Наблюдается высокая чувствительность к раздражителям. Примеры: диабет, невралгия, синдром запястного канала. |
Причины боли могут быть разнообразными:
- Ушиб или травма. При усилении боли со временем стоит обратиться к врачу.
- Повреждения внутренних органов.
- Развитие патологий.
- Мышечные спазмы.
- Растяжение мышц или сухожилий.
- Повреждения кожи.
- Хирургические вмешательства или реабилитация.
Важно выяснить источник дискомфорта перед приемом обезболивающих, так как некоторые лекарства могут не помочь или навредить. Медикаменты следует принимать только после диагностики и установления причины боли.
Для назначения лечения врачу необходимо определить тип и подтип боли, а также ее интенсивность, так как каждый тип имеет свои особенности и может по-разному реагировать на препараты.
Оба типа болевых ощущений могут привести к депрессии. Согласно международным исследованиям, три четверти населения страдают от хронической или острой боли и связанной с ней депрессии. Это вызывает интерес у врачей к изучению явления и поиску методов борьбы с ним.
Теперь рассмотрим препараты, уделив внимание обезболивающим средствам.
| Название препарата | Действующее вещество | Показания к применению |
|---|---|---|
| Анальгин | Метамизол натрия | Лихорадка, умеренная и сильная боль различного происхождения |
| Баралгин | Метамизол натрия, питофенон, фенобарбитал | Спастические боли, головная боль, зубная боль, менструальные боли |
| Кеторол | Кеторолак | Послеоперационная боль, травматическая боль, сильная боль различного происхождения |
| Кеторолак (другие торговые названия) | Кеторолак | Послеоперационная боль, травматическая боль, сильная боль различного происхождения |
| Диклофенак | Диклофенак натрия | Воспалительные и дегенеративные заболевания суставов, посттравматические боли, послеоперационная боль |
| Реопирин | Ацетилсалициловая кислота, кофеин, фенобарбитал | Головная боль, мигрень, невралгия, зубная боль |
О препаратах
Любое физическое недомогание побуждает человека быстро избавиться от него. Пациенты часто идут в аптеку в поисках лекарства для облегчения страданий, но сталкиваются с огромным выбором препаратов. Ассортимент лекарств так велик, что поиск подходящего средства может занять много времени.
Лекарственные средства делятся на две категории:
- ненаркотические;
- наркотические.
К наркотическим относятся препараты, такие как морфин и кодеин, относимые к опиоидным средствам.
Наркотические лекарства в аптеке представлены под следующими названиями:
- «Этилморфин»;
- «Набулфин»;
- «Омнопон»;
- «Морфилонг»;
- «Промедол»;
- «Трамадол».
Лекарства чаще всего выпускаются в таких формах:
- настойки;
- мази;
- гели;
- растворы для инъекций;
- пластыри.
Таблетки — наиболее удобная форма для приема лекарств, обладающая несколькими преимуществами:
- простота в использовании;
- отсутствие побочных реакций (покраснение, зуд);
- не требуется шприц;
- не нужна помощь медицинского персонала (в отличие от инъекций).
Обезболивание — важная часть лечения, позволяющая частично или полностью устранить боль. Метод обезболивания зависит от причины и степени боли. Если боль вызвана заболеванием, обезболивание становится жизненно необходимым, особенно на сложных стадиях. Если таблетки неэффективны, назначаются инъекции — внутримышечные или внутривенные.
В медицине существует множество видов обезболивающих средств:
- Нестероидные противовоспалительные препараты.
- Миорелаксанты.
- Анальгетики.
- Витамины группы В.
Теперь рассмотрим каждую из этих групп более подробно.
Обезболивающие уколы вызывают множество мнений и обсуждений среди людей. Многие отмечают их эффективность в снятии острого болевого синдрома, особенно после операций или травм. Пациенты часто делятся положительными впечатлениями о быстром облегчении, которое они испытывают. Однако не все так однозначно. Некоторые выражают опасения по поводу побочных эффектов и зависимости от препаратов. Врачи предупреждают о необходимости осторожного применения, особенно при хронических болях. Также существует мнение, что уколы могут лишь временно замаскировать проблему, не решая её корень. Важно помнить, что каждый случай индивидуален, и подход к лечению должен быть комплексным.

Анальгетики
Боль — это реакция нервной системы на внешние раздражители, проявляющаяся в виде цепной реакции. Сигнал в виде нервного импульса достигает головного мозга, где обрабатывается и возвращается обратно, создавая цикл.
Прервать этот цикл — самый простой способ справиться с болью. Анальгетики эффективно блокируют передачу болевых сигналов, подавляя нервные импульсы.
Медики рекомендуют следующие анальгетики:
- «Нефопам»;
- «Анальгин»;
- «Оксадол».
Существуют также неопиатные анальгетики, не содержащие наркотических веществ и отпускаемые без рецепта.
Если боли сильные и не поддаются лечению перечисленными препаратами, врачи могут назначить опиоидные анальгетики или препараты смешанного действия.
Плюсы
Анальгетики имеют несколько ключевых преимуществ.
- Целенаправленное воздействие на болевые ощущения.
- Быстрое облегчение боли.
- Низкий риск побочных эффектов для желудочно-кишечного тракта по сравнению с нестероидными противовоспалительными средствами.

Минусы
Эта категория медикаментов имеет недостатки.
- Они не устраняют основную причину болевого синдрома, что делает невозможным лечение заболеваний опорно-двигательной системы анальгетиками.
- Совместное применение анальгетиков с другими лекарствами для устранения первопричин боли может увеличить медикаментозную нагрузку на организм пациента.
Важно! Дозировка и частота приема опиоидных анальгетиков должны быть строго ограничены. Необходимо постепенно снижать их дозу после завершения курса лечения. Резкое прекращение приема может вызвать осложнения в работе центральной нервной и сердечно-сосудистой систем.
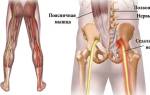
Миорелаксанты
При заболеваниях позвоночника у пациента часто возникает сильное мышечное напряжение, приводящее к болевым ощущениям. Проблема заключается в мышечных волокнах: их чрезмерное напряжение вызывает передачу сигнала боли через нервные окончания в головной мозг. Это может привести к образованию плотного узла, сжимающего нервный корешок и вызывающего интенсивную боль.
Для облегчения мышечных болей врачи рекомендуют миорелаксанты. Эти препараты нормализуют мышечный тонус и способствуют расслаблению, хотя эффект длится от двух до шести часов. Использование миорелаксантов помогает достичь стабильных результатов в лечении и восстановлении нормального уровня мышечного тонуса, предотвращая перенапряжение.
Наиболее распространённые миорелаксанты:
- «Сирдалуд»;
- «Мидокалм»;
- «Баклофен».
Преимущества
Нестероидные противовоспалительные препараты обладают рядом преимуществ.
- Двойной эффект НПВС: они лечат и устраняют симптомы.
- Сокращение продолжительности лечебного курса.
- Увеличение вероятности успешного завершения лечения.
Недостатки
Нестероидные противовоспалительные препараты имеют недостатки:
- Широкий спектр противопоказаний. Их не рекомендуют при заболеваниях желудочно-кишечного тракта и нарушениях кроветворения.
- Важно учитывать индивидуальные особенности пациента для повышения эффективности и снижения риска побочных эффектов.
Нестероидные противовоспалительные средства
Данная категория медикаментов эффективна как в таблетках, так и в инъекциях для снятия боли. Нестероидные противовоспалительные препараты (НПВП) применяются для комплексного лечения болевых ощущений и их причин.
Активные компоненты действуют на источник боли: снижение воспаления уменьшает отёки в поражённой области, освобождая нервные окончания от давления.
Среди НПВП врачи часто назначают:
- «Пенталгин»;
- «Кетанов»;
- «Диклофенак».
Эти препараты широко используются для лечения заболеваний опорно-двигательной системы.
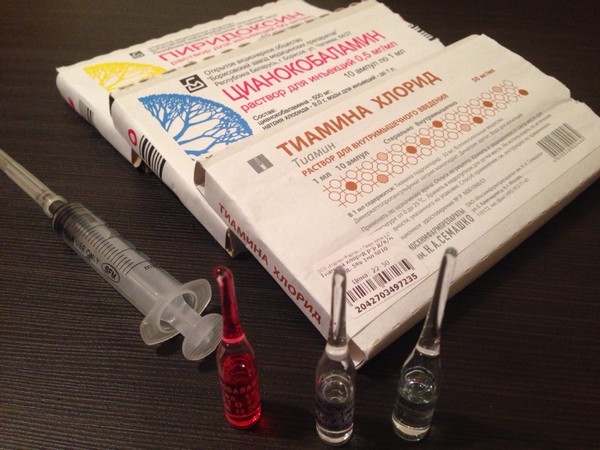
Витамины В (В1, В2 и т.д.)
В дополнение к нестероидным противовоспалительным средствам, анальгетикам и миорелаксантам для борьбы с болями в спине и других участках тела все чаще используют витаминные комплексы. В их состав входят витамины В1, В6 и В12, которые способствуют снижению болевых ощущений, причем наибольшее влияние оказывает витамин В12.
Почему именно эти витамины включены в комплексы? Исследования показали, что они относятся к нейротропным витаминам, восстанавливающим связь между нервами и мышцами в опорно-двигательной системе. Эти витамины влияют на:
- регулирование обмена веществ;
- формирование и передачу нервных импульсов в центральной и периферической нервной системе;
- метаболизм медиаторов.
Они также способствуют восстановлению поврежденных нервов.
Более девяноста процентов исследований подтвердили, что эти витамины значительно уменьшают болевые ощущения при острых заболеваниях.
В комплексы часто добавляют анестетик лидокаин, усиливающий обезболивающий эффект.
Применение витаминного комплекса особенно полезно при:
- сильных болях в спине, пояснице, шее и суставах;
- алкогольной полинейропатии;
- миастении.
При хронических заболеваниях эффективность этих витаминов значительно снижается.
Видео — Вкратце о витамине В12
Выбор обезболивающих препаратов
При хронической боли врачу необходимо выяснить причины и характер болевого синдрома (отраженный, нейропатический или центральный). Это позволит подобрать адекватное лечение с использованием обезболивающих средств.
При остром болевом синдроме специалист должен оценить риски побочных эффектов со стороны желудочно-кишечного тракта и сердечно-сосудистой системы. При отсутствии диспепсии можно применять любые нестероидные противовоспалительные препараты. В противном случае рекомендуется «Ибупрофен». Альтернативы — «Диклофенак», «Напроксен», «Нимесулид» или «Мелоксикам».
Пациентам с сердечными заболеваниями следует избегать нестероидных противовоспалительных средств и рассмотреть опиоиды и парацетамол. При умеренном риске можно назначить «Нимесулид», если артериальное давление в норме или его можно нормализовать с помощью «Амлодипина» или других гипотензивных препаратов.
При высокой вероятности желудочно-кишечных кровотечений пациенту следует принимать нестероидные противовоспалительные средства с ингибиторами протонной помпы, такими как «Омепразол», чтобы снизить риск кровотечений.
Если одновременно высок риск осложнений со стороны сердечно-сосудистой и желудочно-кишечной систем, пациенту необходимо принимать «Нимесулид» с ацетилсалициловой кислотой и «Омепразолом».
Если в течение недели боль уменьшается, лечение следует продолжать до полного исчезновения симптомов. Если облегчение не наступает, могут быть назначены миорелаксанты и местные анестетики.
Кортикостероиды разрешены только при отсутствии признаков туберкулеза суставов или позвоночника.
Важно! Сильные боли, не поддающиеся лечению, могут указывать на особенность заболевания и высокую вероятность неинфекционной природы боли.
Как правильно делать инъекцию внутримышечно
При выборе места для инъекции избегайте следующих участков:
- области с предыдущими инъекциями (возможны уплотнения);
- гемангиомы;
- родинки;
- заметные капилляры.
Вводить инъекцию в эти зоны запрещено.
Для безопасного выполнения внутримышечной инъекции выполните следующие действия:
- Тщательно вымойте руки с мылом. На руках, особенно под ногтями, скапливаются микробы. Женщинам с длинными ногтями рекомендуется очищать пространство под ногтями специальной щеткой.
- Подготовьте три ватных диска.
- Первый ватный диск смочите антисептиком и протрите руки.
- Откройте упаковку со шприцем, избегая касания иглы.
- Возьмите ампулу с раствором. Вторым ватным диском, смоченным антисептиком, удерживайте верхушку ампулы и аккуратно надломите её. При наличии пилочки можно использовать её для подпиливания.
- Извлеките шприц из упаковки. Снимите колпачок с иглы и введите иглу в ампулу, не задевая стенки. Наберите лекарство и удалите воздух из шприца, аккуратно нажав на поршень.
- Взять третий ватный диск и протереть место инъекции. Можно отметить это место йодом для облегчения попадания в нужную точку.
- Немного отведите руку назад и введите инъекцию.
- После завершения процедуры аккуратно извлеките иглу и плотно прижмите ватный диск к месту инъекции, удерживая в течение минуты.
Меняйте место для инъекций, чтобы избежать уплотнений. Рекомендуется рисовать сетку йодом для обеззараживания и прогревания участка.
Если лекарство в форме порошка, после открытия ампулы с раствором, снятия защитной фольги и дезинфекции колпачка добавьте порошок в жидкость и тщательно смешайте до однородной консистенции. Затем вводите полученный раствор в шприц и продолжайте по инструкции.
Профилактика
Для предотвращения болей в спине, пояснице и других областях опорно-двигательного аппарата, а также снижения риска болей во внутренних органах, следуйте этим рекомендациям:
- Правильно выполняйте движения при вставании, стоянии, ходьбе, сидении и лежании.
- Соблюдайте технику при подъеме и переноске тяжестей.
- Регулярно занимайтесь физической активностью.
- Следите за сбалансированной диетой и переходите на здоровое питание.
- Обращайте внимание на психологическое состояние и избегайте негативных эмоций.
Итоги
При интенсивной боли в спине, пояснице или других областях у пациента возникает множество вопросов: как лечиться, какие препараты и уколы использовать? В этой статье мы ответим на эти вопросы.
Лечение требует ответственности, так как инъекции не всегда подходят при болевых ощущениях. Рекомендуется обратиться к врачу для назначения адекватного лечения.
Своевременная диагностика и терапия, а также дополнительные методы — залог быстрого избавления от болей и дискомфорта.
Самолечение не улучшит состояние и может усугубить ситуацию, затрудняя облегчение.
Запомните! Необходимо лечить первопричину, а не только симптомы.
Вопрос-ответ
Какие виды обезболивающих уколов существуют?
Существует несколько основных видов обезболивающих уколов, включая нестероидные противовоспалительные препараты (НПВП), опиоиды и местные анестетики. НПВП, такие как кеторолак, используются для облегчения боли при воспалительных процессах. Опиоиды, например, морфин, применяются при сильной боли, а местные анестетики, такие как лидокаин, используются для блокировки боли в определенной области.
Как долго действует эффект от обезболивающего укола?
Длительность действия обезболивающего укола зависит от типа препарата и индивидуальных особенностей пациента. Например, НПВП могут действовать от 4 до 6 часов, в то время как опиоиды могут обеспечивать облегчение боли на срок от 4 до 12 часов. Местные анестетики могут действовать от 1 до 6 часов в зависимости от используемого препарата и дозировки.
Есть ли побочные эффекты от применения обезболивающих уколов?
Да, как и любые лекарства, обезболивающие уколы могут вызывать побочные эффекты. НПВП могут привести к желудочно-кишечным расстройствам, таким как тошнота или язвы. Опиоиды могут вызывать зависимость, запоры и сонливость. Местные анестетики могут вызвать аллергические реакции или временные нарушения чувствительности в области введения. Важно обсудить возможные риски с врачом перед применением.
Советы
СОВЕТ №1
Перед использованием обезболивающих уколов обязательно проконсультируйтесь с врачом. Самолечение может привести к нежелательным последствиям и осложнениям, особенно если у вас есть хронические заболевания или вы принимаете другие лекарства.
СОВЕТ №2
Обратите внимание на дозировку и способ введения препарата. Следуйте инструкциям, указанным на упаковке или в рецепте врача, чтобы избежать передозировки и минимизировать риск побочных эффектов.
СОВЕТ №3
После получения укола внимательно следите за своим состоянием. Если вы заметили какие-либо необычные реакции, такие как аллергические проявления или сильные побочные эффекты, немедленно обратитесь к врачу.
СОВЕТ №4
Не забывайте о возможных альтернативах обезболивания. В некоторых случаях можно использовать неинъекционные методы, такие как таблетки, мази или физиотерапия, которые могут быть менее инвазивными и с меньшим количеством побочных эффектов.