Почему развивается радикулит?
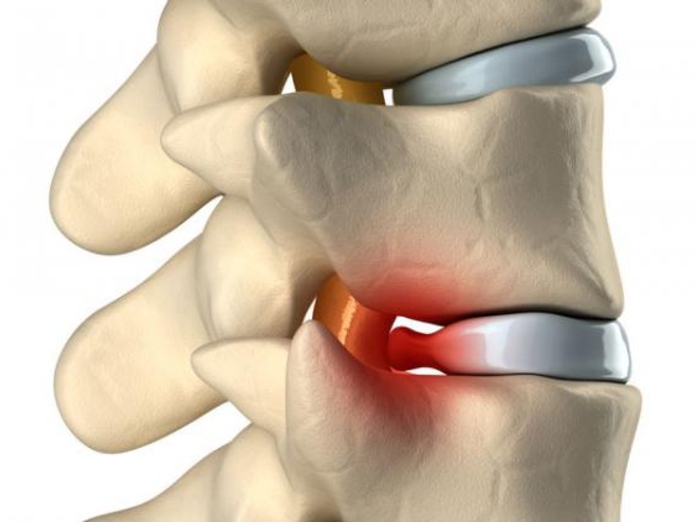
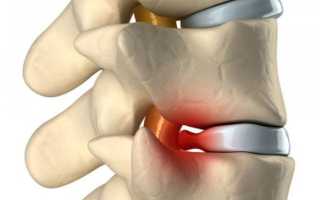
Радикулит — это совокупность симптомов, указывающих на сжатие или раздражение корешков спинного мозга. Он возникает из-за патологических изменений в позвоночнике. К факторам риска относятся:
- механические травмы позвоночника и межпозвоночных дисков;
- запущенные формы остеохондроза и его осложнения (грыжи, протрузии);
- неправильная осанка и искривления позвоночника;
- чрезмерные физические нагрузки;
- вредные привычки, ухудшающие кровообращение (курение, злоупотребление алкоголем и кофеином);
- строгие диеты;
- доброкачественные и злокачественные опухоли;
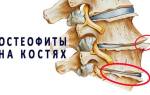
- остеофиты (спондилез);
- аутоиммунные, инфекционные и воспалительные заболевания.
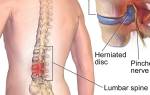
Радикулопатия чаще всего возникает из-за остеохондроза, грыжи и протрузии дисков. На втором месте по частоте — травмы и новообразования позвоночника, реже заболевание развивается после инфекционных и воспалительных процессов.
Для справки: радикулопатия может затрагивать любой отдел позвоночника, но в 90% случаев поражает пояснично-крестцовую область на уровне позвонков L4, L5, S1 из-за анатомических особенностей.
Врачи отмечают, что радикулопатия пояснично-крестцового отдела позвоночника является распространенной проблемой, особенно среди людей старше 30 лет. Основной причиной заболевания часто становятся дегенеративные изменения межпозвоночных дисков, травмы или остеохондроз. Симптоматика может варьироваться от болей в пояснице до иррадиации дискомфорта в ноги, что значительно снижает качество жизни пациентов. Специалисты подчеркивают важность ранней диагностики и комплексного подхода к лечению, включая физиотерапию, медикаментозную терапию и, в некоторых случаях, хирургическое вмешательство. Профилактика, такая как регулярные физические нагрузки и правильная осанка, также играет ключевую роль в снижении риска развития радикулопатии. Врачи рекомендуют не игнорировать первые признаки заболевания и обращаться за медицинской помощью для предотвращения серьезных осложнений.

Симптомы радикулопатии
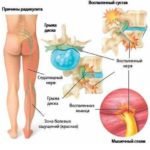
Патологические изменения при радикулопатии могут долго оставаться незамеченными, а симптомы часто возникают внезапно после резких движений или физической активности. Главный признак — болевой синдром, проявляющийся по-разному и локализующийся в различных областях. Обычно это острые или тянущие боли в пояснице и крестце, а также «прострелы» в ногу или ягодицу. У человека возникают трудности при сгибании и разгибании, а иногда даже при ходьбе, кашле или чихании, что усиливает дискомфорт.
Кроме болей, при радикулопатии наблюдается мышечно-тонический синдром — напряжение мышц задней поверхности бедра, которое может сменяться гипотонией. У пациентов возникают нарушения чувствительности в области пораженных нервных корешков, а в зависимости от расположения корешка могут страдать различные рефлексы. Если затрагивается корешок L4 между позвонками L3 и L4, человеку сложно сгибать колено, а передняя поверхность бедра может онеметь. При повреждении корешка L5 между L4 и L5 возникают трудности с движением большого пальца, а при повреждении S1 (между L5 и S1) пациенту сложно двигать стопой.
Также могут наблюдаться изменения цвета кожи (бледность или синюшность), отечность пораженной области, сглаживание складки под ягодицей и другие внешние изменения.
Таблица. Три основных типа пояснично-крестцовой радикулопатии с симптомами.
| Разновидность радикулопатии | Симптомы |
|---|---|
| Острые боли в пояснице, возникающие после интенсивной физической активности, резких движений, перегрева или переохлаждения. Приступ может длиться от нескольких минут до нескольких дней. | |
| Боль в ягодице и задней части бедра, распространяющаяся до нижней части ноги. Она напоминает удар током и часто сопровождается покалыванием, жжением и ощущением «мурашек», интенсивность варьируется от легкой до сильной. | |
| Поясничные боли, отдающие в нижние конечности, распространяющиеся по ягодицам и задней поверхности ног, ноющего или жгучего характера. |
Важно: при поражении нескольких нервных корешков одновременно у пациентов наблюдается смешанная клиническая картина и сильный болевой синдром, мешающий нормальной жизни и требующий срочной медицинской помощи.
| Симптом | Возможная причина (в рамках радикулопатии пояснично-крестцового отдела) | Рекомендации |
|---|---|---|
| Боль в пояснице, отдающая в ногу (люмбаго) | Сдавление корешка спинномозгового нерва грыжей межпозвоночного диска, остеофитами, стенозом позвоночного канала | Покой, холодные компрессы, НПВС, физиотерапия, лечебная гимнастика |
| Онемение и покалывание в ноге | Сдавление корешка спинномозгового нерва | Покой, НПВС, физиотерапия |
| Мышечная слабость в ноге | Сдавление корешка спинномозгового нерва, повреждение нерва | Покой, физиотерапия, возможно, медикаментозная поддержка |
| Нарушение чувствительности в ноге (гипестезия, парестезия) | Сдавление корешка спинномозгового нерва | Покой, НПВС, физиотерапия |
| Изменение рефлексов (снижение или отсутствие) | Сдавление корешка спинномозгового нерва | Консультация невролога |
| Боль при кашле или чихании | Повышение внутриспинномозгового давления, раздражение нервных корешков | Покой, избегать резких движений |
| Ограничение подвижности в пояснице | Мышечный спазм, воспаление | Покой, лечебная гимнастика, мануальная терапия (при необходимости) |
Чем опасен радикулит?
Если вы хотите углубиться в лечение поясничного радикулита медикаментами и инъекциями, а также альтернативными подходами, ознакомьтесь с соответствующей статьей на нашем сайте.
Без своевременной терапии радикулит может стать хроническим, и даже незначительные факторы (резкие движения, простуда, стресс) могут вызвать обострение. Негативные последствия связаны с заболеваниями, способствующими радикулиту, такими как остеохондроз, стеноз позвоночного канала и грыжи межпозвоночных дисков.
Спазмы мышц ухудшают обменные процессы в позвоночнике, что может привести к дегенеративным изменениям и разрушению тканей. В некоторых случаях требуется хирургическое вмешательство. Серьезные осложнения радикулопатии включают спинальные инсульты и ущемление нервных окончаний в области поясницы (зона «конского хвоста»), что может привести к инвалидности.
Радикулопатия пояснично-крестцового отдела позвоночника — это состояние, которое вызывает множество обсуждений среди пациентов и специалистов. Многие люди описывают свои ощущения как резкую боль, отдающую в ногу, что значительно ухудшает качество жизни. Часто упоминается, что симптомы усиливаются при физической активности или длительном сидении. Пациенты делятся опытом, как различные методы лечения, включая физиотерапию и мануальную терапию, помогли им справиться с дискомфортом. Некоторые отмечают, что медикаментозное лечение приносит временное облегчение, но не решает проблему полностью. Важно, что многие люди осознают необходимость комплексного подхода к лечению, включая упражнения для укрепления мышц спины и коррекцию осанки. Обсуждения на форумах и в социальных сетях показывают, что поддержка и обмен опытом между пациентами играют значительную роль в процессе восстановления.

Диагностика радикулопатии
Диагноз радикулита ставит врач-невропатолог на основе комплексного обследования. Сначала специалист собирает анамнез и выслушивает жалобы пациента, затем проводит физиологические тесты, во время которых пациент выполняет определенные движения и делится ощущениями. При необходимости назначаются рентгенография, магнитно-резонансная томография (МРТ) и компьютерная томография (КТ) для более полного понимания состояния заболевания. В некоторых случаях требуется люмбальная пункция и анализы крови для выявления воспалительных и инфекционных процессов.
Лечение радикулопатии
На начальных этапах радикулит лечится консервативно и не требует серьезных вмешательств. Лечение должно быть длительным, и пациенту важно следовать рекомендациям для предотвращения рецидивов. Обычно терапия проводится дома с соблюдением постельного режима, но при серьезных повреждениях позвоночника или сопутствующих заболеваниях может потребоваться госпитализация.

Консервативное лечение
Лечение медикаментами необходимо в острые фазы радикулопатии, когда пациент испытывает сильный дискомфорт. Применяемые препараты включают:
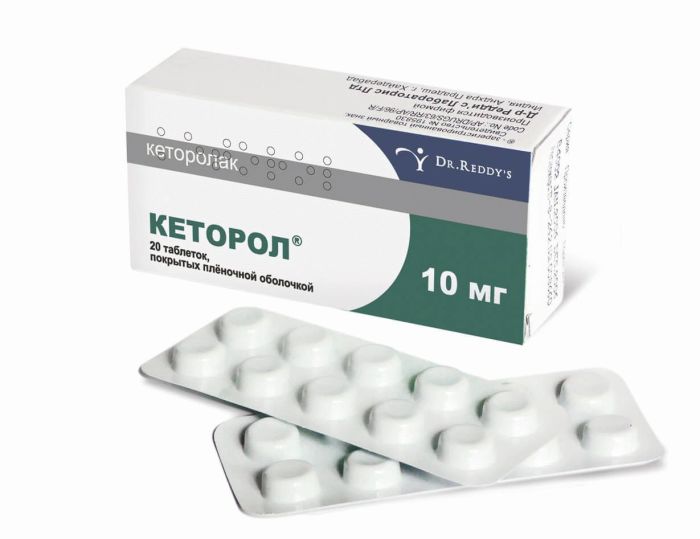
- обезболивающие средства (Кеторол, Баралгин, Анальгин) для устранения боли;
- нестероидные противовоспалительные препараты (Диклофенак, Индометацин, Ибупрофен), эффективные при пояснично-крестцовой радикулопатии, воздействующие на боль и воспаление;
- миорелаксанты (Мидокалм, Тизанидин) для снятия мышечного напряжения;
- хондропротекторы (Артра, Хондротин) для восстановления хрящевой ткани межпозвоночных дисков;
- витамины группы В для улучшения обмена веществ и ускорения выздоровления.
Важно: миорелаксанты следует использовать только по назначению врача и в рекомендованных дозах, так как они влияют на мышцы спины и дыхательные мышцы.
Если анальгетики не помогают, могут применяться новокаиновые и лидокаиновые блокады пораженной области, проводимые в медицинском учреждении.
Остальные методы лечения
В дополнение к традиционному лечению радикулита применяются электрофорез с обезболивающими, растительными экстрактами и лечебными грязями, а также ультразвуковая и магнитная терапия. Облучение области поясницы и крестца ультрафиолетом также используется. После устранения острых симптомов пациентам рекомендуются массаж, лечебная физкультура, мануальная терапия и вытяжение позвоночника.
Если медикаментозное лечение и физиотерапия неэффективны, а также при выраженных неврологических симптомах, серьезных нарушениях работы внутренних органов и двигательных расстройствах может потребоваться хирургическое вмешательство. Операция обычно необходима при протрузии или грыже межпозвоночных дисков, но она может вызвать серьезные осложнения, поэтому проводится только в крайних случаях.
Народные средства
Народные методы лечения пояснично-крестцового радикулита имеют симптоматический эффект и должны применяться под наблюдением врача вместе с медикаментозной терапией.
- Красный перец. Измельчите два небольших острых перца, залейте нашатырным спиртом и настаивайте две недели в теплом темном месте, регулярно встряхивая. Используйте для растирания пораженных участков.
- Черная редька. Два средних клубня натрите на терке, заверните в два слоя марли и прикладывайте к пояснице, накрыв полиэтиленом или пленкой и утеплив платком. Держите до ощущения тепла.
- Шалфей. Вскипятите стакан подсолнечного масла, добавьте столовую ложку измельченного шалфея, затем варите на водяной бане полчаса. Оставьте в теплом месте на 2-3 часа. Используйте для растирания поясницы.
- Хрен. Натрите корень хрена, заверните в марлю, создав мешочек. Наполните ванну водой (температура 37 градусов), опустите мешочек и оставайтесь в воде, пока температура комфортная.
- Мед и тысячелистник. Смешайте в равных пропорциях мед, кагор и настой тысячелистника, тщательно перемешайте. Уберите в холодильник на 5 дней, затем принимайте трижды в день перед едой: в первые 5 дней по чайной ложке, затем по столовой.
Важно: некоторые народные средства (хрен, перец, редька и др.) могут вызвать ожоги кожи, поэтому используйте их с осторожностью. При сильном дискомфорте немедленно уберите смесь и промойте кожу теплой водой.
Для получения дополнительной информации о лечении радикулита в домашних условиях и его симптомах, ознакомьтесь со статьей на нашем сайте.
Профилактика радикулита
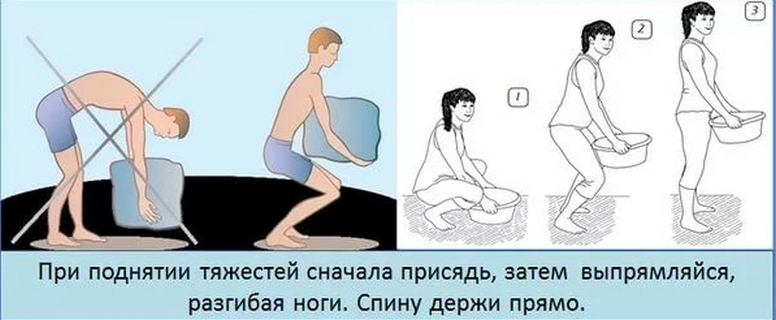
Наилучшей профилактикой пояснично-крестцовой радикулопатии является умеренная физическая активность: гимнастика, пешие прогулки, танцы и плавание. Если работа связана с длительным пребыванием в одной позе, важно периодически вставать и делать разминку для поясницы и спины.
Обратите внимание на правильное питание, контроль массы тела и избегайте вредных привычек, таких как курение и чрезмерное употребление алкоголя. Качественный отдых и выбор матраса также важны: слишком мягкие или жесткие модели могут вызвать смещение позвонков, поэтому рекомендуется использовать ортопедические матрасы. Людям с радикулопатией полезно посещать сауны и бани, а также санаторно-курортное лечение в регионах с сухим и теплым климатом.
Радикулит может вызывать дискомфорт и серьезные осложнения, вплоть до инвалидности. Однако при правильном лечении и соблюдении профилактических мер это заболевание можно успешно вылечить без негативных последствий.
Видео — Радикулопатия пояснично-крестцового отдела позвоночника
Пожалуйста, вставьте текст, который вы хотите переписать, и я с радостью помогу вам!
Вопрос-ответ
Можно ли вылечить радикулопатию?
Радикулопатию лечат при помощи нестероидных противовоспалительных препаратов и миорелаксантов. Они уменьшают воспалительный процесс и выраженность болевого синдрома, снимают мышечный спазм. При остром спазме применяются инъекции новокаина или лидокаина: уколы быстро обезболивают пораженный участок.
Какое средство лучше всего снимает боль при поясничной радикулопатии?
Наиболее часто используются Мильгамма и Нейромультивит. Если болезнь имеет неинфекционное происхождение, то могут назначаться мази с согревающим эффектом – на основе скипидара, змеиного и пчелиного ядов, камфары. Они снимают боль благодаря местно-раздражающему действию.
Как лечить радикулопатию в поясничной области?
Обычно в первую очередь рекомендуется нехирургическое лечение, которое может включать: лекарственную терапию, например, нестероидные противовоспалительные препараты, опиоидные препараты или миорелаксанты для купирования симптомов, стратегии снижения веса для уменьшения давления на проблемную область, физиотерапию для укрепления мышц и предотвращения дальнейшего повреждения.
Советы
СОВЕТ №1
Регулярно выполняйте упражнения для укрепления мышц спины и живота. Это поможет поддерживать правильную осанку и снизить нагрузку на позвоночник, что может уменьшить симптомы радикулопатии.
СОВЕТ №2
Следите за своим положением при сидении и стоянии. Используйте эргономичную мебель и старайтесь не оставаться в одной позе слишком долго. Правильная осанка поможет снизить давление на нервные корешки.
СОВЕТ №3
Обратите внимание на свой вес. Избыточная масса тела может увеличить нагрузку на поясничный отдел позвоночника. Поддержание здорового веса через сбалансированное питание и физическую активность может помочь в управлении симптомами радикулопатии.
СОВЕТ №4
Не игнорируйте симптомы и обращайтесь к врачу при первых признаках радикулопатии. Раннее вмешательство может предотвратить ухудшение состояния и помочь выбрать наиболее эффективное лечение.