Этиология и патогенез
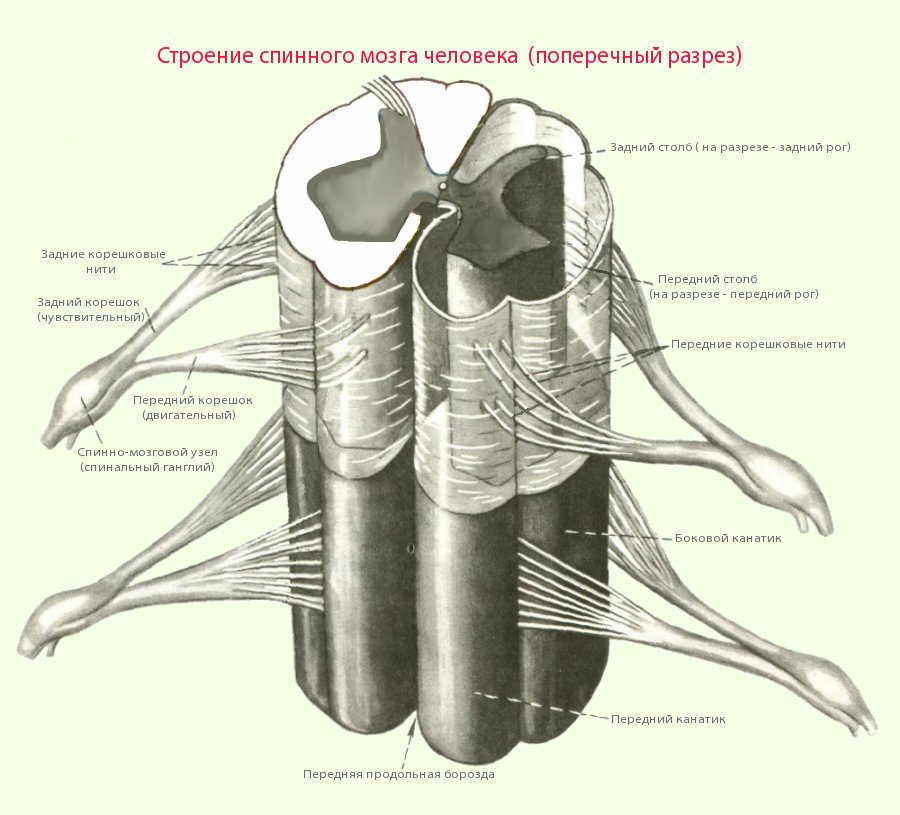
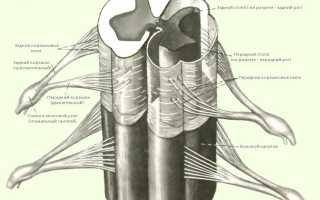
Патогенетическим механизмом радикулопатии (радикулита) является компрессия нервных корешков — пучков нервных волокон, выходящих из спинного мозга.
Спинной мозг представляет собой полую трубку с прочными стенками, расположенную в центральном позвоночном канале, образованном дугами позвонков. В канале находятся кровеносные сосуды, мягкие и твердые мозговые оболочки, а также паутинная (арахноидальная) оболочка. Нервные корешки отходят от нервных стволов и выходят за пределы спинномозгового канала, формируя периферическую нервную систему.
Сдавление нервных пучков вызывает резкие боли в пояснично-крестцовой области, заставляя человека принимать определенные позы и ограничивая подвижность. Эти боли, называемые люмбаго, имеют внезапное начало, острое течение и высокую интенсивность.
В отличие от люмбалгии (боли в пояснице), которая может длиться долго и иметь умеренную интенсивность, приступ люмбаго продолжается от нескольких минут до нескольких часов (в редких случаях – до 1-3 дней).
Радикулит может проявляться не только в виде люмбаго, но и люмбоишиалгии. Ишиасом называют крестцово-поясничный радикулит, при котором сжимается седалищный нерв — самый длинный нерв в организме (от поясничной области до стоп). Клинические проявления включают сильные боли вдоль пораженного нерва и выраженные неврологические расстройства, среди которых основное место занимают парестезии в нижних конечностях.
Врачи отмечают, что пояснично-крестцовый радикулит является распространенной проблемой, особенно среди людей старше 30 лет. Это заболевание связано с воспалением корешков спинномозговых нервов, что может вызывать сильные боли, онемение и слабость в нижних конечностях. Специалисты подчеркивают важность ранней диагностики и комплексного подхода к лечению, который может включать медикаментозную терапию, физиотерапию и, в некоторых случаях, хирургическое вмешательство. Врачи также рекомендуют пациентам обратить внимание на профилактические меры, такие как регулярные физические упражнения, поддержание правильной осанки и избегание чрезмерных нагрузок на позвоночник. Правильный подход к лечению и профилактике может значительно улучшить качество жизни пациентов и снизить риск рецидивов.

Причины радикулита
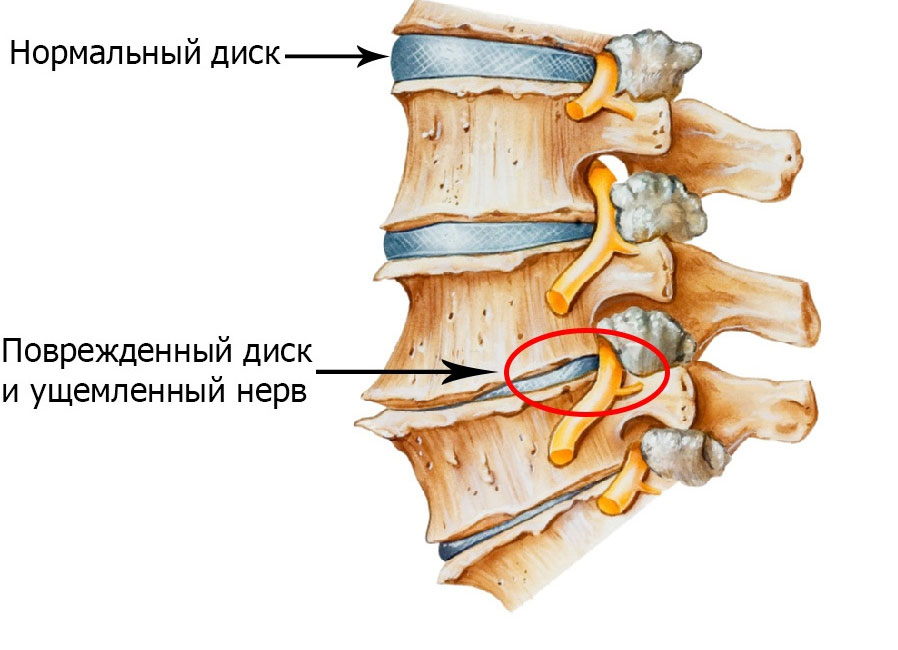
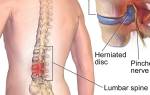
Основной причиной крестцово-поясничного радикулита у людей среднего возраста является деформация дистального сегмента позвоночника, вызванная дегенеративно-дистрофическими изменениями в межпозвонковых дисках, известными как остеохондроз. Эти диски на 90% состоят из хрящевой ткани, коллагеновых волокон и воды. Для их упругости и эластичности необходимо поступление минеральных веществ, витаминов и аминокислот, участвующих в метаболизме хрящевой ткани. При нарушении питания хрящевых пластин поясничных и крестцовых позвонков развивается остеохондроз, что приводит к сжатию позвоночника и давлению на межпозвонковый диск.
Сетчатая оболочка, утратившая эластичность, не может удерживать полужидкое ядро, что приводит к его смещению – протрузии или грыже.
Смещенная дисковая пульпа сжимает нервные пучки, отходящие от спинного мозга, вызывая неврологические расстройства и выраженный болевой синдром. Поэтому у большинства пациентов радикулит почти всегда сопровождается дистрофией и деформацией нижних отделов позвоночника (крестца и поясницы).
К другим причинам и факторам, способствующим развитию заболевания, относятся:
- заболевания эндокринной системы, нарушающие метаболизм (например, болезни щитовидной железы, диабет, подагра);
- миофасциальный синдром (внесуставной или мышечный ревматизм);
- воспалительные процессы в паравертебральной области поясницы (миозит);
- смещение позвонков относительно центральной оси позвоночника (спондилолистез);
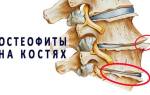
- образование остеофитов (костных наростов) на краях позвоночных тел.
К факторам риска также относятся переохлаждение (особенно при систематическом повторении), избыточный вес и вредные привычки. У женщин высокий риск корешкового синдрома возникает после беременности и родов, а также в периоды гормональной нестабильности: в первой фазе менструального цикла и в климактерический период.
Сдавливание нервных корешков у пожилых людей усугубляется естественными процессами старения, приводящими к обезвоживанию и высыханию хрящевой ткани позвоночника.
| Симптом | Возможная причина | Рекомендации |
|---|---|---|
| Боль в пояснице, отдающая в ногу | Сдавливание нервного корешка в пояснично-крестцовом отделе позвоночника | Покой, холодные компрессы, обезболивающие препараты, физиотерапия |
| Онемение или покалывание в ноге | Раздражение нервного корешка | Физиотерапия, массаж, упражнения для укрепления мышц спины |
| Слабость в ноге | Сдавливание нервного корешка, воспаление | Покой, медикаментозное лечение, физиотерапия |
| Ограничение подвижности в пояснице | Мышечный спазм, воспаление | Покой, тепловые процедуры, растяжка, упражнения для улучшения гибкости |
| Боль при кашле или чихании | Повышение внутрибрюшного давления | Избегать резких движений, носить поддерживающий пояс |
Клиническая картина
Основным признаком крестцово-поясничной радикулопатии является резкая или пульсирующая боль в области нервов крестцового сплетения, проходящих через заднюю часть таза и обе ноги, достигая стоп. Пациенты с радикулитом часто жалуются на внезапную, острую и сильную стреляющую боль в пояснице, копчике и крестце, которая может иррадиировать в ягодицы, бедра, голени и стопы. В зависимости от места защемления, проявления болевого синдрома могут различаться. Иногда пациенты сообщают лишь о дискомфорте и болезненности в нижних конечностях, не связывая эти ощущения с нейрохирургическими заболеваниями.
Чтобы врач мог установить предварительный диагноз на первичном осмотре, пациент должен рассказать обо
Пояснично-крестцовый радикулит — это состояние, о котором говорят многие, и мнения людей варьируются от тревоги до недооценки проблемы. Некоторые отмечают, что боль в пояснице и ногах становится настоящим испытанием, мешая повседневной жизни и работе. Часто можно услышать истории о том, как радикулит ограничивает физическую активность, заставляя людей искать способы облегчения, будь то массаж, физиотерапия или народные средства.
Другие, наоборот, считают, что радикулит — это временное явление, которое можно игнорировать или “перетерпеть”. Однако такие подходы могут привести к усугублению состояния. Многие делятся опытом о том, как важна профилактика: регулярные упражнения, правильная осанка и внимание к своему здоровью. В целом, разговоры о радикулите подчеркивают необходимость осознания проблемы и поиска эффективных методов лечения, чтобы избежать долгосрочных последствий.

Неврологические симптомы
Для связи между болями в ногах и пояснице врач использует специальные тесты для выявления рефлекторных нарушений.
Неврологические изменения
| Симптом | Описание |
|---|---|
| Слабое сокращение икроножных мышц и отсутствие рефлекторного сгибания стопы при ударе медицинским молоточком. | |
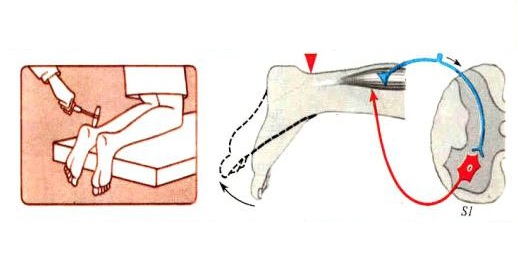
| Пациент лежит на спине, выпрямляет ногу с болями и медленно поднимает ее. У людей с радикулитом натяжение седалищного нерва вызывает сильную боль, и они не могут полностью поднять ногу. | |
| Этот симптом определяется при тесте на симптом Фальре. Считается положительным, если боль ощущается не только в поднятой ноге, но и во второй. | |
| Пациента укладывают на кушетку лицом вниз, стопы свисают. Врач проводит молоточком вдоль стопы от пятки к пальцам. При нормальном рефлексе пальцы и подошва сгибаются симметрично. При ослабленной функции этого не происходит. | |
| Техника аналогична диагностике симптома Фальре, но движение ногой выполняет врач (симптом натяжения седалищного нерва при пассивном сгибании). |
Болезненность при нажатии на вертеброневрологические точки Валле может указывать на пояснично-крестцовую радикулопатию. Эти точки расположены близко к коже, и их раздражение вызывает ограниченную болезненность, что может свидетельствовать о поражении седалищного нерва.
Обратите внимание! В домашних условиях крестцово-поясничный радикулит можно выявить, если попросить пациента закинуть ногу на ногу (больная нога сверху). При защемлении нервных окончаний человек не сможет этого сделать из-за боли.
К какому врачу обратиться?
Лечением радикулита занимается невролог, а в сложных случаях – нейрохирург.
Если заболевание на ранней стадии и проявляется слабо, стоит обратиться к терапевту. Он проведет первичный осмотр, направит на лабораторные исследования (например, анализ крови для выявления ревматоидных факторов) и назначит консультации узких специалистов: невропатолога, хирурга, вертебролога и ортопеда. В некоторых случаях может потребоваться осмотр кардиолога или сосудистого хирурга, но при неосложненном течении заболевания их консультации не обязательны.
Среди методов обследования используются:
- Рентгенография. Позволяет определить первопричину патологии, чаще всего связанную с остеохондрозом или межпозвонковой грыжей. Снимки помогают оценить степень дегенеративных изменений в позвоночнике и выявить остеофиты на телах позвонков поясничного отдела и крестца.
- МРТ. Наиболее точный метод для диагностики радикулита, позволяющий обнаружить патологии костных структур и изменения в мягких тканях, таких как мышечно-связочный аппарат.
- КТ. Эффективный, но менее надежный метод для диагностики радикулопатии. Мультиспиральная КТ не выявляет нарушения в работе спинного мозга и изменения в его оболочках, поэтому при подозрении на радикулит лучше проводить МРТ.
Дополнительно могут использоваться серологические анализы крови и электромиография, которая помогает выявить нарушения проводимости электрических импульсов и измерить силу сокращения мышечных волокон в области поражения, особенно при ишиасе.

Лечение и прогноз
Люди с радикулитом в нижних отделах позвоночника должны знать, что заболевание обычно не поддается полному излечению. Главная задача лечения — облегчение боли и восстановление нарушенных неврологических функций.
Лекарственные препараты
Основным признаком радикулита является боль. Лечение в остром периоде направлено на восстановление подвижности пациента, который ограничивает физическую активность из-за сильных болей.
В зависимости от интенсивности боли, продолжительности приступа и уровня подвижности, для терапии могут использоваться четыре группы медикаментов.
-
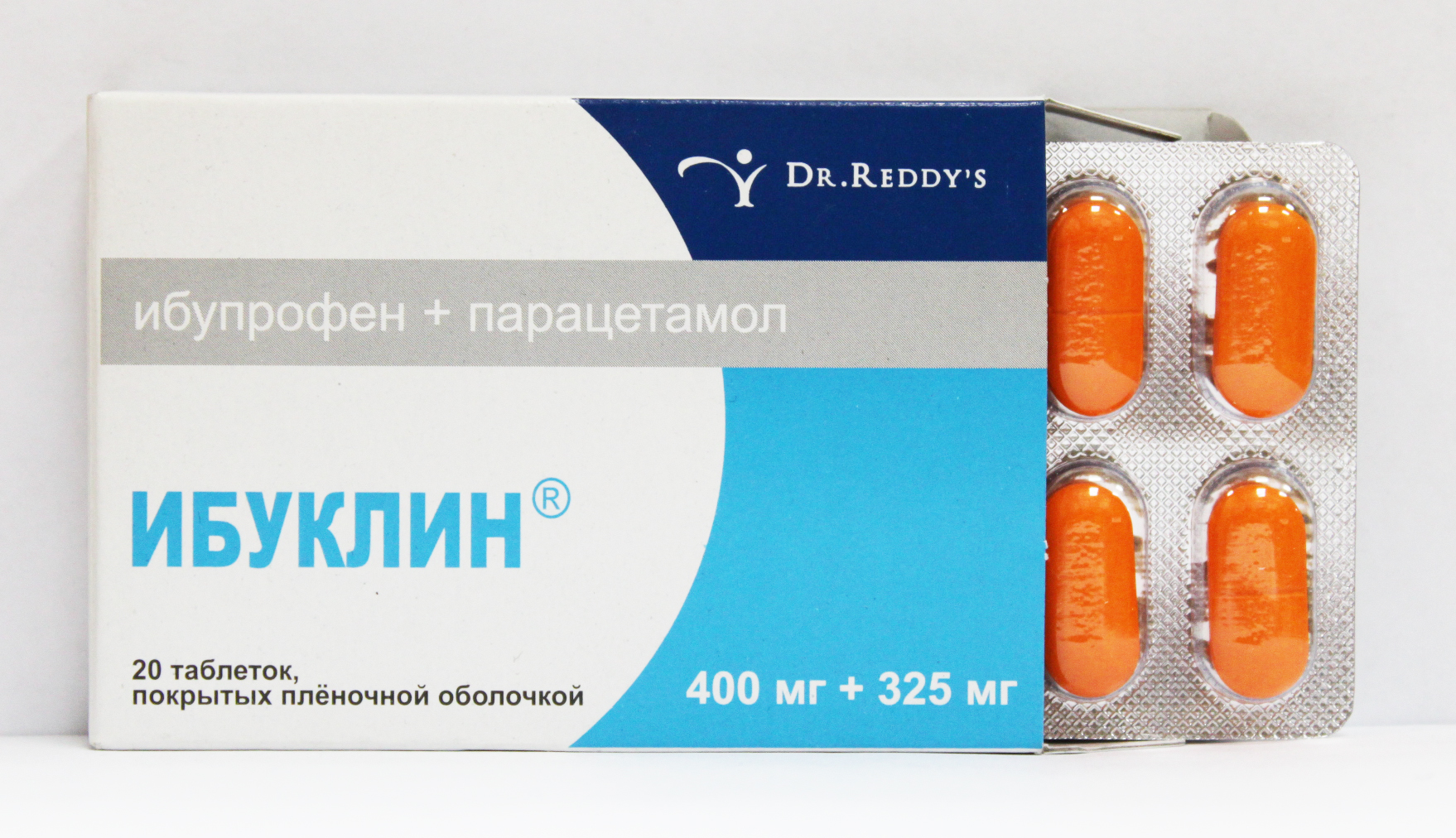
Нестероидные противовоспалительные средства. Эффективны препараты с диклофенаком, кеторолаком или нимесулидом. Ибупрофен может помочь при радикулите и ишиасе, но в больших дозах, что увеличивает риск язв и эрозий в ЖКТ. Рекомендуется сочетать ибупрофен с парацетамолом (например, «Ибуклин», «Некст»).
-
Местные анестетики. Новокаин и лидокаин применяются для блокад и часто комбинируются с противовоспалительными средствами, такими как глюкокортикоиды («Гидрокортизон», «Преднизолон»). Они быстро уменьшают воспаление и отечность.
-
Ненаркотические анальгетики. Включают препараты на основе метамизола натрия («Баралгин», «Анальгин»). Их можно использовать как с НПВС, так и самостоятельно.
-
Наркотические анальгетики («Трамадол», «Трамолин»). Применяются для снятия сильных болей, если другие средства неэффективны.
Обезболивающие могут использоваться в виде таблеток, инъекций, а также местно в форме мазей и гелей. Эффективны мази на основе яда змей и пчел, камфорная и скипидарная мазь. В экстренных случаях применяются разогревающие гели: «Випратокс», «Баинвель», «Дип Рилиф».
Дополнительная терапия зависит от причины заболевания и наличия неврологических нарушений. Стандартная схема лечения крестцово-поясничного радикулита представлена в таблице ниже.
Препараты второй линии (вспомогательная терапия)
| Фармакологическая группа | Цель применения | Препараты |
|---|---|---|
| Глюкокортикостероидные гормоны. | Подавление воспалительного процесса, уменьшение отечности околопозвоночных тканей. | |
| Миорелаксанты центрального действия. | Расслабление мышц, устранение спазмов, вызывающих радикулит и невралгию седалищного нерва. | |
| Ангиопротекторы (корректоры микроциркуляции). | Нормализация микроциркуляции крови, улучшение питания тканей и восстановление в области пораженного сегмента. |
Для улучшения обменных процессов врач может назначить корректоры метаболизма, например, «Рибофлавин».
Для ускорения восстановления тканей и улучшения чувствительности рекомендуется принимать витаминные комплексы с аскорбиновой кислотой, токоферолом (витамин E) и витаминами группы B («Мильгамма», «Комбилипен»).
Лечение в период ремиссии
После устранения острых симптомов необходимо провести комплексное лечение, направленное на улучшение питания хрящей, увеличение эластичности межпозвоночных дисков, восстановление нормального мышечного тонуса и избавление от парестезий в нижних конечностях. Для этого применяются следующие методы:
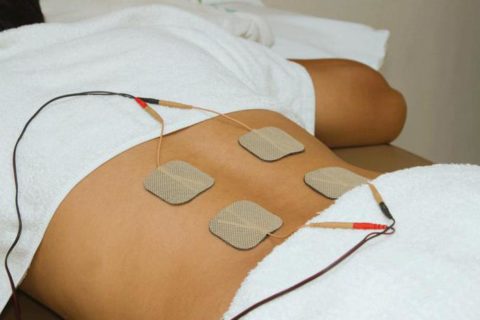
- физиотерапия (электрофорез, УВЧ, магнитотерапия);
- тракционная терапия (вытяжение позвоночника);
- массаж;
- лечебная гимнастика.
Пациентам с хроническим радикулитом рекомендуется ежегодное санаторно-курортное лечение.
Методы народной медицины также могут быть полезны. Фитотерапия ускоряет выздоровление при радикулите пояснично-крестцовой области. Более подробную информацию о лечении радикулопатии можно найти на нашем сайте.
Видео – Пояснично-крестцовый радикулит: 10 способов домашнего лечения
Поянично-крестцовый радикулит — хроническое неврологическое заболевание. Важной задачей лечения является обучение пациентов жизни с этой патологией и информирование о профилактике рецидивов. Прогноз при радикулите благоприятен, если пациент соблюдает рекомендации врача, придерживается щадящего режима физической активности, избегает негативных факторов (вредные привычки, переедание, голодовки, стрессы) и ежегодно проходит обследование у невропатолога для раннего выявления осложнений.
Вопрос-ответ
Как болит пояснично-крестцовый радикулит?
Для радикулита характерны боль в пояснице в сочетании с простреливающей или тянущей болью по боковой или задней поверхности ноги (иногда вплоть до стопы), онемение и парестезии, слабость мышц, усиление боли при подъеме прямой ноги.
Какие признаки поясничного радикулита?
Радикулит в поясничном и крестцовом отделе. Для данной патологии характерны болевые проявления в области поясницы во время передвижения, полная скованность движений, боль в нижней конечности, ягодичной мышце, а также в тазобедренном или голеностопном суставе.
Как определить радикулит или нет?
Компьютерная томография (КТ) вместе с рентгеноконтрастными методами выявляют радикулит, место межпозвоночной грыжи, позволяют отличить ее от опухоли спинного мозга. Лабораторная и инструментальная диагностика – анализ крови и мочи, ЭКГ, УЗИ малого таза и брюшной полости.
Советы
СОВЕТ №1
Регулярно выполняйте упражнения для укрепления мышц спины и живота. Это поможет поддерживать правильную осанку и снизить нагрузку на пояснично-крестцовую область. Консультируйтесь с врачом или физиотерапевтом для подбора безопасного комплекса упражнений.
СОВЕТ №2
Следите за своим образом жизни: избегайте длительного сидения и поднимайте тяжести правильно, используя ноги, а не спину. Если ваша работа связана с длительным сидением, делайте перерывы для разминки каждые 30-60 минут.
СОВЕТ №3
Используйте тепло или холод для облегчения боли. Теплые компрессы могут помочь расслабить напряженные мышцы, а холодные пакеты снизят воспаление. Применяйте их по 15-20 минут несколько раз в день, в зависимости от ваших ощущений.
СОВЕТ №4
Обратитесь к врачу при первых симптомах радикулита. Чем раньше вы получите профессиональную помощь, тем быстрее сможете начать лечение и избежать осложнений. Не занимайтесь самолечением и не откладывайте визит к специалисту.