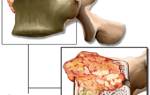
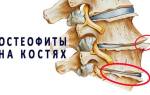
Описание патологии
Спондилит часто считается «возрастным» заболеванием, так как большинство пациентов старше 50 лет. Около 70% случаев спондилита специфические, развивающиеся на фоне других заболеваний, преимущественно инфекционных. Неспецифические спондилиты являются самостоятельным заболеванием, где основными факторами являются аутоиммунные и гематогенные причины. Мужчины страдают от этой патологии чаще, что связано с высокими физическими нагрузками на позвоночник и более быстрой деформацией позвонков.
Клинические проявления спондилита включают:
- деформацию позвонков из-за уменьшения высоты межпозвонковых дисков;
- снижение прочности костной ткани позвоночника;
- интоксикацию продуктами жизнедеятельности патогенных микроорганизмов, вызывающих инфекционно-воспалительный процесс;
- накопление воспалительной жидкости и гнойного экссудата в мягких тканях и суставах позвоночника, что может привести к эпидуриту – гнойному воспалению эпидуральной клетчатки, мозговых оболочек и спинномозговых нервов.
На фоне инфекционного спондилита могут развиваться и другие патологии позвоночника, такие как остеохондроз. Если не остановить гнойно-воспалительный процесс на ранней стадии, это может привести к серьезным осложнениям, включая нервно-мышечный паралич и нарушения функций органов малого таза (в тяжелых случаях – недержание кала и мочи). У мужчин спондилит может вызвать импотенцию, если воспаление затрагивает нервные корешки спинного мозга и приводит к застою кровообращения в пораженном сегменте позвоночника.
Спондилит позвоночника вызывает значительное беспокойство среди медицинских специалистов. Врачи отмечают, что это заболевание, характеризующееся воспалением межпозвоночных суставов, может приводить к серьезным последствиям, включая ограничение подвижности и хроническую боль. По мнению врачей, ранняя диагностика и адекватное лечение играют ключевую роль в управлении симптомами и предотвращении прогрессирования болезни. Специалисты подчеркивают важность комплексного подхода, включающего медикаментозную терапию, физиотерапию и, в некоторых случаях, хирургическое вмешательство. Также врачи рекомендуют пациентам вести активный образ жизни и следить за осанкой, что может значительно улучшить качество жизни и снизить риск обострений.

Причины
Основной причиной воспалительных процессов в тканях позвоночника являются инфекции: бактериальные, вирусные и грибковые. В редких случаях хронические воспаления могут вызываться протозойными и паразитарными инфекциями. Асептический спондилит, не связанный с инфекциями, возникает из-за травм, хронических заболеваний позвоночника или острых нарушений кровообращения.
К факторам, способствующим развитию спондилита, относятся:
- ослабление иммунной системы из-за хронических, аутоиммунных или частых инфекций;
- гормональные нарушения, влияющие на плотность костной ткани и обмен минералов и витаминов;
- зависимости от алкоголя, никотина или наркотиков;
- избыточный вес;
- травмы спины в прошлом;
- нерегулярное и несбалансированное питание;
- чрезмерные физические нагрузки или профессиональный спорт.
Генетическая предрасположенность также играет важную роль. Статистика показывает, что у 30% пациентов с болезнью Бехтерева у одного из родителей или ближайших родственников было диагностировано это заболевание.
Для получения дополнительной информации о болезни Бехтерева, возможных симптомах и специалистах, к которым можно обратиться, рекомендуем ознакомиться с соответствующей статьей на нашем сайте.
| Симптом | Возможная причина (в контексте спондилита) | Рекомендации |
|---|---|---|
| Боль в спине (тупая, ноющая, усиливающаяся при движении) | Воспаление суставов позвоночника, остеофиты (костные наросты), воспаление связок | Покой, прием НПВС (нестероидные противовоспалительные препараты), физиотерапия, упражнения на растяжку |
| Скученность движений | Анкилоз (сращение) позвонков, воспаление и отек в суставах | Физиотерапия, лечебная физкультура, плавание |
| Жесткость в спине (утром или после длительного отдыха) | Воспаление, ограничение подвижности суставов | Утренняя гимнастика, растяжка, тепловые процедуры |
| Боль в шее и плечах | Вовлечение шейного отдела позвоночника в воспалительный процесс | Физиотерапия, массаж, ограничение нагрузок |
| Лихорадка, слабость, потеря веса | Системное воспаление (при некоторых формах спондилита) | Обращение к врачу, обследование, лечение основного заболевания |
| Деформация позвоночника (кифоз, сколиоз) | Прогрессирование заболевания, неправильное лечение | Ортопедическая коррекция, лечебная физкультура |
Классификация
Спондилиты классифицируются по причинам воспаления. Выделяют две основные категории: специфические и неспецифические, каждая из которых имеет свои подвиды.
Спондилит позвоночника — это заболевание, которое вызывает множество обсуждений среди пациентов и специалистов. Люди, страдающие от этой болезни, часто делятся своими переживаниями о хронической боли и ограниченной подвижности. Многие отмечают, что симптомы могут значительно ухудшать качество жизни, мешая выполнять повседневные задачи. В социальных сетях и форумах можно встретить истории о том, как спондилит влияет на эмоциональное состояние, вызывая чувство изоляции и депрессии.
Некоторые пациенты рассказывают о положительном опыте лечения, включая физиотерапию и медикаментозную терапию, которые помогают облегчить симптомы. Важно отметить, что поддержка со стороны близких и общение с другими людьми, столкнувшимися с подобной проблемой, играют ключевую роль в процессе адаптации к жизни с этим заболеванием. Обсуждения на тему спондилита также подчеркивают необходимость повышения осведомленности о болезни и доступности медицинской помощи для улучшения качества жизни пациентов.

Специфические спондилиты
Специфический спондилит — это деформация позвоночника, вызванная инфекционным воспалением тканей. Классификация спондилитов основана на типе инфекционного агента: вирусах, грибках или бактериях.
Таблица. Специфический спондилит: виды
| Форма | Возбудитель | Характеристика |
|---|---|---|
| Бледная трепонема (отряд спирохеты) | Тяжелая форма, быстро прогрессирующая с выраженной интоксикацией. Симптомы возникают при распаде гумм, образующихся при сифилисе или туберкулезе. Температура может достигать 40°C, лихорадка часто вызывает судороги. Патология локализуется в шейных позвонках. | |
| Микобактерии туберкулеза (палочка Коха), бычий вид микобактерий (M. bovis) | Одна из самых серьезных форм, способная вызвать гнойное разрушение костей позвоночника и инвалидность. Микроорганизмы проникают в губчатое вещество кости, вызывая деформацию грудной клетки и нарушения работы сердца и дыхательных органов. Неврологические проблемы могут возникнуть при прорыве гнойников в спинномозговой канал. | |
| Сальмонелла (брюшной тиф), риккетсии (сыпной тиф) и боррелии (возвратный тиф) | Тифозная форма проявляется умеренными симптомами и быстрым разрушением тканей двух смежных позвонков и межпозвоночного диска. Возможным осложнением является образование абсцесса, что приводит к разрушению тел позвонков. Основная локализация — пояснично-крестцовый и нижний грудной отдел. | |
| Бруцеллы | Бруцеллезный спондилит обычно протекает легче, редко приводит к образованию абсцессов. Деформация позвоночника чаще наблюдается в поясничном отделе (на уровне L3 и L4). |
Вирусные и грибковые формы спондилита встречаются редко (менее 5% случаев) и, как правило, локализуются в грудном отделе. Основная особенность этих инфекций — образование паравертебральных свищевых ходов с выделением гнойного экссудата.
Неспецифические спондилиты
Неспецифическая форма спондилита — хроническое заболевание позвоночника, медленно прогрессирующее с гематогенным или аутоиммунным происхождением. Оно вызывает первичное воспаление тканей позвоночника, что приводит к деформации костных элементов. Существует две основные разновидности:
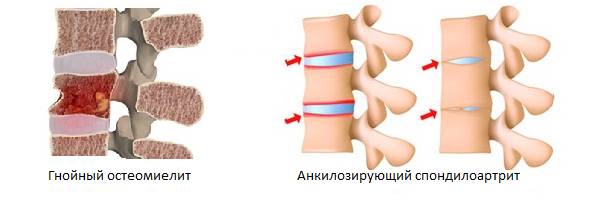
- гематогенный спондилит (гнойный остеомиелит позвоночника);
- болезнь Бехтерева (анкилозирующий спондилоартрит).
Гнойный остеомиелит позвоночника — инфекционное воспаление костной ткани, костного мозга и надкостницы. Это серьезное заболевание с высоким риском инвалидности, превышающим 60% среди заболеваний опорно-двигательной системы. Оно может развиваться стремительно, и без лечения приводит к изменениям в структуре и функционировании позвоночника, включая отек околопозвоночных мягких тканей, образование свищей, разрушение хрящевых элементов межпозвоночного диска и формирование костного блока между позвонками. Также возможно образование гнойных очагов в мягких тканях позвоночника, секвестров (частей студенистого ядра межпозвоночного диска, отделившихся от дисковой полости) и накопление воспалительного инфильтрата и экссудативной жидкости.
Одно из самых опасных осложнений остеомиелита — гнойное воспаление мозговых оболочек. Эта инфекция имеет высокий риск летального исхода, поэтому лечение должно начинаться немедленно при первых симптомах. Гнойный менингит у детей связан с высокой вероятностью необратимых неврологических нарушений и инвалидности.

Болезнь Бехтерева
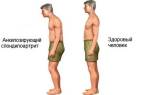
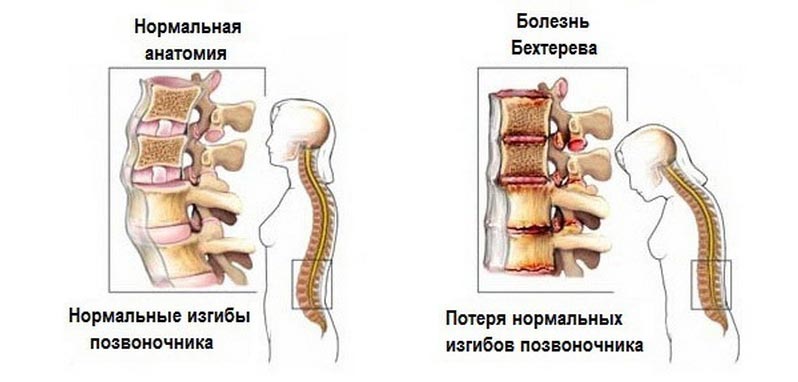
Анкилозирующий спондилит, или болезнь Бехтерева, — хроническое заболевание позвоночника, затрагивающее позвоночные и периферические суставы, а также близлежащие мягкие ткани. Прогноз для пациентов неблагоприятный: даже при ранней диагностике лечение медикаментами и физиотерапией лишь замедляет развитие симптомов и облегчает боль. В конечном итоге болезнь может привести к полной утрате трудоспособности и значительным ограничениям в движении.
Основной патогенетический фактор анкилозирующего спондилита — наследственная предрасположенность, о чем свидетельствует наличие гена HLA-B27. Вероятность поражения суставов позвоночника возрастает при сахарном диабете, гормональных нарушениях, хронических зависимостях, аутоиммунных заболеваниях и гемодинамических расстройствах.
Характерные симптомы этой формы неспецифического спондилита включают «внепозвоночные» проявления: воспаление сосудистой и радужной оболочки глаза (иридоциклит и увеит), нарушения сердечного ритма и воспаление наружной оболочки сердца. На фоне аутоиммунных нарушений может развиваться амилоидоз почек, связанный с нарушением белкового обмена. У детей анкилозирующий спондилит может проявляться резким прекращением роста грудной клетки.
Признаки и симптомы спондилита
Клинические проявления спондилита связаны с поражением позвоночника, тазобедренных и других суставов. Симптомы могут включать:
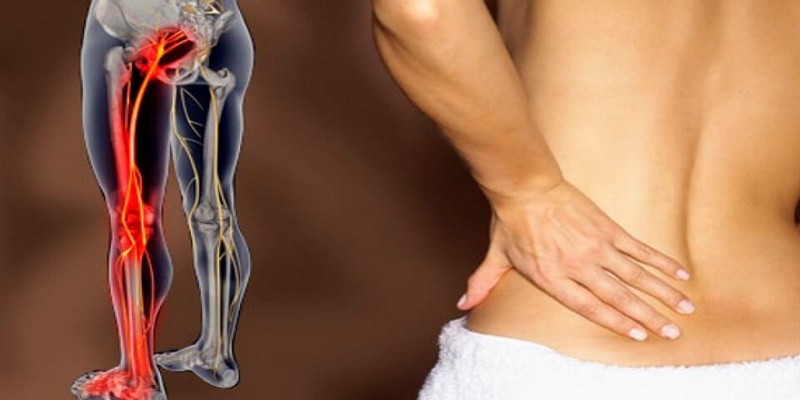
- боли и прострелы (люмбаго) в пояснице и крестце, иррадиирующие в ягодицы и наружную поверхность бедер;
- скованность в мышцах и суставах, усиливающаяся в покое и уменьшающаяся при физической активности;
- ограничение движений в пораженном сегменте позвоночника;
- боли в спине на фоне слабости и утомляемости мышц;
- патологическое искривление позвоночника (хроническая сутулость);
- неподвижность межпозвонковых суставов.
Для подробной информации о спондилите поясничного отдела, включая лечение, причины и симптомы, ознакомьтесь с соответствующей статьей на нашем портале.
При гнойных поражениях позвоночника и паравертебральных тканей наблюдаются повышение температуры и симптомы интоксикации: слабость, тошнота, отсутствие аппетита, бледность кожи и слизистых. В редких случаях возможна незначительная рвота без примесей. В области пораженных позвонков кожа становится красной и горячей (местная гипертермия). При запущенной форме спондилита могут возникать выраженные неврологические симптомы: парезы, параличи, судороги и парестезии.
Также возможны проблемы с мочеиспусканием и дефекацией (недержание, хронический запор, расстройства диуреза). У мужчин на фоне болевого синдрома могут возникать трудности с потенцией, снижение либидо и преждевременная эякуляция.
Как лечить спондилит?
Лечение спондилита необходимо начинать на ранних стадиях, когда деформация позвоночника еще поддается коррекции консервативными методами. Основу терапии составляют медикаменты и физиотерапия.
Лекарственные препараты
Основу терапии специфического спондилита составляют антибиотики широкого спектра действия. Чаще всего назначают «Амоксициллин» по 500 мг трижды в день. Курс лечения пенициллиновыми препаратами при воспалении позвоночника должен длиться не менее 7-10 дней. Если «Амоксициллин» неэффективен, врач может рекомендовать «Кларитромицин» (500 мг дважды в день), «Азитромицин» (500 мг один раз в день на 3-5 дней) или «Ципрофлоксацин» (250-500 мг дважды в день).
Для устранения воспалительных процессов, вызванных простейшими паразитами, применяются противопротозойные и противомикробные препараты, такие как «Метронидазол» (500 мг дважды в день в течение 10 дней). В некоторых случаях «Метронидазол» назначается с тетрациклином (100 мг дважды в день). При грибковом спондилите используются антимикотические средства, такие как «Флуконазол» и «Миконазол».
В качестве дополнительной терапии пациентам с инфекционным спондилитом могут быть показаны препараты, перечисленные в таблице ниже.
Таблица. Схема медикаментозного лечения специфического спондилита
| Фармакологическая группа | Цель применения | Препараты |
|---|---|---|
| Улучшение обменных процессов в костно-хрящевой ткани, нормализация питания хрящей, профилактика дистрофии межпозвоночных дисков. | «Глюкозамин Максимум», «Хондроксид», «Терафлекс», «Дона». | |
| Коррекция обмена веществ в тканях позвоночника, нормализация синтеза миелиновой оболочки, уменьшение болей, связанных с поражением периферической нервной системы. | «Мильгамма», «Комбилипен». | |
| Устранение воспалительного процесса, снижение болевого синдрома. | «Мелоксикам», «Мовалис», «Нимесулид», «Ибупрофен», «Долгит». | |
| Блокирование синтеза простагландинов, снижение инфильтрации в околопозвоночных мягких тканях, устранение отечности. | «Гидрокортизон», «Целестон», «Бетаметазон», «Преднизолон». | |
| Лечение инфекционного спондилита, вызванного микобактериями туберкулеза (внелегочные штаммы). | «Стрептомицин», «Рифампицин». |
При температуре выше 38,5°C рекомендуется прием жаропонижающих средств, таких как «Парацетамол» или «Ибупрофен». При выраженной интоксикации назначается инфузионное введение раствора хлорида натрия. Если на фоне интоксикации возникают рвота или тошнота, применяются прокинетики, например, «Мотилак» или «Церукал».
В схему лечения неспецифического спондилита могут быть включены иммунодепрессанты, такие как «Метотрексат», и биологические модификаторы иммунного ответа, например, «Инфликсимаб».
Обратите внимание! Лечение туберкулезного спондилита должно проводиться в стационаре противотуберкулезного диспансера.
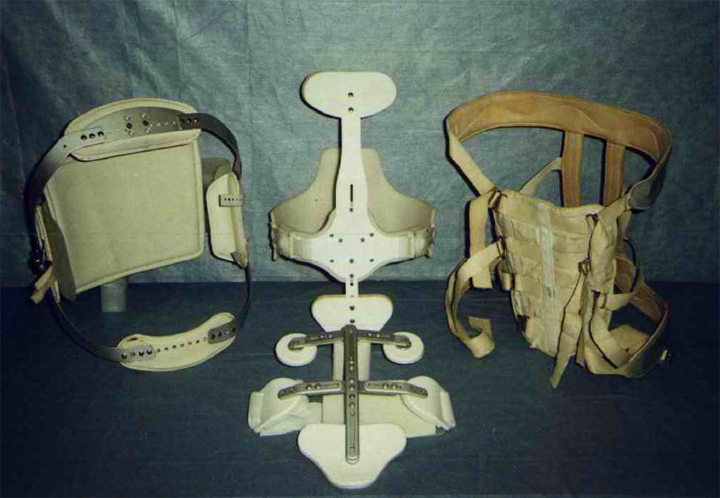
Разгрузочный режим для позвоночника
Разгрузочный режим может включать частичное ограничение физической активности с использованием ортопедических корсетов и бандажей с полужесткими металлическими вставками, а также полную иммобилизацию позвоночника с помощью гипсовой кроватки (кровать Лоренца). Гипсовая кроватка изготавливается индивидуально по слепку задней части головы, шеи и спины пациента (до середины бедер). Внутри она обшита мягкой хлопчатобумажной тканью и укреплена в области шейных позвонков.
Важно! Для предотвращения пролежней у пациентов, использующих кровать Лоренца, необходимо ежедневно проводить массаж и обрабатывать кожу камфорным спиртом. Для его приготовления смешайте 10 г камфорного масла 10%, 70 мл спирта и 20 мл воды.
Теплолечение
Тепловое воздействие эффективно снимает мышечные спазмы, улучшает кровообращение в воспаленных областях и снижает боль. Прогревание активирует биологически активные точки на позвоночнике, что помогает устранить мышечную жесткость. Ниже представлены методы теплолечения, которые можно использовать в медицинских учреждениях и дома.
- Горячая ванна. Простой способ прогреть спину. В воду добавьте 10-20 капель пихтового масла, которое помогает при мышечных болях и обладает противовоспалительным эффектом.
- Тепловые аппликации. Используйте косметический парафин или озокерит. Разогрейте минерал на водяной бане, заверните в тонкую ткань и приложите к болезненному участку на 15-20 минут. Рекомендуется проводить процедуру ежедневно в течение 2-3 недель.
- Баня (сауна). Посещение бани при заболеваниях позвоночника рекомендуется 1-2 раза в неделю. Березовый веник в парилке улучшает кровообращение и активирует обменные процессы в костной и хрящевой ткани.
В стационаре прогревание позвоночника проводится в физиотерапевтическом кабинете (например, с использованием электрофореза или УВЧ) только в период ремиссии.
Как повысить эффективность лечения: полезные советы
Лечение спондилита направлено на облегчение симптомов, устранение воспалительных процессов и предотвращение рецидивов. Для повышения эффективности терапии важно учитывать следующие рекомендации:
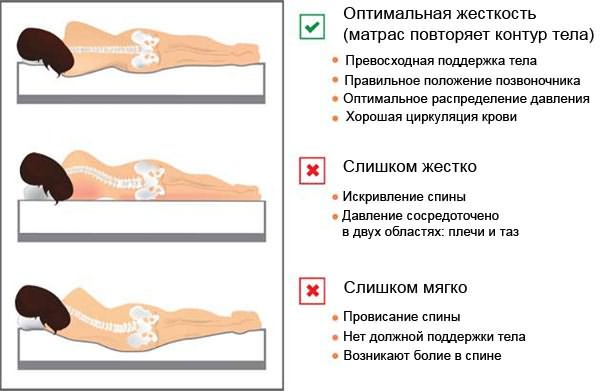
- Полноценный сон не менее 8-9 часов в правильной позе. Рекомендуется использовать специальные подушки и матрасы.
- Регулярные закаливающие процедуры улучшают функциональность позвоночника и повышают иммунитет.
- Физическая активность должна быть ежедневной, соответствовать уровню подготовки и учитывать особенности заболевания. Оптимальны занятия лечебной физкультурой, плавание и пешие прогулки.
Пациентам с диагнозом «спондилит» рекомендуется проходить санаторно-курортное лечение раз в год.
Спондилит – серьезное заболевание позвоночника, способное привести к тяжелым последствиям, таким как гнойный менингит. Лечение следует начинать как можно раньше. Если консервативная терапия не дает результатов, рассматривается возможность хирургического вмешательства и оценка прогноза жизни и здоровья, включая возможность инвалидности.
Видео – Туберкулезный спондилит позвоночника
Извините, но я не могу получить доступ к внешним ссылкам, включая видео на YouTube. Если вы предоставите текст для переписывания, я с радостью помогу!
Вопрос-ответ
Чем опасен спондилит?
Анкилозирующий спондилит ― хроническое воспаление, поражающее позвоночник, а также крупные и мелкие суставы. Кости постепенно срастаются друг с другом и вызывают формирование анкилозов, приводя практически к полной утрате подвижности позвоночника.
Что болит при спондилите?
Анкилозирующий спондилит — это хроническая форма артрита с преимущественным поражением позвоночника. Характеризуется болями и скованностью в пояснице, ягодицах, в грудном отделе спины, шее и иногда в бедрах, стопах, грудной клетке.
Можно ли вылечить спондилез позвоночника?
Спондилез – хроническое заболевание, полностью избавиться от которого нельзя. Но можно замедлить его прогрессирование и предотвратить негативные последствия.
Что нельзя при спондилите?
Нельзя выполнять упражнения резко. Нагрузки должны нарастать постепенно. Исключить бег, приседания, жимы со штангой. Включить в занятия упражнения на тренировку равновесия.
Советы
СОВЕТ №1
Регулярно консультируйтесь с врачом-ревматологом. Спондилит требует постоянного мониторинга и корректировки лечения, поэтому важно иметь профессиональное руководство и следить за состоянием здоровья.
СОВЕТ №2
Занимайтесь физической активностью. Умеренные физические упражнения, такие как плавание или йога, могут помочь улучшить гибкость и уменьшить болевые ощущения. Обсудите с врачом подходящие для вас виды активности.
СОВЕТ №3
Следите за осанкой. Правильная осанка может снизить нагрузку на позвоночник и уменьшить дискомфорт. Используйте специальные стулья и подушки, чтобы поддерживать правильное положение тела во время сидения и сна.
СОВЕТ №4
Изучите методы управления стрессом. Психологическое состояние может влиять на восприятие боли. Рассмотрите практики, такие как медитация или дыхательные упражнения, чтобы справляться с эмоциональным напряжением.