Объяснение термина «миофасциальный болевой синдром»
Это состояние, известное как миофасциальный болевой синдром, характеризуется болезненными спазмами в мышцах и нарушением их работы. Перед спазмами образуются уплотнения, называемые триггерными точками (ТТ), которые чаще всего располагаются в областях спазмов — в фасциях или плотных мышечных пучках. Многие люди сталкивались с мышечной болью и воспринимают её как обычное явление. Однако боли в скелетных мышцах почти всегда указывают на миофасциальный болевой синдром.
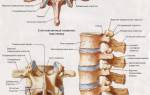
Миофасциальные боли — это ответ организма на сигналы от рецепторов, реагирующих на изменения в тканях позвоночника.
Проблема чаще всего локализуется в спине, так как процент болей в этой области значительно выше, чем в других частях тела. Причины болей часто связаны с мышечными патологиями, подразумевающими наличие уплотнений в мышцах или триггерных зонах. Синдром часто возникает при остеохондрозе позвоночника, когда мышцы находятся в постоянном напряжении. Мышечная система реагирует на боль тоническими рефлексами, что приводит к напряжению даже при незначительном дискомфорте. Это явление имеет физиологическую основу: больное место иммобилизуется, и вокруг него формируется мышечный корсет. Однако усиление мускулатуры может также вызывать боль.
Нарушения в позвоночнике — не единственная причина поражения мышц. Чрезмерное мышечное напряжение может нарушать функционирование тканей и приводить к болевому синдрому.
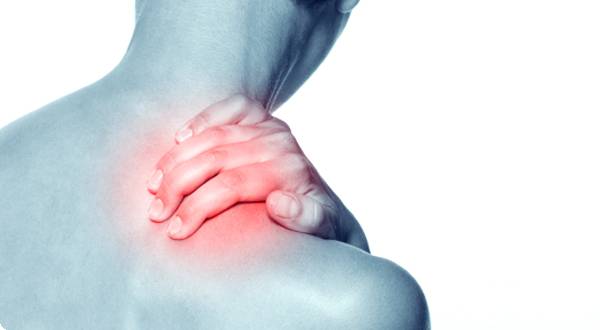
Врачи отмечают, что миофасциальный синдром шейного отдела является распространенной проблемой, затрагивающей многих пациентов. Симптомы, такие как боль в шее, ограничение подвижности и головные боли, могут значительно ухудшать качество жизни. Специалисты подчеркивают важность комплексного подхода к лечению, который включает физическую терапию, мануальную терапию и, при необходимости, медикаментозное лечение. Врачи также акцентируют внимание на необходимости выявления и устранения факторов, способствующих развитию синдрома, таких как неправильная осанка и стресс. Регулярные упражнения и растяжка могут помочь в профилактике и облегчении симптомов, что делает важным информирование пациентов о методах самопомощи.

Откуда берется данная патология?
Этим заболеванием чаще страдают спортсмены и люди с высокими физическими нагрузками. У них возникают микротравмы мышц, повреждающие волокна, что вызывает воспаление и образование рубцовой ткани. Если рубец находится рядом с нервными окончаниями, это может привести к сильной боли.
Наиболее распространенной причиной является остеохондроз, который раздражает нерв Луцака, влияя на позвоночник и вызывая мышечные спазмы. Длительный спазм может привести к образованию триггерных точек.
Миофасциальные боли также могут возникать из-за аномалий развития, таких как асимметрия тела. Например, различная длина ног, если разница не превышает одного сантиметра, обычно не вызывает проблем. Однако неравномерное распределение нагрузки может привести к спазмам и триггерным точкам.
Некоторые привычки также способствуют развитию миофасциального болевого синдрома. Например, сжатие зубов в стрессовых ситуациях может отражаться на мышцах лица.
Другие факторы, способствующие патологии:
- сутулость;
- тесная одежда и аксессуары;
- чрезмерные физические нагрузки;
- избыточный вес;
- неподвижные конечности;
- заболевания позвоночника;
- высокая эмоциональная возбудимость.
| Симптом | Возможная причина (триггерная точка) | Рекомендации по самопомощи |
|---|---|---|
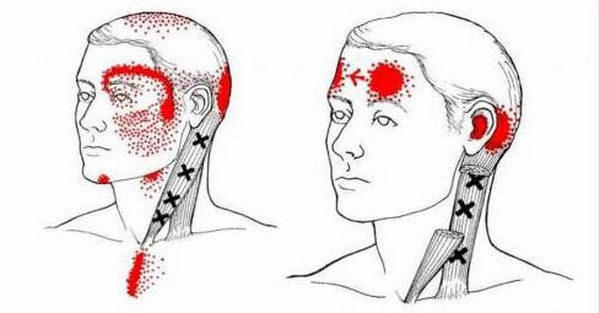
| Головная боль в затылочной области | Трапециевидная мышца (верхние волокна) | Легкий массаж, растяжка шеи, тепловые компрессы |
| Боль и скованность в шее | Грудино-ключично-сосцевидная мышца | Повороты и наклоны головы, упражнения на растяжку шеи |
| Ограничение подвижности шеи | Подзатылочные мышцы | Мягкие упражнения на растяжку, йога для шеи |
| Боль, отдающая в плечо и руку | Мышцы лопатки (ромбовидные, надостная) | Растяжка плечевого пояса, упражнения на укрепление мышц спины |
| Онемение и покалывание в руке | Мышцы шеи (лестничные мышцы) | Растяжка шеи, избегание длительного сидения в неудобной позе |
| Головокружение | Верхние трапециевидные мышцы, подзатылочные мышцы | Дыхательные упражнения, регулярные перерывы в работе |
| Шум в ушах | Грудино-ключично-сосцевидная мышца | Расслабляющие техники, избегание стресса |
Что такое ТТ?
Существует два типа триггерных точек: активные и латентные.
Активные триггерные точки ощущаются как болезненное уплотнение, независимо от состояния мышцы. Они расположены в местах, где нерв проникает в мышцу, и болевые сигналы могут распространяться на значительное расстояние, что затрудняет определение источника боли.
Отличие отраженной боли от локализованной заключается в том, что первая может быть ноющей или притупленной и иногда исчезает на короткое время. При этом приступ может сопровождаться:
- покалыванием;
- локальным онемением;
- ощущением «мурашек» по коже.
Латентные триггерные точки встречаются чаще, чем активные. В состоянии расслабления мышц они не проявляют себя, и их невозможно обнаружить без напряжения. При прощупывании латентной точки боль может отражаться, но это происходит редко и бывает интенсивной. Переохлаждение, мышечное переутомление или неудобная поза могут активировать латентную триггерную точку.
Таким образом, перед специалистом при лечении миофасциального болевого синдрома стоят две основные задачи:
- облегчить боль или снизить влияние активной триггерной точки;
- предотвратить превращение латентной триггерной точки в активную.
Миофасциальный синдром шейного отдела вызывает множество обсуждений среди пациентов и специалистов. Многие люди отмечают, что симптомы, такие как боль в шее, головные боли и ограниченная подвижность, значительно влияют на качество жизни. Часто пациенты делятся своим опытом, рассказывая о том, как долго искали причины своих недомоганий и как сложно было найти подходящее лечение. Некоторые отмечают, что массаж и физиотерапия приносят облегчение, в то время как другие предпочитают альтернативные методы, такие как иглоукалывание. Важно, что многие пациенты осознают необходимость комплексного подхода к лечению, включая упражнения и изменение образа жизни. Обсуждения на форумах и в социальных сетях показывают, что люди стремятся делиться своими находками и поддерживать друг друга в борьбе с этим синдромом.

Что повышает вероятность получить миофасциальный синдром?
Среди опасных факторов выделяются:
- неправильная осанка;
- узкая одежда или аксессуары;
- чрезмерные физические нагрузки без отдыха;
- профессиональный спорт с использованием запрещенных препаратов;
- избыточный вес;
- высокая эмоциональная возбудимость;
- заболевания позвоночника;
- малоподвижный образ жизни.
Как распознать?
Основные признаки миофасциального болевого синдрома (МФБС):
- болезненность в пораженной области;
- ограничение подвижности;
- уплотнения в мышцах;
- триггерные точки (ТТ);
- зоны отраженной боли, характерные для каждой мышцы.
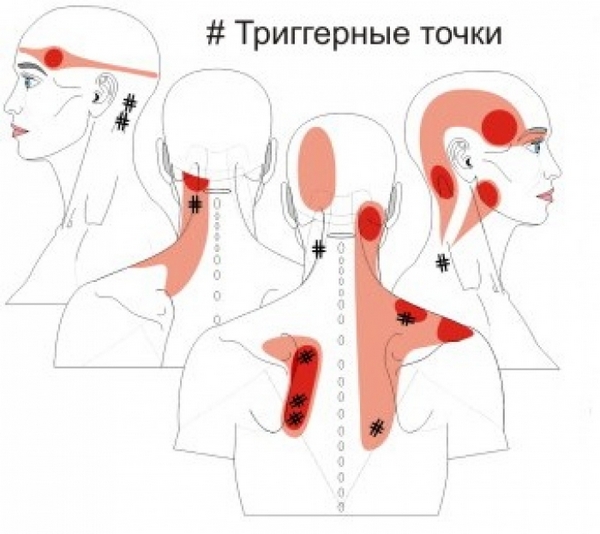
Важно! Первые проявления МФБС в области шеи могут включать боли в шее, затылке, а также в голове, лице и предплечьях.
Со временем боли могут сопровождаться вегетососудистыми расстройствами:
- головокружение;
- нарушения зрения и слуха;
- шум в ушах;
- предобморочные состояния.
Также возможны неожиданные насморки и повышенное слюноотделение.
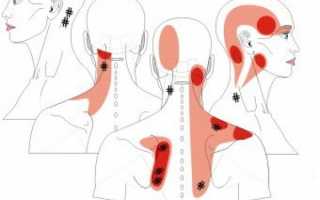
В более чем половине случаев триггерные точки, связанные с МФБС шеи, располагаются вдоль шейного отдела позвоночника и верхней части плечевого пояса, но напряжение может ощущаться и в других областях:
- лестничные мышцы;
- ременные и косые мышцы головы (острые боли в затылке и глазах, вегетативные расстройства);
- середина грудинно-ключично-сосцевидной мышцы (боль с одной стороны лица, обильное слезотечение и слюноотделение, ринит);
- лопатки;
- ключица;
- верхняя часть трапециевидной мышцы (пульсирующая боль в висках);
- подключичные и грудные мышцы.
Около половины пациентов с МФБС отмечают:
- нарушения сна;
- психоэмоциональные расстройства, отсутствие эмоционального баланса;
- снижение работоспособности;
- почти треть пациентов также жалуется на панические атаки.
Развитие МФБС можно разделить на несколько стадий.
Таблица №1. Стадии прогрессирования миофасциального болевого синдрома в шее.
| Стадия | Описание |
|---|---|
| Первая стадия | Острый период с сильной и почти постоянной болью, усиливающейся при незначительном воздействии. |
| Вторая стадия | Боли возникают при физической активности и активации триггерных точек, в состоянии покоя не беспокоят. |
| Третья стадия | Неприятные ощущения появляются только при определенных движениях, триггерные точки становятся латентными. |
Острые и хронические боли негативно влияют на эмоциональное состояние и повседневную жизнь, вызывая нарушения сна, ухудшение аппетита, снижение настроения и работоспособности. Аффективные расстройства в хронической стадии могут проявляться серьезными нарушениями нервной системы и миофасциальными проблемами.
Разные группы мышц могут страдать от этого синдрома. Врачи классифицируют боли по локализации:
- поясничные;
- в области плеч и шеи;
- в животе;
- в тазовой области;
- в бедрах;
- в голове;
- в челюсти;
- в ногах;
- в руках.
Важно! Миофасциальный болевой синдром шеи встречается чаще всего, тогда как синдром тазового дна наблюдается реже всего.

Как проводится диагностика
Когда у пациента наблюдаются мышечные боли, врач должен исключить воспалительные причины, проверить на вертеброгенные компрессии и заболевания спинного мозга. Для выявления триггерных точек (ТТ) специалист должен уметь прощупывать болезненные участки, растягивая мышцы и провоцируя болевые ощущения. В расслабленных мышцах врач обнаружит плотный тяж, напоминающий жесткий шнур, вдоль которого находится наиболее болезненная зона. Надавливая на нее, можно вызвать отраженную боль. Существуют две техники прощупывания — глубокая и клещевая.
При глубокой пальпации врач использует кончики пальцев, прощупывая мышечное волокно поперек. Клещевая техника подразумевает захват мышечного брюшка большим пальцем и остальными, а затем «прокатывание» мышцы между пальцами для обнаружения ТТ.
В процессе диагностики врач обращает внимание на:
- связь между болью и факторами, такими как напряжение, переохлаждение или позотоническое переутомление;
- расположение плотных патологических тяжей;
- наличие мышечной гипотрофии;
- отсутствие атрофии мышц;
- распространение боли от очага патологии;
- выраженные уплотнения в пораженных мышцах, при нажатии на которые боль усиливается;
- отраженную боль при сжатии или проколе ТТ;
- возможность купирования боли, воздействуя на напряженные мышцы.
При диагностике врач учитывает:
- боль после физической нагрузки, переохлаждения или неудобной позы;
- периодическую отраженную боль;
- наличие ТТ при отсутствии мышечной гипертрофии или атрофии;
- эффективность лекарств, купирующих почти все симптомы.
Для диагностики часто применяются следующие методы:
- биопсия миокарда;
- суточное мониторирование по Холтеру;
- коронография;
- электрокардиограмма (ЭКГ);
- эхокардиография;
- гисография.
Для дифференциальной диагностики могут быть рассмотрены:
- неспецифические нарушения кровоснабжения головного мозга;
- тромбы в сердце или легочной артерии;
- вазовагальный обморок;
- стеноз устья аорты;
- эпилепсия;
- гипогликемия;
- инсульт;
- истерия;
- легочная гипертензия;
- болезнь Меньера.
Какие осложнения могут возникнуть?
Запуск МФБС может вызвать фибромиалгию — хроническое заболевание, проявляющееся симметричными болями по всему телу. Люди с фибромиалгией сталкиваются с рядом проблем:
- утрата способности к полноценному сну;
- сбои в работе пищеварительной системы;
- постоянное чувство усталости.
Как лечить?
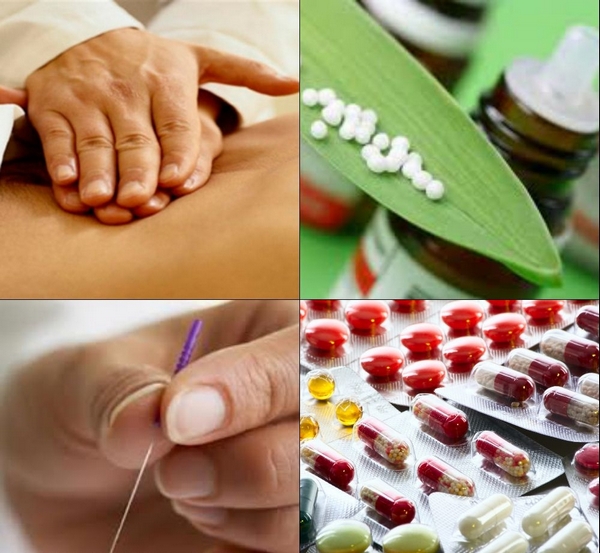
Врач разрабатывает терапевтический план, учитывая происхождение патологии, индивидуальные особенности организма и противопоказания. Существуют основные методики, дополнительные подходы и общеукрепляющие меры. Вторые усиливают первые, а третьи восстанавливают функции организма. Комплексный подход к лечению МФБС наиболее эффективен, однако процесс может занять недели или месяцы.
Применение лекарственных средств — простой и эффективный способ. Если нет возможности регулярно посещать мануального терапевта, пациенту рекомендуется использовать медикаменты в домашних условиях.
Побочные эффекты не должны останавливать от использования мазей и таблеток. Постоянная боль и дискомфорт ухудшают состояние организма, негативно влияя на нервную систему и способствуя депрессии. При МФБС даже незначительная боль нарушает функционирование нервной системы, создавая замкнутый круг: физическая нагрузка — боль — физическая нагрузка.
Симптомы могут усиливаться или проявляться приступами, затрагивая новые участки тела. Поэтому боль нужно купировать всеми доступными средствами. Простыми и доступными методами являются массаж и медикаментозное лечение. Обычно назначают миорелаксанты, противовоспалительные средства и обезболивающие. Однако не стоит затягивать курс приема препаратов. При запущенном МФБС шейного отдела медикаментозная терапия может оказаться недостаточной, как и народные средства.
Иглоукалывание показывает хорошие результаты, но найти опытного специалиста сложно, а стоимость услуг высока. Тем не менее, здоровье — это не та сфера, на которой стоит экономить. Физиотерапия и лечебная физкультура также являются дополнительными методами лечения.
Наилучшим методом остается мануальная терапия, где руки врача выступают в роли чувствительного инструмента. Ни одно лекарство не вернет позвонки в правильное положение, в то время как мануальная терапия это делает, расслабляя мышцы и восстанавливая подвижность суставов. Врачи часто применяют миофасциальный релиз для освобождения сжатых мышц.
Если врач правильно подберет программу лечебной физкультуры, состояние пациента с МФБС поясницы значительно улучшится. Однако слишком раннее начало занятий может увеличить риск обострения.
Народная медицина
Народные методы лечения данного заболевания в основном облегчают симптомы. Они временно снимают боль и спазмы, но не решают основную проблему. Для устойчивых результатов необходимы медикаменты и физиотерапия.
Если медикаменты недоступны, можно использовать народные рецепты для облегчения болевых ощущений, особенно с помощью тепла.
Парафиновые обертывания. Расплавьте парафин до жидкого состояния. Нанесите его в два слоя на пораженный участок, накройте пленкой и укутайте теплым материалом на тридцать минут.
Компресс с солью. Разогрейте крупную соль до горячего состояния, но не до невыносимой температуры. Приложите к болезненному месту и укутайте одеялом. Когда соль остынет, уберите ее, нарисуйте йодом сеточку на коже и наклейте перцовый пластырь. Ложитесь спать до утра.
Сульфат натрия. Этот препарат, известный как магнезия или английская соль, можно купить в аптеке. Он помогает снять спазмы и болевые ощущения в мышцах. Для этого примите солевую ванну: растворите один-два стакана магнезии в теплой воде и полежите в ней около пятнадцати минут.
Тем не менее, тепло — не единственный способ облегчить симптомы МФБС. Массаж с эфирными маслами также может помочь. Его можно выполнять дома. Для снятия мышечных спазмов используйте равные пропорции масел:
- мята;
- лимонник;
- майоран.
Для уменьшения боли подойдут масла:
- бессмертник;
- ромашка;
- лаванда;
- базилик.
Смешивайте масла с базовым, предпочтительно кокосовым.
Для травяной терапии при МФБС используют полевой хвощ. Это растение можно использовать для приготовления мази, измельчив траву и смешав с сливочным маслом в соотношении одна часть травы на две части масла.
Также можно приготовить настойку из цветов донника лекарственного.
Профилактические меры
Если боль утихла, это не значит, что заболевание исчезло. Даже в состоянии покоя триггерные точки могут активироваться при определенных факторах. Поэтому важно проводить профилактику:
- своевременно лечить патологии опорно-двигательного аппарата;
- обеспечить качественный и полноценный сон, желательно на ортопедическом матрасе;
- избегать чрезмерных нагрузок и переохлаждения мышц;
- минимизировать стрессовые ситуации;
- выполнять физические упражнения — приседания, подтягивания, наклоны;
- не придерживаться диет, обещающих быстрое сжигание жира, так как они могут негативно повлиять на состояние мышц;
- избегать постоянного ношения сжимающих аксессуаров или одежды;
- использовать ортопедические изделия;
- следить за осанкой;
- рационализировать движения во время работы;
- правильно сидеть за столом или за рулем;
- укреплять мышечный корсет.
Заключение
МФБС проявляется хроническим повышенным мышечным тонусом, что приводит к образованию триггерных точек (ТТ). Для лечения важно устранить болевые ощущения, разрывая цикл «боль-спазм-боль», а также предотвращать активацию существующих и появление новых латентных триггерных точек.
Видео — Что такое миофасциальный синдром и триггерные точки?
Пожалуйста, вставьте текст, который вы хотите переписать, и я с радостью помогу вам!
Вопрос-ответ
Что провоцирует миофасциальный синдром?
Причины развития миофасциального болевого синдрома. Сюда входит, например, длительное ежедневное сидение за компьютером при офисной работе. Заболеваниями внутренних органов, патологиями опорно-двигательного аппарата, аномалиями развития костно-мышечной массы. Травмами, растяжениями и ушибами мышц.
Чем снять миофасциальный синдром?
Консервативное лечение миофасциального синдрома включает в себя 4 основных направления: медикаментозная терапия, иглорефлексотерапия, физиотерапия и мануальная терапия. Медикаментозная терапия. Основная задача медикаментозного лечения заключается в купировании болевого синдрома и расслаблении напряженных мышц.
Советы
СОВЕТ №1
Регулярно выполняйте упражнения на растяжку и укрепление мышц шеи. Это поможет улучшить гибкость и снизить напряжение в мышцах, что может уменьшить симптомы миофасциального синдрома.
СОВЕТ №2
Обратите внимание на свою осанку. Правильная осанка при сидении и стоянии может значительно снизить нагрузку на шейные мышцы и предотвратить развитие болей.
СОВЕТ №3
Используйте методы релаксации, такие как йога или медитация. Они помогут снизить уровень стресса и напряжения, что может оказать положительное влияние на состояние мышц шеи.
СОВЕТ №4
Не забывайте о регулярных перерывах в работе, особенно если вы проводите много времени за компьютером. Каждые 30-60 минут делайте небольшие перерывы для разминки и растяжки шеи.