Причины возникновения
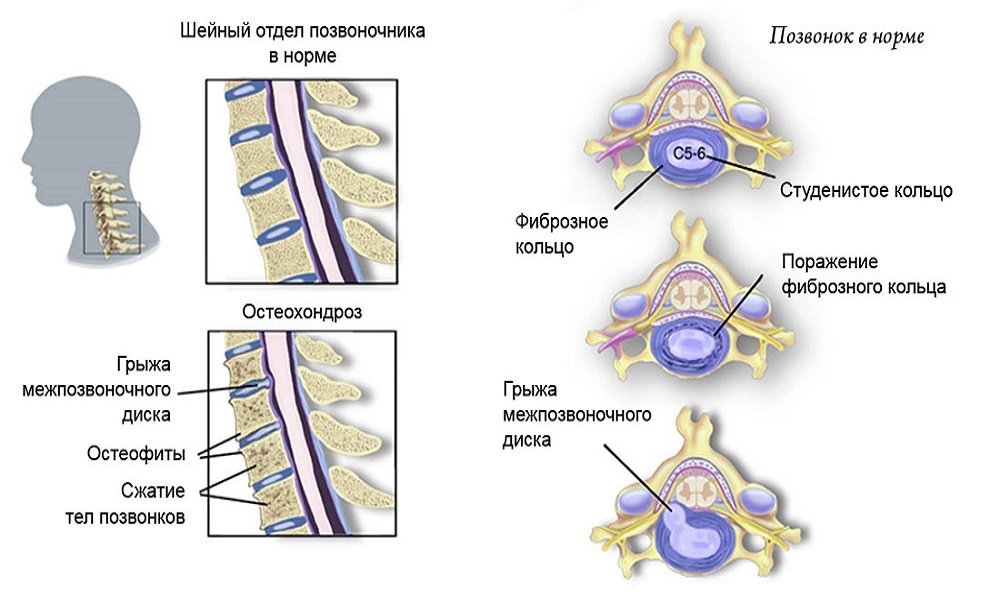
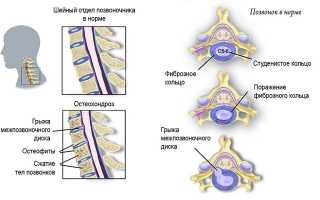
Шейно-черепной болевой синдром часто возникает из-за заболеваний позвоночника, наиболее распространённым из которых является шейный остеохондроз. Это заболевание приводит к изменениям в межпозвоночных дисках, снижая их плотность и эластичность хрящевой ткани. В процессе развития наблюдается истончение фиброзной оболочки дисков, что может вызвать смещение студенистого ядра и образование пульпозных выпячиваний и протрузий. Дегенерация дисков сжимает шейные позвонки, которые начинают давить на диски.
При отсутствии лечения на ранних стадиях остеохондроза может произойти разрыв фиброзного кольца и смещение пульпозного ядра за пределы межпозвоночного пространства, что приводит к межпозвоночной грыже.
Клинические проявления шейного остеохондроза, а также грыжи и протрузии могут проявляться не только в виде цервикокраниалгии, но и корешковым синдромом. Этот синдром возникает из-за компрессии нервных окончаний спинномозговых нервов дисковым ядром, смещающимся в центральный позвоночный канал.
В более тяжёлых случаях выраженный шейно-черепной синдром может указывать на воспаление спинномозговых нервов (шейный радикулит) и другие вертеброгенные нарушения.
Цервикокраниалгия также может возникать при опухолях в шейном отделе позвоночника, включая рак головы и шеи. Сильные боли в области шеи и головы могут быть вызваны остеофитами – патологическими костными наростами, образующимися на краях позвонков из-за нарушений кальциевого обмена или постоянной нагрузки.
Шейно-черепной синдром вызывает у врачей значительное беспокойство из-за своей многообразной симптоматики и сложностей в диагностике. Специалисты отмечают, что данный синдром может проявляться головными болями, нарушениями зрения, слуха и даже психоэмоциональными расстройствами. Врачи подчеркивают важность комплексного подхода к лечению, который включает как медикаментозную терапию, так и физиотерапию. Многие специалисты рекомендуют пациентам заниматься лечебной физкультурой и следить за осанкой, чтобы снизить нагрузку на шейный отдел позвоночника. Кроме того, врачи акцентируют внимание на необходимости раннего обращения за медицинской помощью, так как запущенные случаи могут привести к серьезным осложнениям. В целом, мнение врачей сводится к тому, что своевременная диагностика и индивидуальный подход к каждому пациенту играют ключевую роль в успешном лечении шейно-черепного синдрома.

Патогенетические факторы
Патогенетический механизм шейно-черепного синдрома связан с раздражением рецепторов в мышцах, связках и суставах затылка. Интенсивные боли в шее и голове могут возникать из-за воздействия на нервные окончания в сухожильных пластинах (апоневрозах), состоящих из коллагеновых и эластичных волокон. При диагностике цервикокраниалгии важно учитывать факторы, способствующие ее развитию:
- стресс (острый или хронический);
- переохлаждение;
- постоянные нагрузки на шейные позвонки (сидячая работа или работа в наклонном положении);
- гиподинамия (малоподвижный образ жизни, дистрофия мышечной ткани);
- недостаток кислорода для мозга (короткие прогулки, работа с вредными веществами, низкая физическая активность);
- заболевания позвоночника и опорно-двигательной системы (радикулит, артрит, остеомиелит, болезнь Бехтерева).
Шейно-черепной синдром может развиваться на фоне хронической гипертонии, заболеваний головного мозга (менингит, гидроцефалия) и патологий сердца и сосудов. У пациентов с злокачественной гипертензией (артериальное давление 180/110 мм рт. ст. и выше) симптомы наблюдаются в 60% случаев.
Вертеброгенная цервикокраниалгия часто возникает при нарушении кровообращения в позвоночных сосудах и артериях.
Важно! Травмы могут стать значительным фактором появления головных болей и болей в шее и затылке. Шейно-черепной синдром при повреждении шейного отдела позвоночника, костей черепа или головного мозга (например, сотрясение) может проявиться как отдаленное последствие и появиться спустя несколько месяцев после травмы.
| Симптом | Возможная причина (в рамках Шейно-черепного синдрома) | Рекомендации/Лечение |
|---|---|---|
| Головная боль (часто в затылочной области) | Мышечное напряжение в шее, ограничение подвижности шейного отдела позвоночника, суставные дисфункции | Физиотерапия, мануальная терапия, медикаментозное лечение (нестероидные противовоспалительные препараты, миорелаксанты), упражнения для шеи |
| Головокружение | Вертебробазилярная недостаточность (нарушение кровоснабжения головного мозга), шейный остеохондроз | Консультация невролога, лечение основного заболевания, медикаментозная терапия (вазодилататоры) |
| Шум в ушах (тиннитус) | Мышечное напряжение, нарушение кровообращения во внутреннем ухе | Физиотерапия, упражнения для шеи, консультация отоларинголога |
| Ограничение подвижности шеи | Мышечный спазм, остеоартроз шейных позвонков, воспалительные процессы | Физиотерапия, мануальная терапия, лечебная физкультура |
| Тошнота и рвота | Вертебробазилярная недостаточность, сильное мышечное напряжение | Медикаментозная терапия (противорвотные препараты), лечение основного заболевания |
| Потеря чувствительности в руках или ногах | Компрессия нервных корешков в шейном отделе позвоночника | Физиотерапия, мануальная терапия, медикаментозная терапия (противовоспалительные препараты, нейропротекторы) |
Клинические симптомы и особенности
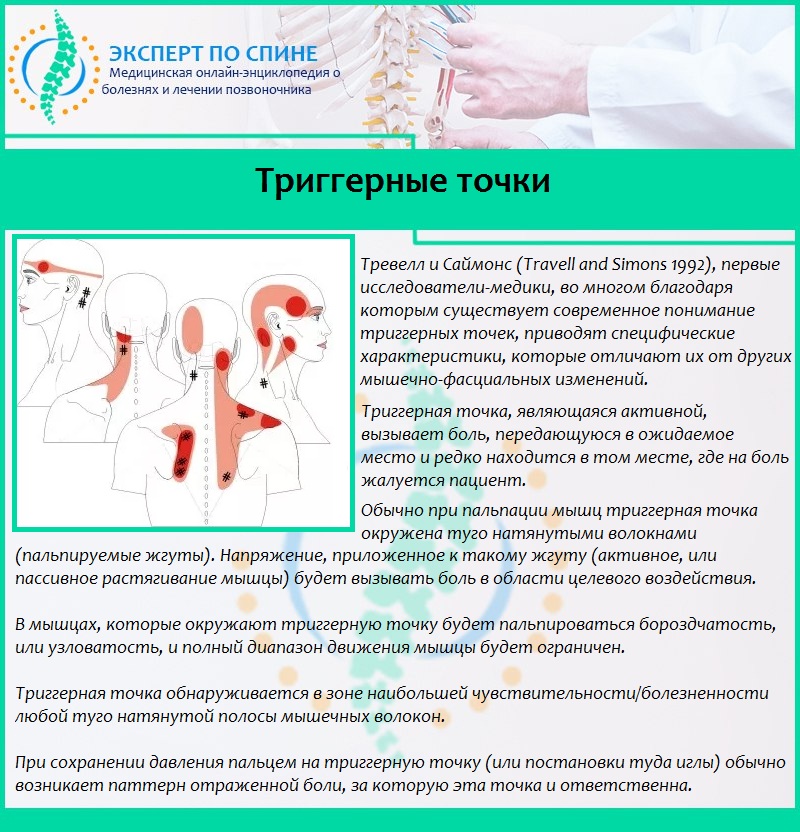
Симптоматика шейно-черепного синдрома зависит от причины раздражения болевых рецепторов. Основной признак цервикокраниалгии — сильная боль в затылке и шее, чаще со стороны позвоночника. Продолжительность болевого эпизода варьируется от нескольких минут до суток. Боль плохо поддается анальгетикам, облегчение наступает только после устранения причин.
Боли обычно тупые и ноющие, но могут проявляться острыми прострелами. Часто они сопровождаются головокружением, иногда тошнотой или рвотой.
К другим признакам шейно-черепного синдрома относятся:
- Усиление болей при движениях головой и плечами, кашле, чихании, смехе.
- Частые эпизоды головокружения, возможные кратковременные обмороки.
- Дискомфорт и скованность в шейном отделе позвоночника.
- Жжение и зуд в затылке (редко).
- Шум в ушах, «закладывание» ушей.
- Временная парестезия в области шеи и лица.
- Нарушения мимики лицевых мышц.
У некоторых пациентов могут наблюдаться ухудшения зрения: снижение остроты, туман или пелена перед глазами, слезотечение (возможно с воспалением век или радужной оболочки). В области шеи и затылка может развиваться местная гипертермия и покраснение.
Специфические симптомы шейно-черепного синдрома в зависимости от причины:
| Причина цервикокраниалгии | Клинические особенности |
|---|---|
| Межпозвоночная грыжа шеи | Боль начинается в затылке, постепенно перемещаясь к шее и плечам. Может иррадиировать в верхние конечности, сопровождаясь онемением и частичными парезами. Мышцы шеи часто спазмированы, что вызывает скованность, особенно по утрам. Усиление болей наблюдается после физических нагрузок. |
| Травмы головы | Головная боль после травмы сопровождается непроизвольными сокращениями шейных мышц, высокой интенсивностью и длительностью. Если повреждены связки, боль может распространяться на глазницы, челюсти, уши и височную область. Опасным признаком является сочетание головной боли с тошнотой, рвотой и головокружением. |
| Дегенеративные изменения позвоночника | Боль чаще тупая, локализуется в верхней части шеи и затылка. |
| Функциональные поражения или травмы мышц шеи | Боль высокой интенсивности, может быть ноющей или острой, усиливающейся при движении плечевого пояса. Для облегчения может потребоваться несколько дней. |
Жгучие боли при шейно-черепном синдроме часто сопровождаются покраснением и жжением в затылочной области (кожа горячая на ощупь). Резкие повороты головы могут вызывать головокружение и нарушения ориентации. Дополнительные симптомы цервикокраниалгии могут включать нарушения сна, нестабильность артериального давления, расстройства слуха и зрения.
Шейно-черепной синдром вызывает много обсуждений среди медицинских специалистов и пациентов. Многие люди отмечают, что это состояние часто остается недооцененным, и его симптомы могут быть разнообразными и сложными. Некоторые пациенты делятся своими историями о том, как синдром повлиял на их повседневную жизнь, включая хроническую боль, головокружение и проблемы с координацией. Врачебные мнения также варьируются: одни специалисты подчеркивают важность ранней диагностики и комплексного подхода к лечению, в то время как другие акцентируют внимание на необходимости дальнейших исследований. В социальных сетях можно встретить группы поддержки, где люди обмениваются опытом и советами, что помогает многим справляться с трудностями. В целом, общественное мнение о шейно-черепном синдроме постепенно меняется, и все больше людей начинают осознавать его серьезность и влияние на качество жизни.

Обследования и анализы
Диагностика шейно-черепного синдрома начинается с осмотра и консультации у невролога или вертебролога. Специалист проведет физикальный осмотр, соберет анамнез и сделает предварительное заключение о причинах болевого синдрома.
При первичном осмотре на цервикокраниалгию могут указывать следующие признаки:
- болезненность паравертебральных точек вдоль шейного отдела позвоночника;
- скованность и повышенный тонус мышц шеи;
- снижение амплитуды и объема движений в шейном сегменте;
- проявления общемозгового синдрома (головокружение, угнетение сознания и др.);
- положительный результат тестирования на триггерные точки (уплотнения в мышцах, при нажатии на которые возникает резкая боль).
Для исключения инфекционно-воспалительных и опухолевых процессов назначается лабораторная диагностика: общий анализ крови и мочи, а также биохимическое исследование крови. В зависимости от предварительного диагноза и результатов лабораторного обследования подбирается комплекс аппаратной и инструментальной диагностики.
Диагностика шейно-черепного синдрома
Для диагностики цервикокраниалгии и выявления сопутствующих заболеваний и патологий позвоночника применяются следующие методы:
- рентгенография;
- магнитно-резонансная томография (в редких случаях – мультиспиральная компьютерная томография);
- ультразвуковая допплерография сосудов шеи и головы;
- электромиография (оценка функционального состояния мышечной ткани и биоэлектрической активности шейных мышц).
При необходимости может быть рекомендована транскраниальная допплерография для исследования кровоснабжения головного мозга и определения скорости кровотока в внутричерепных сосудах.
Для получения информации о процедуре МРТ шейного отдела позвоночника, показаниях и этапах проведения, вы можете ознакомиться с соответствующей статьей на нашем сайте.

Схема и принципы лечения
Лечение цервикокраниалгии в основном медикаментозное. После ремиссии болевого синдрома рекомендуется восстановительная терапия для предотвращения повторного появления шейно-черепного синдрома, восстановления подвижности шейного отдела позвоночника, а также снятия мышечных спазмов и отечности.
Лекарственные препараты
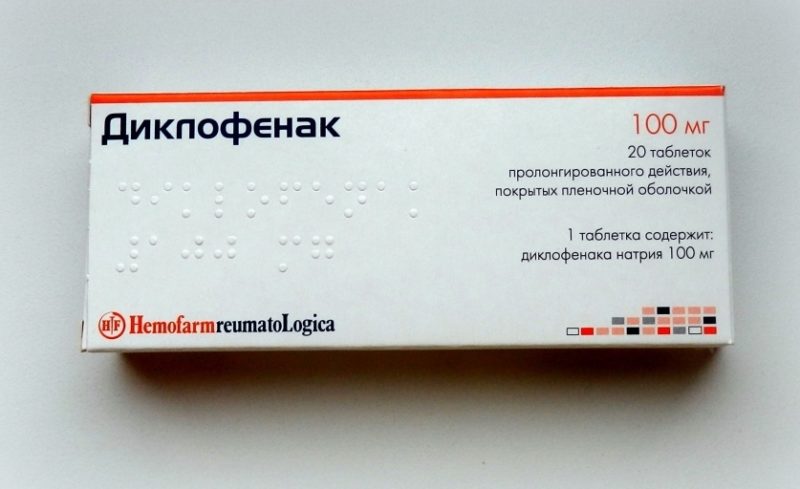
Одной из основных задач в лечении пациентов является облегчение болевого синдрома, что улучшает качество жизни. Для этого врачи назначают нестероидные противовоспалительные препараты (НПВС) с обезболивающим и противовоспалительным действием. Если пероральные и местные формы (таблетки, капсулы, мази) неэффективны, рекомендуются инъекционные растворы. Уколы не следует делать более трех дней подряд. После улучшения состояния пациента необходимо прекратить внутримышечные инъекции и перейти на препараты для внутреннего применения.
НПВС при цервикокраниалгии и их дозировка
| Действующее вещество | Торговые названия | Дозировка и длительность применения |
|---|---|---|
| «Вольтарен», «Диклонак», «Диклак». | 100-150 мг в день (разделить на 2-3 приема). Длительность – от 3 до 7 дней. | |
| «Нурофен», «Педеа», «Бруфен», «Ибуклин». | 400-800 мг 3 раза в день на протяжении 5-10 дней. | |
| «Доломин», «Кетолак», «Торадол», «Кетадрол». | 10 мг до 3-4 раз в сутки. Максимальная суточная доза для взрослого – 40 мг. | |
| «Сулайдин», «Нимулид», «Найз», «Новолид», «Аулин». | 100 мг 2 раза в сутки в течение 10 дней. | |
| «Мовалис», «Артрозан», «Либерум», «Амелотекс». | 7,5-15 мг в сутки внутрь в течение 5-7 дней или 15 мг в день в виде глубокой внутримышечной инъекции в течение 3 дней (с последующим переходом на таблетки). |
Если боль не удается устранить с помощью таблеток и инъекций, врач может рекомендовать локальное введение анальгетиков и противовоспалительных средств, таких как вагосимпатическая или паравертебральная блокада. Основные препараты для таких блокад — местные анальгетики (новокаин, лидокаин), а также хондропротекторы и глюкокортикоидные гормоны (кортизон, преднизолон).
В качестве дополнительной терапии могут быть назначены:
- миорелаксанты для снижения мышечного тонуса и устранения спазмов («Сирдалуд», «Мидокалм»);
- ангиопротекторы и средства, улучшающие микроциркуляцию («Трентал»);
- диуретики для уменьшения отечности воспаленных тканей («Фуросемид», «Лазикс»);
- м-холинолитики для блокировки холинорецепторов и расширения сосудов («Атропина сульфат»);
- противорвотные препараты при нарушениях вестибулярной функции («Церукал», «Торекан»).
Для снижения головных болей и головокружений могут использоваться ноотропные средства и нейролептики, однако такие лекарства должны применяться только по назначению врача из-за возможных побочных эффектов.
Фиксация позвоночника
Фиксация шейного отдела позвоночника при шейно-черепном синдроме необходима в серьезных случаях, таких как растяжение связок или травмы шеи и головы. Специализированные корсеты и фиксирующие повязки для шеи разгружают поврежденный сегмент, ускоряя восстановление и уменьшая болевые ощущения. Чаще всего используется воротник Шанца — мягкая поролоновая шина с застежкой на спине. Он способствует восстановлению позвонков, мышц и связок, а также улучшает кровообращение в сосудах головного мозга, предотвращая гипоксические поражения тканей.
Для получения информации о типах бандажей для шейного отдела позвоночника и методах их использования рекомендуем ознакомиться с соответствующей статьей на нашем портале.
Восстановление и реабилитация
Реабилитационно-восстановительная терапия направлена на улучшение подвижности шейного отдела, предотвращение осложнений и рецидивов. Процедуры проводятся в период ремиссии после медикаментозной коррекции и включают:
- массаж шеи и воротниковой зоны;
- мануальную терапию (вытяжение позвоночника);
- иглорефлексотерапию;
- лечебную физкультуру;
- физиотерапевтические процедуры.
Эффективным методом лечения шейно-черепного синдрома, вызванного нарушениями кровообращения в шейных сосудах, является гирудотерапия (лечение пиявками). Слюна пиявок содержит биологически активные вещества, улучшающие биохимические показатели крови, ее вязкость и текучесть. Для устранения хронических болей в шее и голове, повышения подвижности шейного отдела и улучшения состояния мышечной ткани достаточно нескольких сеансов гирудотерапии. Для достижения устойчивого результата может потребоваться от 3 до 10 сеансов.
Профилактика
Профилактика шейно-черепного синдрома важна не только для спортсменов и работников физического труда, но и для людей с гиподинамией, ведущих малоподвижный образ жизни или проводящих много времени в статическом положении. В этом материале представлены рекомендации для улучшения физического состояния и предотвращения болей в области головы и шеи, что снизит риск цервикокраниалгии.
- Спальные принадлежности, такие как матрац и подушка, должны быть анатомическими для профилактики или ортопедическими для коррекции проблем. При выборе матраца учитывайте вес, так как изделия с разной жесткостью подходят для разных весовых категорий.
- Офисным работникам, работающим за компьютером, следует выделять 10-15 минут 3-4 раза в день для выполнения упражнений и разминок для мышц шеи.
- Мебель для работы или учебы должна соответствовать росту и телосложению пользователя.
- Осанку нужно контролировать не только во время сидения, но и в течение всего дня. Для укрепления мышц спины полезно выполнять специальные упражнения или заниматься плаванием.
Людям из группы риска шейно-черепного синдрома важно следить за психоэмоциональным состоянием и избегать стресса и эмоциональных перегрузок.
Видео – Цервикокраниалгия на фоне шейного остеохондроза
Шейно-черепной синдром (цервикокраниалгия) не является отдельным заболеванием, а симптомом различных неврологических расстройств шейного отдела позвоночника. Головная боль после травмы может проявиться спустя месяцы. Поэтому после серьезных ушибов или падений важно пройти рентген шеи и головы, даже при отсутствии явных жалоб. Если боли вызваны межпозвонковой грыжей или другими хирургическими проблемами, может потребоваться операция. В остальных случаях лечение проводится консервативными методами.
Вопрос-ответ
Как долго длится цервикалгия?
Виды цервикалгии шейного отдела по продолжительности: острая — длится менее 6 недель, возникает внезапно (травмы, острый миозит); хроническая — сохраняется более 3 месяцев, периодически обостряется (остеохондроз, фибромиалгия).
Что такое синдром цервикокраниалгии?
Цервикокраниалгия вертеброгенная — это обобщенное название патологических заболеваний шейного отдела позвоночника, которые сопровождаются интенсивными или ноющими болевыми ощущениями. Эксперты называют цервикокраниалгию синдромом «болезненной шеи», возникновение которого может быть связано с заболеваниями позвоночника.
Советы
СОВЕТ №1
Обратитесь к врачу при первых симптомах. Если вы испытываете головные боли, боли в шее или другие неприятные ощущения, не откладывайте визит к специалисту. Раннее обращение к врачу поможет установить точный диагноз и начать лечение на ранней стадии.
СОВЕТ №2
Регулярно выполняйте упражнения для шеи. Упражнения на растяжку и укрепление мышц шеи могут помочь снизить напряжение и улучшить подвижность. Консультируйтесь с физиотерапевтом для разработки безопасной и эффективной программы упражнений.
СОВЕТ №3
Следите за осанкой. Правильная осанка при сидении и стоянии может значительно снизить нагрузку на шейный отдел позвоночника. Используйте эргономичную мебель и старайтесь не наклонять голову вперед, особенно при работе за компьютером.
СОВЕТ №4
Избегайте стрессов и перенапряжения. Стресс может усугубить симптомы шейно-черепного синдрома. Практикуйте методы релаксации, такие как медитация, йога или глубокое дыхание, чтобы снизить уровень стресса и улучшить общее самочувствие.