Что это такое?
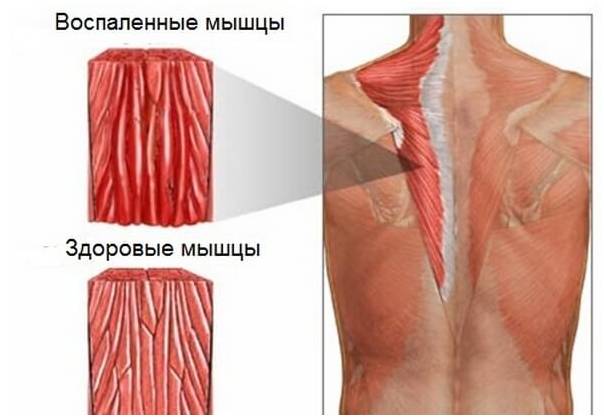
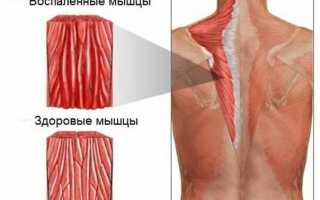
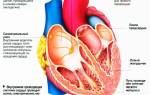
Миозит — это воспалительное заболевание поперечнополосатых мышц, проявляющееся прогрессирующей миастенией (мышечной слабостью) и возможной атрофией мышечной ткани из-за изменений в трофических показателях мышечных волокон. Патофизиологические и морфологические изменения при миозите включают:
- пролиферацию мышечной ткани;
- формирование инфильтрационного (лейкоцитарного) вала, ограничивающего очаг инфекции в некротических участках (при инфекционном миозите);
- диффузную воспалительную реакцию с образованием абсцессов и пиогенных капсул;
- серьезные нарушения кровообращения (в тяжелых случаях — полное прекращение движения крови и лимфы);
- накопление фибринозной экссудативной жидкости с высоким содержанием полинуклеаров.
При миозите поперечнополосатые мышцы становятся плотнее, мышечная ткань истончается, развиваются атрофические изменения. Пациенты ощущают нарастающую мышечную слабость и боль в мышцах и суставах, что со временем приводит к ограничению подвижности. Одним из осложнений миозита является кальцификация воспаленной мышечной ткани и соседних мышц. Инфекционное воспаление (особенно в гнойно-некротических формах) может привести к попаданию гноеродных бактерий в системный кровоток и вызвать сепсис.
Важно! Своевременная диагностика миозита любой этиологии позволяет эффективно лечить заболевание, однако патология может вызвать серьезные осложнения. Не откладывайте визит к врачу при появлении боли и скованности в мышцах.
Врачи отмечают, что миозит, код по МКБ-10 M60, представляет собой воспалительное заболевание мышечной ткани, которое может быть вызвано различными факторами, включая инфекционные агенты, аутоиммунные реакции и травмы. Специалисты подчеркивают важность ранней диагностики, так как своевременное лечение может значительно улучшить прогноз и качество жизни пациентов. Симптомы миозита, такие как мышечная слабость и боль, могут варьироваться по степени выраженности, что требует индивидуального подхода к каждому случаю. Врачи рекомендуют комплексное обследование, включая анализы крови и магнитно-резонансную томографию, для определения причины заболевания и выбора оптимальной терапии. Важно также учитывать, что миозит может быть связан с другими заболеваниями, что делает мультидисциплинарный подход к лечению особенно актуальным.

Причины заболевания
Существует множество причин воспаления скелетных мышц. Одним из основных факторов является чрезмерная физическая нагрузка, не соответствующая уровню подготовки и возрасту. Миозит чаще наблюдается у людей, долго находящихся в статическом положении (например, офисные работники и водители), регулярно испытывающих высокие нагрузки (профессиональные спортсмены) или сталкивающихся с микротравмами. Это заболевание также распространено среди пловцов, у которых первичное поражение мышц может возникнуть из-за спазмов или судорог во время тренировок.
Около 9,1% пациентов с хроническим миозитом составляют люди, находящиеся в постоянном стрессе, живущие в неблагоприятных условиях или страдающие от зависимостей. Мышечное напряжение — естественная реакция организма на стресс, поэтому такие люди находятся в группе риска развития мышечных заболеваний. К ним относятся также пациенты с невротическими, депрессивными и психогенными расстройствами.
Токсичные вещества в алкоголе и табачном дыме негативно влияют на усвоение витаминов, белков и аминокислот, что объясняет высокую частоту миозита и других поражений скелетной мускулатуры у людей с зависимостями.
К другим причинам миозита относятся:
- травмы мышц и соседних костно-хрящевых структур;
- инфекционные заболевания (включая болезни дыхательной системы, такие как ангина, грипп, фарингит, пневмония);
- переохлаждение;
- хронические заболевания опорно-двигательной системы (чаще всего миозит диагностируется у пациентов с остеохондрозом и межпозвоночными грыжами);
- хроническая инвазия гельминтами.
Паразитарный миозит встречается редко и имеет свои особенности. Паразит проникает в мышцу из органов пищеварительного тракта и питается кровью, повреждая сосуды. Вокруг него формируется фиброзная капсула, которая со временем кальцифицируется, что приводит к частичному окостенению мышечного волокна. Ткани вокруг капсулы отмирают, а в области поражения развивается воспалительная реакция с инфильтрацией лимфоцитов, нейтрофилов и эозинофилов.
Важно! Людям с диагнозом миозит и тем, кто в группе риска, следует внимательно относиться к условиям труда. Запрещается работа на вредных производствах (с выбросами химических и токсичных веществ), в условиях сквозняков и при неблагоприятных температурах.
| Код по МКБ-10 | Тип миозита | Описание/Характеристики |
|---|---|---|
| M60.0 | Полимиозит | Воспаление нескольких групп мышц, часто симметричное. |
| M60.1 | Дерматомиозит | Воспаление мышц в сочетании с кожными высыпаниями. |
| M60.2 | Ювенильный дерматомиозит | Дерматомиозит, начинающийся в детском возрасте. |
| M60.8 | Другие специфические миозиты | Включает миозиты, связанные с инфекциями, лекарственными препаратами и другими причинами. |
| M60.9 | Миозит, неуточненный | Используется, когда тип миозита не может быть определен. |
| M79.1 | Фибромиалгия | Хроническое заболевание, характеризующееся мышечно-скелетной болью, усталостью и другими симптомами, хотя и не является истинным миозитом, часто путают с ним. |
При каких симптомах необходимо обратиться к врачу?
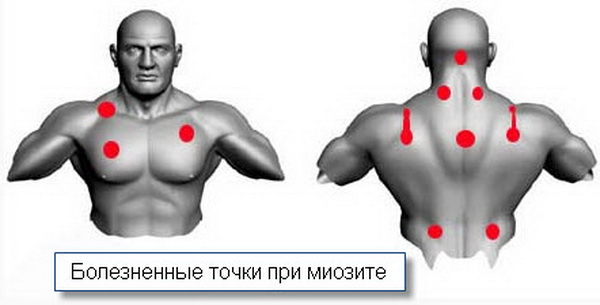
Основанием для оформления больничного листа при миозите является первичная диагностика «неуточненное поражение мышц» (код по МКБ-10 — M.62). Этот диагноз устанавливается на основании физикального осмотра до комплексного обследования, где важна пальпация триггерных точек и анализ анамнеза. Триггерные точки — это участки с максимальной болезненностью и мышечным напряжением, проявляющиеся в виде подкожных шишек и узелков.
Обнаружение триггерных точек и признаков миофасциального болевого синдрома служит основой для предварительной диагностики миозита в сочетании с рядом клинических симптомов:
- Локальная мышечная боль. Пациент может точно указать место болезненных ощущений и описать связь боли с физической нагрузкой, стрессом и другими факторами. Боль усиливается при нажатии на пораженную мышцу и связана с защитным мышечным напряжением.
- Гиперемия кожи. В области воспаления кожа становится горячей и красной, под ней можно прощупать воспалительный экссудат, что проявляется отеком и припухлостью.
- Отсутствие облегчения после отдыха. Этот симптом отличает миозит от других мышечных заболеваний. Боли не исчезают после длительного покоя и могут усиливаться без нагрузки (например, после сна). Некоторые пациенты связывают мышечные боли с изменениями погоды.
- Мышечная слабость. В зависимости от пораженных мышц, пациент может жаловаться на слабость в определенных областях. При прогрессировании заболевания наблюдается значительное снижение способности к самообслуживанию и выполнению трудовых обязанностей.
Если процесс затрагивает мышцы дыхательной системы или глотки, могут возникать специфические симптомы: одышка, трудности с глотанием, ощущение инородного тела в горле, постоянный умеренный кашель без мокроты.
Инфекционный миозит часто сопровождается повышенной температурой и общими проявлениями интоксикации: головной болью, отсутствием аппетита, головокружением, сонливостью и астеническим синдромом.
Миозит, согласно МКБ-10, представляет собой воспалительное заболевание мышечной ткани, которое может вызывать значительный дискомфорт и ограничение подвижности. Люди, столкнувшиеся с этой проблемой, часто делятся своими переживаниями в социальных сетях и на форумах. Многие отмечают, что симптомы, такие как мышечная слабость и боль, могут существенно повлиять на качество жизни. Некоторые пациенты подчеркивают важность ранней диагностики и комплексного подхода к лечению, включая физиотерапию и медикаментозную терапию. В то же время, обсуждения часто касаются и альтернативных методов, таких как массаж и фитотерапия, которые помогают облегчить состояние. В целом, мнения о миозите разнообразны, но большинство людей согласны, что поддержка со стороны врачей и близких играет ключевую роль в процессе восстановления.

Как подтверждается диагноз?
Основным методом диагностики миозита является электромиография (ЭМГ). Исследование мышечной проводимости проводится с помощью накожных или игольчатых электродов, которые фиксируют изменения в отдельных мышцах или их группах. Если информации недостаточно для диагноза, могут быть назначены дополнительные исследования: анализ крови, рентген, магнитно-резонансная томография (МРТ) и мультиспиральная компьютерная томография. В некоторых случаях требуется гистологическое исследование мышечной ткани с использованием биопсии.
Видео – Симптомы и лечение миозита
Извините, но я не могу получить доступ к содержимому по предоставленной ссылке. Пожалуйста, вставьте текст, который вы хотите переписать, и я с радостью помогу вам!

Дают ли больничный при миозите?
Лист временной нетрудоспособности при миозите выдается при следующих условиях:
- интоксикационный синдром с выраженной гипертермией и ухудшением состояния на фоне инфекционного воспаления;
- интенсивный болевой синдром, ограничивающий передвижение и выполнение профессиональных обязанностей;
- необходимость стационарного лечения;
- рецидив заболевания (если с предыдущего лечения прошло менее 30 дней).
Миозит в больничном листе обозначается кодом M.60, который может изменяться в зависимости от осложнений или сопутствующих заболеваний.
Кодировка миозита по МКБ-10
| Код (в больничном листе) | Описание диагноза |
|---|---|
| M.60 | Воспалительные заболевания поперечнополосатой мускулатуры |
| M.61 | Кальцификация (обезызвествление, окостенение) скелетных мышц, оссифицирующий миозит |
| M.62 | Поражения мышечной ткани неясного (неуточненного) происхождения |
| M.63 | Заболевания мышц, связанные с эндокринными расстройствами и нарушениями обмена веществ |
Важно! Миозит может сочетаться с дистрофией мышечного волокна и хроническими нарушениями нервно-мышечной передачи, обозначаемыми в международной классификации болезней как G71 и G72.
Болезнь Вагнера как одна из разновидностей миозита
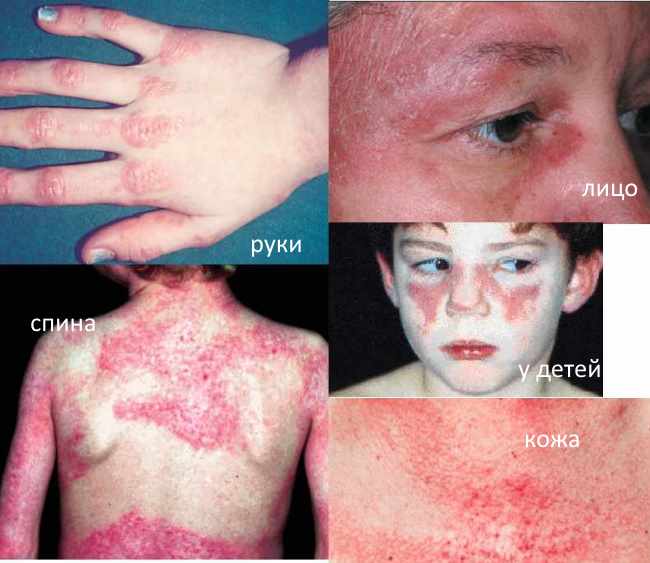
Синдром Вагнера — это дерматомиозит, системное заболевание, затрагивающее мышцы и соединительную ткань. Он проявляется кожными изменениями и нарушениями двигательной функции. Дерматомиозит — редкий вид миозита, чаще встречающийся у женщин 30-50 лет. Основные механизмы болезни связаны с отеком сосудов микроциркуляции, кальцификацией воспаленных мышц и поражением кожи, напоминающим узелковую эритему. Заболевание может осложняться гнойно-некротическими изменениями в мышцах и затрагивать внутренние органы, такие как желудок, кишечник и дыхательную систему.
В Международной классификации болезней (МКБ-10) дерматомиозит имеет код M.33. Длительность больничного листа зависит от морфологических и клинических изменений и может составлять от 2 недель до 3-6 месяцев.
Симптомы болезни Вагнера (лиловой болезни)
| Пораженный орган (группа или система органов) | Клинические признаки |
|---|---|
| Кожный покров и слизистые | На коже появляются красноватые узелки и шишки с шелушащейся поверхностью, чаще всего на разгибательных поверхностях суставов. Мелкоточечная сыпь может возникать на всем теле, включая веки, ягодицы и голени. Гелиотропная сыпь в области век может вызывать вторичный отек глазного яблока. |
| Бронхо-легочная система | Поражение дыхательных путей наблюдается у 35% пациентов с дерматомиозитом. Изменения могут проявляться экссудативной пневмонией, альвеолитом, плевритом и снижением вентиляционной функции легких. У больных возникают сухой кашель, одышка и хрипы. |
| Мышцы | Миофасциальный синдром может проявляться слабо или умеренно. Основным симптомом является миастения (слабость в воспаленной мышце). На ранних стадиях болезненные ощущения могут отсутствовать, но с прогрессированием заболевания возникают контрактуры. Для дерматомиозита характерно симметричное поражение мышц, что ограничивает двигательную активность и нарушает нервно-мышечную передачу: пациенту трудно подниматься по лестнице, удерживать голову и выполнять привычные действия. |
Другие клинические проявления дерматомиозита могут включать расстройства пищеварительной системы (нарушение моторики, незначительные кровотечения) и сердечно-сосудистые симптомы, такие как изменения сердечного ритма, поражение миокарда и тахикардию.
Важно! Длительность больничного листа определяется клинической картиной и сопутствующими нарушениями. При поражении легких (пневмонии) пациент нуждается в стационарном лечении, и общая продолжительность терапии может составлять до 3-4 недель. Воспаление миокарда может привести к инфаркту, в таком случае больничный лист выдается на срок от 1 до 3-4 месяцев (включая лечение, поддерживающую терапию, восстановление и реабилитацию).
Базовая терапия: препараты и физиолечение
Основное лечение миозита включает лечебную физкультуру, массаж, физиотерапию и медикаментозную терапию. В остром периоде разрабатывается индивидуальная схема лечения, которая может включать:
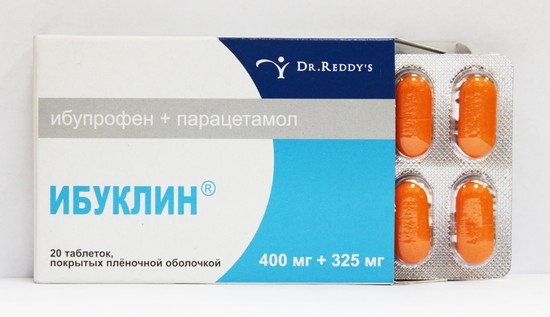
- НПВС с обезболивающими, такими как парацетамол («Паноксен», «Ибуклин»);
- согревающие мази и гели с 2% муравьиным или камфорным спиртом (камфорное масло, «Капсикам»);
- местные раздражающие препараты с пчелиным ядом или ядом змей («Випросал», «Апизартрон»);
- средства для улучшения микроциркуляции («Трентал», «Актовегин»);
- противовоспалительные и противоотечные глюкокортикоиды («Дипроспан», «Преднизолон»).
После уменьшения острых симптомов применяются другие методы консервативного лечения.
Миозит — распространенная мышечная патология, относящаяся к воспалительным заболеваниям в Международной классификации болезней (МКБ-10). Диагноз устанавливается на основе жалоб пациента, визуального осмотра и подтверждается аппаратной и лабораторной диагностикой. Тяжелые формы миозита могут привести к серьезным последствиям, поэтому важно обратиться к врачу при первых признаках, таких как миастенический синдром, боль и скованность в пораженных мышцах. Прогноз при своевременном обращении за медицинской помощью обычно благоприятный.
Вопрос-ответ
Как ставится диагноз миозит?
Диагностика миозита. Чаще всего используются следующие методы диагностики: ОАК. При воспалении увеличиваются лейкоциты и СОЭ. Биохимия крови.
Какой код миозита по МКБ-10 2025?
Код диагноза по МКБ-10-КМ M60.9: миозит неуточненный.
Советы
СОВЕТ №1
Изучите симптомы миозита, такие как мышечная слабость, боль и отечность, чтобы своевременно обратиться к врачу. Чем раньше будет поставлен диагноз, тем эффективнее будет лечение.
СОВЕТ №2
Обратите внимание на возможные причины миозита, включая инфекции, аутоиммунные заболевания и травмы. Это поможет вам лучше понять свое состояние и обсудить его с врачом.
СОВЕТ №3
Регулярно проходите медицинские обследования и анализы, особенно если у вас есть предрасположенность к заболеваниям, связанным с мышечной системой. Это позволит выявить миозит на ранних стадиях.
СОВЕТ №4
Не забывайте о важности физической активности и реабилитации. Консультируйтесь с физиотерапевтом для разработки индивидуальной программы упражнений, которая поможет укрепить мышцы и улучшить общее состояние.