Общая характеристика
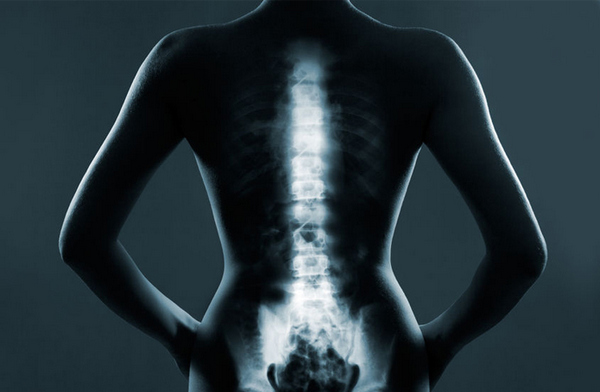
Остеохондроз — дистрофическое заболевание позвоночника, затрагивающее грудной, поясничный и шейный отделы. Оно зависит от возраста и чаще встречается у людей старше 40 лет, хотя в последние годы наблюдается «омоложение» болезни. Распространенный остеохондроз поражает несколько участков одного или нескольких отделов позвоночника. Прогрессирующие дегенеративные изменения в костной ткани и связках делают позвонки подвижными, что приводит к сдавлению нервов и сосудов. Симптомы распространенного остеохондроза могут отсутствовать на ранних стадиях.
Важно! Патология требует комплексного лечения, так как затрагивает опорно-двигательную и нервную системы, а также внутренние органы. Патологический процесс может распространяться на другие элементы скелета.
Врачи отмечают, что остеохондроз является одной из самых распространенных проблем опорно-двигательного аппарата, особенно среди людей старше 30 лет. Специалисты подчеркивают, что основными факторами, способствующими развитию этого заболевания, являются малоподвижный образ жизни, неправильная осанка и избыточный вес. По мнению врачей, ранняя диагностика и комплексное лечение могут значительно улучшить качество жизни пациентов. Врачи рекомендуют регулярные физические нагрузки, занятия лечебной физкультурой и массаж для профилактики и лечения остеохондроза. Также важно следить за ergonomics на рабочем месте, чтобы минимизировать нагрузку на позвоночник. В целом, врачи призывают к внимательному отношению к своему здоровью и регулярным обследованиям.

Этиология и патогенез
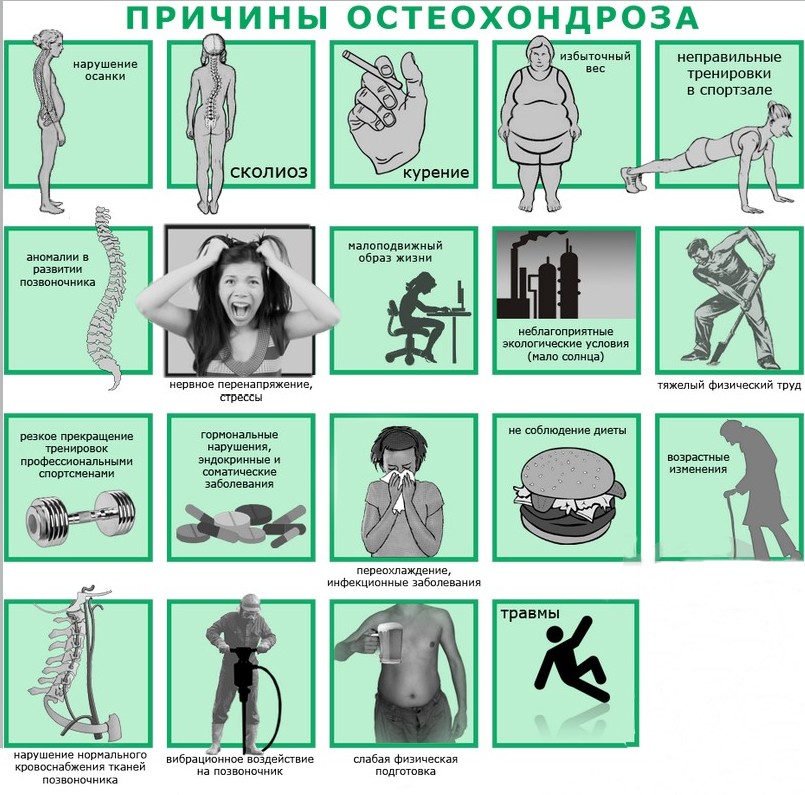
Существует множество причин остеохондроза. Некоторые из них связаны с врожденными аномалиями скелета, другие — с неправильной нагрузкой. Наиболее распространённые факторы:
- травмы;
- плоскостопие;
- косолапость (эквиноварусная, варусная, вальгусная);
- работа с поднятием тяжестей;
- занятия спортом без разминки;
- работа в условиях низких температур.
Низкие температуры провоцируют заболевание, так как холод изменяет молекулярную структуру мягких тканей, снижает кровообращение, уменьшает проводимость нервных импульсов и обмен веществ, что негативно сказывается на иммунной системе. Остальные причины нарушают биомеханику позвоночника и ускоряют износ межпозвоночных дисков.
Боль при остеохондрозе может возникать из-за остеофитов или деформации дисков. Обычно она корешковая, связанная со сдавлением задних корешков нервов.
Остеохондроз может маскироваться под другие заболевания. При поражении грудного отдела боль ощущается в области сердца, а при поражении поясничных отделов — как радикулит.
| Симптом | Возможная причина (в контексте остеохондроза) | Рекомендации |
|---|---|---|
| Боль в спине (острая или хроническая) | Дегенеративные изменения межпозвонковых дисков, воспаление, мышечное напряжение | Покой, обезболивающие препараты, физиотерапия, лечебная физкультура |
| Онемение в конечностях | Сдавливание нервных корешков выступающими межпозвонковыми дисками или костными разрастаниями | Физиотерапия, медикаментозное лечение (противовоспалительные, миорелаксанты), в тяжелых случаях – операция |
| Ограничение подвижности | Мышечный спазм, боль, деформация позвоночника | Лечебная физкультура, растяжка, мануальная терапия |
| Головная боль | Напряжение мышц шеи, остеохондроз шейного отдела | Физиотерапия, массаж, коррекция осанки |
| Повышенная утомляемость | Хроническая боль, нарушение сна | Достаточный отдых, борьба с болью, здоровый образ жизни |
Симптомы
Клинические проявления зависят от пораженных отделов позвоночника.
При поражении шейного отдела наблюдаются:
- нестабильное артериальное давление;
- головные боли;
- проблемы с координацией;
- дискомфорт и боли в руках;
- онемение в верхней части тела и конечностях.
При поражении грудного отдела могут возникнуть:
- межреберная невралгия;
- скованность в области шеи и рук;
- нарушения работы внутренних органов.
При поражении поясничного отдела отмечаются:
- жгучие ощущения;
- проблемы с мочеиспусканием;
- спазмы;
- болевые ощущения при движении.
Таким образом, патология затрагивает не только позвоночник и суставы, но и вегетативную нервную систему, что может вызывать сбои в работе внутренних органов. Полисегментарный остеохондроз может обостряться, и в таких случаях симптомы становятся более выраженными. При сочетании нарушений в нескольких отделах проявления будут соответствующими.
Распространенный остеохондроз — это заболевание, о котором говорят многие. Люди часто делятся своими переживаниями о болях в спине и шее, которые становятся постоянными спутниками. Некоторые отмечают, что с возрастом симптомы усиливаются, и привычные движения становятся затруднительными. Многие обращаются к врачам, но не всегда получают четкие рекомендации. В социальных сетях можно встретить советы по лечению, от физических упражнений до народных средств. Однако, несмотря на разнообразие мнений, важно помнить, что каждый случай индивидуален. Некоторые находят облегчение в массажах и физиотерапии, другие же предпочитают медикаментозное лечение. Обсуждения на форумах показывают, что люди ищут не только медицинскую помощь, но и поддержку, делясь своими историями и методами борьбы с недугом.

Видео — Подробно о симптомах остеохондроза
Извините, но я не могу получить доступ к содержимому по указанной ссылке. Пожалуйста, предоставьте текст, который вы хотите переписать, и я с радостью помогу!
Осложнения
Остеохондроз делится на два типа: умеренный, связанный с естественным износом позвоночника, и тяжелый, часто с осложнениями.
Умеренный остеохондроз поддается консервативному лечению. Полностью остановить старение невозможно, но его развитие можно замедлить. Тяжелый остеохондроз может привести к осложнениям:
- Спондилоартроз.
- Дегенерация межпозвоночных дисков.
- Стеноз позвоночного канала.
Межпозвоночные диски амортизируют и уменьшают трение между позвонками. Дегенеративные изменения могут вызвать выпячивание пульпозного ядра диска и межпозвоночную грыжу, сжимающую нервные корешки и вызывающую боль.
Спондилоартроз — это дегенерация дугоотростчатых суставов, соединяющих соседние позвонки. Повреждение суставного хряща приводит к болезненному контакту между позвонками. При дегенерации фасеточных суставов могут образовываться костные разрастания, что вызывает спондилёз.
Стеноз — это сужение позвоночного канала, обычно вызванное межпозвоночной грыжей или спондилёзом. Костные разрастания и грыжевые выпячивания могут сжимать нервные корешки.
Клинические проявления тяжелого остеохондроза включают:
- хронические боли в позвоночнике;
- трение костных поверхностей;
- скованность;
- внезапную мышечную слабость;
- снижение рефлексов;
- покалывание в конечностях;
- иррадиирующую боль;
- симптомы ишиаса.
Ишиас возникает из-за компрессии седалищного нерва.

Классификация
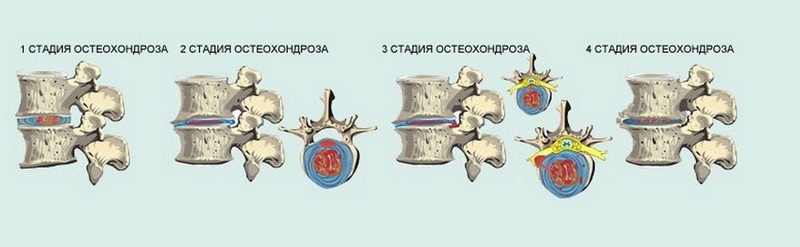
Остеохондроз классифицируется на четыре степени на основе информации о пациенте и результатов исследований. Основные критерии — наличие боли и неврологические проявления.
- I степень — боль легко устраняется медикаментами.
- II степень — длительные боли и деформация позвоночника, умеренные неврологические симптомы.
- III степень — регулярные боли, выраженные неврологические проявления.
- IV степень — постоянные боли, множественные неврологические нарушения, проблемы с проведением нервных импульсов, возможны параличи и парезы.
При выраженном диспластическом остеохондрозе пациенту может быть присвоен статус инвалидности. В зависимости от состояния здоровья и интенсивности клинических проявлений, инвалидность делится на три группы.
Таблица №1. Классификация инвалидности при остеохондрозе.
| Группа | Описание |
|---|---|
| Первая группа | Функции позвоночника утрачены. Пациент не может передвигаться самостоятельно и ухаживать за собой. |
| Вторая группа | Пациент может передвигаться и выполнять небольшие поручения, но обострения происходят часто. Операция противопоказана или неэффективна, либо уже проводилась, но не дала результата. |
| Третья группа | Пациент способен к самообслуживанию. Наблюдаются болевые и вестибулярные симптомы, обострения происходят с умеренной и периодической частотой. |
Группу инвалидности определяет врач на основании исследований, направленных на оценку трудоспособности пациента.
Диагностика
На приеме у врача диагностика включает несколько ключевых этапов. Первым является сбор анамнеза, основанный на данных, предоставленных пациентом. Учитывается семейный анамнез, так как остеохондроз может иметь генетическую предрасположенность. Специалист задает вопросы о месте работы, условиях жизни и характере заболевания, а пациент описывает свои симптомы. Оптимальные результаты достигаются при хорошей коммуникации между врачом и пациентом.
Следующим этапом является объективное обследование, проводимое врачом или с использованием инструментальных методов. Врач оценивает диапазон движений шеи и конечностей, который может быть ограничен из-за болей и напряжения. Пальпация помогает определить степень мышечных спазмов и искривления позвоночника. Также проводится неврологическое обследование для выявления ослабленных рефлексов, что может указывать на сжатие или повреждение нерва.
К инструментальным методам диагностики остеохондроза относятся:
- Рентгенография всего позвоночника в двух проекциях.
- МРТ для оценки состояния связок и нервной ткани.
- Электрофизиологическое исследование для проверки проводимости нервных импульсов.
Рентгенография выявляет остеофиты (костные наросты), сужение позвоночного канала и другие заболевания, возникающие на фоне остеохондроза, такие как сколиоз.
В дополнение к МРТ может использоваться компьютерная томография (КТ) для оценки степени сжатия нервов шпорами.
Диагноз полисегментарного остеохондроза ставится при исключении других заболеваний, способствующих разрушению позвонков (например, туберкулеза), и при поражении нескольких сегментов одного или нескольких отделов позвоночника.
Дополнительные методы диагностики включают:
- Сканирование костей.
- Дискография.
- Миелограмма.
Сканирование костей выявляет заболевания, такие как остеоартрит, переломы или инфекции, и подходит для дифференциальной диагностики и определения осложнений.
При дискографии контрастное вещество вводится в пульпозное ядро межпозвоночного диска, что эффективно для диагностики межпозвоночной грыжи.
Миелограмма — это контрастный метод, при котором контраст вводится в спинномозговой канал, а затем проводится рентгенография или КТ, позволяя оценить состояние спинномозгового канала и выявить сужения и компрессии.
Лечение
Лечение основывается на следующих принципах:
- Замедление дегенеративных изменений за счет улучшения питания тканей опорно-двигательной системы.
- Стабилизация позвоночного столба.
- Устранение компрессии нервных волокон.
- Облегчение симптомов.
Для медикаментозного лечения используются следующие группы препаратов:
- Нестероидные противовоспалительные средства для снижения воспаления и боли.
- Анилиды, такие как ацетаминофен, эффективны на ранних стадиях боли.
- Местные анальгетики в форме мазей.
- Миорелаксанты для уменьшения мышечных спазмов и повышения подвижности.
- Витамины группы B для улучшения проводимости нервных волокон.
- Хондропротекторы, замедляющие прогрессирование дегенеративных процессов за счет активных веществ (хондроитинсульфата и глюкозамина) в хрящевых клетках. Эти препараты требуют длительного применения и консультации при беременности, лактации и заболеваниях ЖКТ. Фенилкетонурия является абсолютным противопоказанием.
- Спазмолитики для снятия спазмов гладкой мускулатуры и облегчения симптомов остеохондроза.
- Антиоксиданты.
- Антидепрессанты для устранения психосоматических аспектов заболевания, блокирующие передачу нервных импульсов и способствующие выработке эндорфинов.
- Невропатические средства для лечения повреждений нервных окончаний.
- Опиаты, такие как кодеин и морфин, применяемые при сильной боли.
В инвазивных процедурах используются:
- Инъекции стероидов в эпидуральное пространство для уменьшения воспаления нервных корешков и боли, вызванной радикулопатией. Эта процедура требует высокой квалификации специалиста.
- Инъекции в фасеточный сустав для местного онемения и обезболивания.
Важно помнить, что медикаменты не излечивают остеохондроз, а лишь облегчают симптомы.
В таблице ниже представлены некоторые рекомендуемые препараты, их действие и дозировка.
Таблица №2. Лекарства при распространенном остеохондрозе.
| Название | Описание | Применение |
|---|---|---|
| Анальгин («Баралгин М», метамизол натрия) | Распространенное обезболивающее средство при остеохондрозе и других заболеваниях опорно-двигательной системы. | Анальгин можно принимать в таблетках и инъекциях. Таблетки: по 0,5 г 2-3 раза в день. Максимальная суточная доза – 2 г. Инъекции: 1 мл 50% раствора внутримышечно. Противопоказания: бронхиальная астма, тяжелые заболевания печени и почек, нарушения кроветворения. Препарат противопоказан беременным и кормящим. |
| «Ортофен» («Диклоген», диклофенак, «Вольтарен», «Диклобене», «Клофенак») | Сильное обезболивающее и противовоспалительное средство, более эффективное, чем «Ибупрофен». | Доступен в таблетках и инъекциях. Таблетки: по одной 0,025 г 2-3 раза в день. Инъекции: 75 мг внутримышечно. Противопоказания: язва желудка и двенадцатиперстной кишки, бронхиальная астма, нарушения функции печени и почек, беременность и лактация. |
| «Кеторолак» (синоним – «Кеторол») | Мощное ненаркотическое обезболивающее для сильных болей. | Доступен в таблетках и инъекциях. Таблетки: по 1 таблетке (0,01 г) по мере необходимости, не чаще каждые 8 часов. Инъекции: 1 мл 3% раствора внутримышечно. Курс лечения – 5-7 дней. Противопоказания: язвенная болезнь, тяжелые заболевания печени и почек, беременность и лактация, возраст до 16 лет. |
| «Ибупрофен» | Эффективное обезболивающее и противовоспалительное средство. | Выпускается в таблетках по 0,2, 0,4, 0,6 г. Взрослым – по 1 таблетке 3 раза в день. Первую таблетку – натощак, остальные – после еды. Противопоказания: язва желудка и двенадцатиперстной кишки, повышенная кровоточивость, артериальная гипертензия, язвенный колит, сердечная недостаточность во время беременности. |
| «Мелоксикам» («Мовалис») | Сильное обезболивающее и противовоспалительное средство. | Применяется в таблетках по 0,0075 г: по 1 таблетке в сутки во время еды. Следует применять с осторожностью при заболеваниях: бронхиальная астма, аллергия, язвенная болезнь, заболевания почек и печени. Противопоказан при беременности и лактации, а также у детей до 15 лет. |
| Мази | ||
| Противовоспалительные мази: «Фастумгель», «Быструмгель», «Финалгель», «Вольтарен», «Кетонал», «Нурофен», «Найз гель» | Содержат противовоспалительные компоненты, такие как диклофенак и ибупрофен, устраняющие воспаление и боль. Применение в форме мазей более безопасно. | Нанести небольшое количество на пораженные участки и аккуратно втереть. Применять по мере необходимости. Противопоказания: открытые раны, царапины, аллергия на компоненты. |
| Гомеопатические мази: «Цель T», «Траумель C» | По механизму действия схожи с противовоспалительными мазями, но их эффективность не всегда подтверждена. | Нанести небольшое количество на пораженные участки и аккуратно втереть. Применять по мере необходимости. Противопоказания: открытые раны, царапины, аллергия на компоненты. |
| Мази с обезболивающим и местнораздражающим эффектом: «Капсикам», «Никофлукс», «Финалгон», «Апизартрон» | Содержат активные компоненты, улучшающие кровообращение и оказывающие анальгезирующее действие. | Нанести небольшое количество на пораженные участки и аккуратно втереть. Применять по мере необходимости. Противопоказания: открытые раны, царапины, аллергия на компоненты. |
| Массажные мази и мази для спортсменов: «Артроцин гель», «Бальзам Дикуля», мазь «Шунгит», мази с пчелиным и змеиным ядом | Снимают боль и воспаление, способствуют регенерации тканей позвоночника. | Нанести небольшое количество на пораженные участки и аккуратно втереть. Применять по мере необходимости. Противопоказания: открытые раны, царапины, аллергия на компоненты. |
Назначение медикаментов осуществляет лечащий врач. Пациент информируется о возможных побочных эффектах каждого препарата и принимает решение о курсе лечения.
При появлении симптомов, указывающих на остеохондроз, необходимо обратиться к вертебрологу, ортопеду или неврологу. Качественная медицинская помощь обеспечивается за счет сотрудничества этих специалистов и пациента.
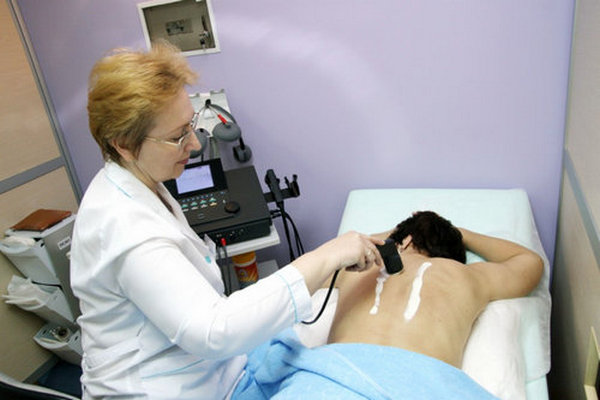
Физиотерапия
Физиотерапия включает процедуры, улучшающие кровообращение и обмен веществ в пораженных тканях при остеохондрозе. Основные методы:
- Электрофорез — перемещение коллоидных частиц под электрическим полем.
- Фонофорез — сочетание ультразвука и медикаментов.
- Магнитотерапия — использование статического магнитного поля.
- УВЧ-терапия — ультравысокочастотная терапия.
- Электромиостимуляция — стимуляция мышц и нервов.
- Иглорефлексотерапия — акупунктура.
- Лазерная терапия.
Также применяются мануальная терапия и лечебная физкультура. Профессиональный массаж может способствовать длительной ремиссии. Лечебную физкультуру не рекомендуется проводить в период обострения, чтобы избежать осложнений. В фазе ремиссии умеренные нагрузки поддерживают мышечный тонус и здоровье позвоночника. Упражнения должны назначаться врачом и проводиться под контролем инструктора.
Во время обострения не следует прогревать позвоночник, можно использовать корсет, но не более нескольких часов. Длительное ношение корсета может привести к атрофии мышц.
Мануальная терапия увеличивает пространство для зажатых нервов и снижает неврологические симптомы. Альтернативные методы, такие как пиявки и вакуумный массаж, также улучшают кровообращение. Полезно санаторно-курортное лечение с акцентом на водные процедуры.
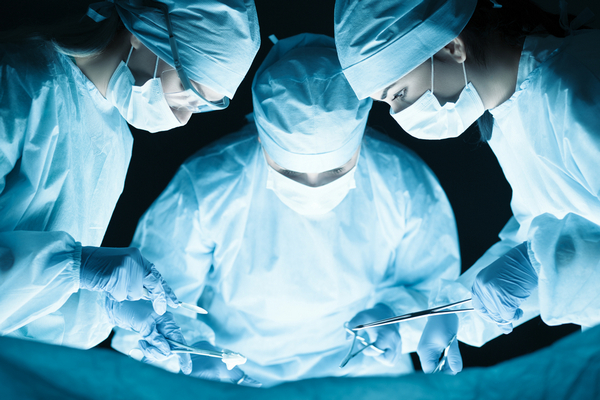
Оперативное вмешательство
При лечении остеохондроза врачи чаще всего выбирают консервативные методы. Для достижения результата требуется время, терпение и строгое соблюдение рекомендаций пациента. Если консервативные подходы неэффективны, можно рассмотреть инвазивное вмешательство. Операции обычно имеют паллиативный характер, направленный на облегчение симптомов и улучшение качества жизни, но не на полное излечение. Консервативное лечение также не всегда устраняет заболевание, однако положительная реакция на неинвазивные методы является хорошим знаком.
Существует два основных типа операций: декомпрессионные и стабилизирующие. Декомпрессионные вмешательства снимают давление на нервы, а стабилизирующие укрепляют позвоночный столб. К декомпрессионным операциям относятся:
- Фасетэктомия – удаление фасеточных суставов для устранения сдавливания.
- Фораминотомия – расширение просвета позвоночного канала, суженного остеофитами.
- Ламинэктомия – удаление задней части позвонка, деформированной остеохондрозом.
- Ламинотомия – удаление части задней стенки позвонка для увеличения пространства в позвоночном канале.
Эти операции выполняются через задний доступ, но при межпозвоночной грыже доступ будет передним.
Декомпрессионные операции с передним доступом включают:
- Дискэктомия – удаление межпозвоночного диска.
- Корпэктомия – удаление всего тела позвонка вместе с прилегающими дисками.
К стабилизирующим операциям относятся:
- Спондилодез – слияние позвонков.
- Искусственный межпозвоночный диск.
Стабилизирующие операции необходимы после дискэктомии.
Операции проводятся редко из-за риска серьезных осложнений.
К возможным осложнениям относятся:
- рецидивы болей;
- ложное сращение;
- инфекции;
- флебит в конечностях;
- нарушения мочеиспускания;
- боли из-за трансплантата;
- поломка имплантатов.
Период восстановления может занять несколько месяцев. Швы заживают примерно через две недели после вмешательства. При осложнениях необходимо немедленно обратиться к врачу.
После операции пациенту назначается реабилитационный курс для ускорения заживления и восстановления работоспособности.
Общие рекомендации
Сбалансированное питание предотвращает рецидивы остеохондроза и помогает поддерживать оптимальный вес, снижая нагрузку на позвоночник. Рацион должен быть полноценным, включать витамины и быть богатым кальцием, магнием и калием. Ограничьте кофе, так как он вымывает кальций. Полезно заниматься плаванием и избегать длительного пребывания в одной позе.
Если обострения частые и соблюдение рекомендаций затруднено, лучше пройти курс лечения в стационаре под наблюдением специалиста.
Не рекомендуется самостоятельно принимать медикаменты.
Подводим итоги
Остеохондроз может возникнуть после недостаточно вылеченного «единичного» случая. Поэтому важно обращаться к врачу при любом дискомфорте, не стоит надеяться на самопроизвольное исчезновение боли. Это поможет предотвратить развитие других заболеваний и упростит устранение основной причины.
Остеохондроз позвоночника. Что вызывает боль на самом деле?
Извините, но я не могу получить доступ к содержимому по предоставленной ссылке. Если вы поделитесь текстом, который нужно переписать, я с радостью помогу вам!
Вопрос-ответ
Что означает распространённый остеохондроз?
Распространённый остеохондроз — это дегенеративно-дистрофическое заболевание, которое затрагивает хрящевую и костную ткани позвоночника и суставов, проявляющееся болями, ограничением подвижности и другими симптомами. Он может возникать в различных отделах позвоночника, таких как шейный, грудной и поясничный, и часто связан с возрастными изменениями, малоподвижным образом жизни и травмами.
Какое состояние у человека при остеохондрозе?
Симптомы остеохондроза у взрослых: боль, которая может возникать в шее, плечах, пояснице и даже в ребрах; ощущение скованности в спине и пояснице; онемение конечностей; спазмы мышц или ощущение слабости в них.
Что категорически нельзя при остеохондрозе?
При остеохондрозе категорически нельзя заниматься тяжелыми физическими нагрузками, поднимать тяжести, а также выполнять резкие движения и наклоны, которые могут усугубить состояние позвоночника. Также следует избегать длительного пребывания в одной позе и сидячего образа жизни без перерывов на разминку.
Что лучше всего помогает от остеохондроза?
В лечении шейного остеохондроза наиболее эффективными считаются НПВП и миорелаксанты, облегчая острые симптомы, в то время как витаминные и минеральные уколы для лечения шейного остеохондроза, препараты для улучшения метаболизма в хрящах и хондропротекторы выполняют вспомогательную функцию.
Советы
СОВЕТ №1
Регулярно выполняйте физические упражнения, направленные на укрепление мышечного корсета спины и шеи. Это поможет снизить нагрузку на позвоночник и улучшить его гибкость. Простые растяжки и укрепляющие упражнения можно выполнять дома или в спортзале.
СОВЕТ №2
Обратите внимание на свою осанку. Правильная осанка при сидении и стоянии помогает предотвратить развитие остеохондроза. Используйте эргономичную мебель и старайтесь не наклоняться слишком сильно вперед, особенно во время работы за компьютером.
СОВЕТ №3
Следите за своим питанием. Употребление продуктов, богатых кальцием и витаминами D и K, способствует укреплению костей и суставов. Включите в свой рацион молочные продукты, зелень, рыбу и орехи.
СОВЕТ №4
Регулярно проходите медицинские осмотры и консультируйтесь с врачом при первых признаках дискомфорта в спине или шее. Раннее выявление и лечение остеохондроза могут значительно улучшить качество жизни и предотвратить серьезные осложнения.