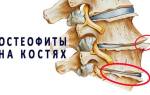
Почему поверхность диска стирается?
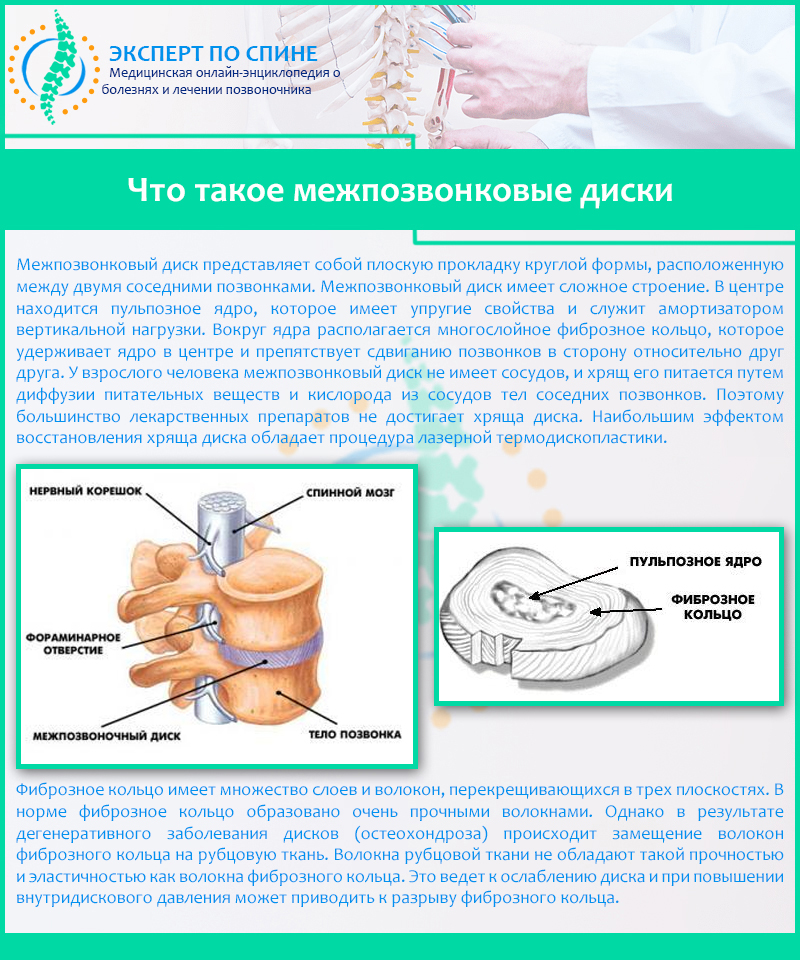
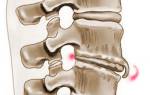
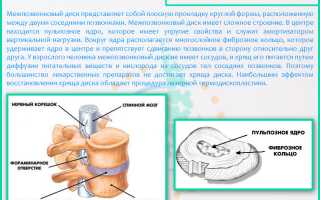
Межпозвоночные диски — эластичные структуры между позвонками, состоящие на 80% из фиброзно-хрящевой ткани и воды. В позвоночнике человека 24 диска, толщина которых достигает 10-12 мм. Они состоят из гелеобразного ядра и плотной оболочки, известной как фиброзное кольцо.
Основная функция межпозвоночных дисков — амортизация ударных, вертикальных и статических нагрузок на позвоночник при движении.
Дегенеративные изменения, такие как износ хрящевой ткани, возникают из-за дистрофии межпозвонкового диска. Питание пульпозного ядра происходит через диффузию благодаря волокнисто-хрящевым пластинам, которые получают кровь из сосудов центрального позвоночного канала. При нарушении этого процесса пульпа теряет влагу, что снижает упругость и эластичность, а также приводит к истиранию дисковой поверхности.
Причины дистрофических изменений в межпозвоночных дисках:
- гормональные нарушения (в основном, связанные с гипофизом);
- проблемы с кровообращением и дыханием из-за гиподинамии;
- травмы и операции на позвоночнике;
- злоупотребление алкоголем и курение;
- несбалансированное питание;
- ежедневные физические нагрузки высокой интенсивности;
- неправильное распределение нагрузки на мышцы (например, ношение сумки на одном плече, чтение в неудобной позе);
- сон на мягком матрасе и подушке;
- ожирение (особенно 3-4 степени).
Хронические заболевания позвоночника (остеохондроз, спондилез, сколиоз) увеличивают риск дегенеративных изменений. Плосковальгусные деформации стопы нарушают распределение нагрузки на позвоночник, что приводит к преждевременному истиранию дисков у людей с плоскостопием в 1,5 раза чаще.
Важно! У пожилых пациентов (старше 55 лет) истирание межпозвоночных дисков — естественный и необратимый процесс, связанный с физиологическим старением. После 50 лет организм теряет воду, что приводит к дистрофии хрящевой ткани и снижению плотности костной массы.
Врачи отмечают, что стертые межпозвоночные диски представляют собой серьезную проблему, требующую комплексного подхода к лечению. Основные методы включают консервативные и хирургические варианты. Консервативное лечение часто начинается с физиотерапии, мануальной терапии и медикаментозного обезболивания. Врачи подчеркивают важность укрепления мышечного корсета, что может снизить нагрузку на позвоночник и замедлить прогрессирование заболевания.
В случаях, когда консервативные методы не приносят облегчения, может рассматриваться хирургическое вмешательство. Специалисты акцентируют внимание на том, что выбор метода лечения должен основываться на индивидуальных особенностях пациента, его возрасте и общем состоянии здоровья. Важно, чтобы пациенты не откладывали визит к врачу при первых симптомах, так как ранняя диагностика и лечение могут значительно улучшить качество жизни и предотвратить серьезные осложнения.

При каких симптомах нужно обращаться к врачу?
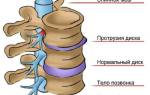
Клинические проявления дегенеративных изменений в позвоночнике часто не имеют ярко выраженных симптомов, что приводит к обращению за медицинской помощью только на стадии необратимых изменений. В этот момент основная причина, например, остеохондроз, уже прогрессирует и может вызывать серьезные осложнения, включая межпозвоночные грыжи и протрузии.
Первым и заметным признаком износа межпозвоночных дисков является боль, проявляющаяся по-разному: по интенсивности, характеру и локализации. Чаще всего пациенты описывают тупые, ноющие боли, возникающие из-за сжатия нервных окончаний и отечности в околопозвоночных дисках. Наибольшая интенсивность боли наблюдается утром, сразу после пробуждения, и может сопровождаться мышечной скованностью и ломотой в суставах, которые проходят в течение 5-15 минут или после легкой физической активности.
Остеохондроз, характеризующийся дегенерацией и истончением межпозвоночных дисков, может привести к серьезным осложнениям, способным вызвать инвалидизацию. Важно обратиться к врачу при появлении следующих симптомов:
- постоянные ноющие боли в шее, пояснице или центральной части спины (особенно если сопровождаются торакалгией или люмбалгией);
- ограничение подвижности (невозможность выполнять привычные действия, например, наклониться);
- нарушения тонуса околопозвоночных мышц (мышечная скованность, болезненные спазмы);
- связь болевого синдрома с внешними или внутренними факторами (кашель, чихание, бег, подъем по лестнице, поднятие тяжестей).
Если возникают неврологические симптомы (стреляющие боли, онемение, нарушения чувствительности, тремор конечностей), это может свидетельствовать о запущенной стадии патологии и компрессии нервных пучков. Такая клиническая картина чаще всего указывает на осложнения, такие как межпозвоночные грыжи, протрузии, патологический кифоз или спондилолистез.
Важно! Если боль в спине возникает независимо от физической нагрузки и внешних факторов, имеет высокую интенсивность или не проходит длительное время, необходимо обратиться к травматологу для исключения повреждений позвоночника.
| Метод лечения | Описание | Показания/Противопоказания |
|---|---|---|
| Консервативное лечение (медикаментозное) | Применение нестероидных противовоспалительных препаратов (НПВП), миорелаксантов, анальгетиков, хондропротекторов. Физиотерапия (УВЧ, электрофорез, магнитотерапия), лечебная физкультура (ЛФК). | Для начальных стадий заболевания, при отсутствии выраженного болевого синдрома и неврологических нарушений. Противопоказано при аллергии на препараты, язвенной болезни желудка и двенадцатиперстной кишки, заболеваниях почек и печени. |
| Хирургическое лечение | Дискэктомия (удаление поврежденного диска), спондилодез (фиксация позвонков), эндоскопические операции. | При выраженном болевом синдроме, неврологических нарушениях (парезы, параличи), неэффективности консервативного лечения, стенозе позвоночного канала. Противопоказано при тяжелых сопутствующих заболеваниях, нарушениях свертываемости крови. |
| Реабилитация | ЛФК, массаж, мануальная терапия, физиотерапия. | После консервативного или хирургического лечения для восстановления функции позвоночника, укрепления мышц спины. |
Особенности клинического течения в зависимости от локализации
В теле человека расположены 24 межпозвонковых диска, и повреждение одного из них не всегда указывает на общее поражение позвоночника. Для точного предварительного диагноза врачу важно описать характер болей, их локализацию и сопутствующие симптомы (см. таблицу ниже). Полнота первичного анамнеза критична для точности диагностики и своевременного лечения.
Таблица. Клинические проявления при износе межпозвоночных дисков в различных отделах позвоночника.
| Отдел позвоночника | Возможные симптомы (кроме болевых ощущений) |
|---|---|
| Шейный | Головные боли, колебания артериального давления, стреляющие боли в руках. При спазме позвоночной и базилярной артерий могут возникать шум в ушах, головокружение, нарушения зрения (ряби, мушки перед глазами, размытость контуров). |
| Грудной | Боли в грудной клетке, в области сердца (иногда – по типу стенокардии), в эпигастральной зоне под мечевидным отростком. Неприятные ощущения часто проявляются как жжение или покалывание, особенно в покое и во время сна. |
| Поясничный | Хроническая ноющая боль в пояснице и области таза с возможной иррадиацией в ноги и ягодицы. При осложнениях могут наблюдаться нарушения дефекации и мочеиспускания. |
Межпозвоночные диски играют ключевую роль в поддержании здоровья позвоночника, и их повреждение может вызывать значительные проблемы. Многие люди, столкнувшиеся с этой проблемой, делятся своим опытом лечения. Одни отмечают, что консервативные методы, такие как физиотерапия и мануальная терапия, помогли им значительно уменьшить боль и восстановить подвижность. Другие же рассказывают о необходимости хирургического вмешательства, когда традиционные методы не принесли облегчения. Важно отметить, что подход к лечению индивидуален и зависит от степени повреждения дисков. Многие пациенты подчеркивают значимость комплексного подхода, включающего не только медицинские процедуры, но и изменение образа жизни, укрепление мышечного корсета и регулярные физические нагрузки. Общая рекомендация — не откладывать визит к врачу и следовать его рекомендациям, чтобы избежать осложнений и улучшить качество жизни.

Диагностика
Боль в спине не всегда связана с дегенерацией межпозвоночных дисков, но для улучшения качества жизни важно определить источник дискомфорта. Рекомендуется обратиться к специалисту. Заболевания позвоночника диагностирует и лечит вертебролог. Если такого врача нет в местной поликлинике, можно записаться к хирургу, ортопеду или невропатологу. Участковый терапевт также может провести первичный осмотр и направить к нужным специалистам.
Стандартные диагностические процедуры для выявления деформаций позвоночника и изменений в межпозвоночных дисках включают:
- магнитно-резонансную томографию (МРТ);
- мультиспиральную компьютерную томографию;
- рентгенографию позвоночника;
- анализ крови на ревматоидные факторы;
- консультацию онколога для исключения злокачественных образований.
При наличии сопутствующих заболеваний могут потребоваться дополнительные методы диагностики, такие как миелография, электромиография, УЗИ органов малого таза и другие.
Методы лечения
При стирании межпозвоночных дисков лечение обычно носит профилактический характер. Терапия направлена на облегчение острых симптомов и болевого синдрома, восстановление подвижности и предотвращение ухудшения состояния.

Препараты
Медикаментозное лечение проводится по протоколу терапии острого остеохондроза и оправдано при выраженном болевом синдроме. В схему лечения обычно входят:
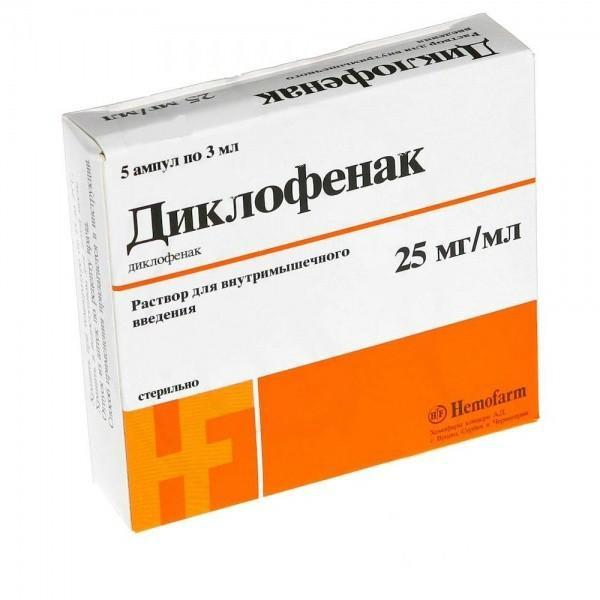
- нестероидные противовоспалительные средства для инъекций (например, «Мовалис», «Мелоксикам», «Нимесулид», «Диклофенак»);
- местные анестетики для паравертебральных или вагосимпатических блокад (например, новокаин, лидокаин);
- препараты для улучшения микроциркуляции, восстанавливающие кровоснабжение поврежденных дисков («Трентал», «Актовегин»);
- витамины и витаминоподобные средства для предотвращения дистрофии хрящевой ткани («Кальцемин», «Кальция глюконат», «Магне B6», «Мильгамма»);
- хондропротекторы («Дона», «Терафлекс»).
В некоторых случаях врач может рекомендовать курсовое лечение иммуномодуляторами, но решение о необходимости такой терапии принимает только специалист.
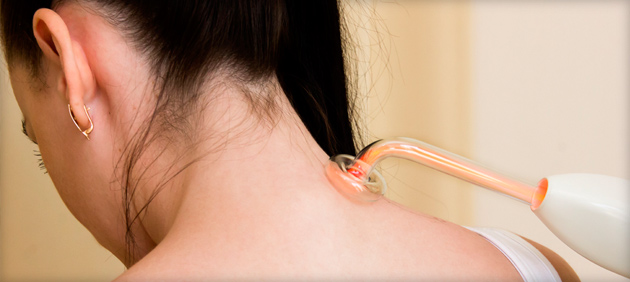
Физиопроцедуры
Физиотерапия — ключевой элемент лечения заболеваний позвоночника. Тепловые и магнитные воздействия улучшают кровообращение, активизируют лимфатический поток и восстанавливают мышечный тонус, что часто связано с болями в спине. Наиболее эффективные процедуры при дегенеративных изменениях межпозвонковых дисков:
- электрофорез;
- магнитотерапия;
- индуктотермия;
- дарсонвализация;
- лазеротерапия;
- гидромассаж;
- парафиновые и озокеритовые аппликации;
- иглорефлексотерапия;
- грязелечение.
Для восстановления хрящевой ткани физиотерапевтические процедуры назначаются курсами по 7-10 сеансов с перерывом 2-4 недели. В общей сложности может потребоваться 2-3 курса лечения.
Важно! Иглорефлексотерапию не следует сочетать с другими методами физиотерапии.
Массаж
Массаж спины при заболеваниях межпозвоночных дисков улучшает микроциркуляцию крови в сосудах позвоночного канала, что способствует поступлению питательных веществ и кислорода в поврежденную хрящевую ткань. Он также прорабатывает мягкие ткани вокруг позвоночника (мышцы, сухожилия, связки) и устраняет застойные явления, возникающие из-за недостатка физической активности.
Курс массажа включает 5-10 сеансов с интервалом 2-3 дня, чтобы мышцы успели восстановиться и адаптироваться.
Лечебная физкультура и гимнастика
Застой крови в мышцах рядом с позвоночником — одна из основных причин дистрофии межпозвонковых дисков. Поэтому лечебная физкультура важна в лечении остеохондроза и других дегенеративных заболеваний позвоночника. Индивидуальный комплекс упражнений разрабатывает медицинский специалист, а первые тренировки проходят в больнице или поликлинике в оборудованном зале. После освоения техники выполнения упражнений пациент может заниматься самостоятельно дома.
Рекомендуемая длительность тренировок — 20-25 минут. Перед началом важно провести легкую разминку для разогрева мышц. Заниматься следует 4-5 раз в неделю минимум три месяца.
Совет! На состояние позвоночника, особенно межпозвоночных дисков, положительно влияют плавание, пешие прогулки, растяжка и аквааэробика.
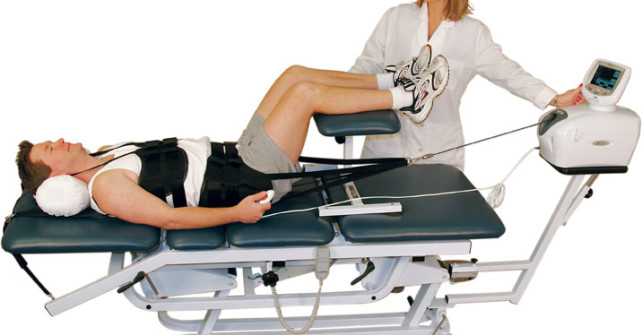
Тракционная терапия
Это направление мануальной терапии включает длительное вытяжение позвоночника и окружающих мышц. Вытяжение увеличивает пространство между позвонками, что снижает давление на межпозвоночные диски и помогает предотвратить их износ.
Первые сеансы могут вызывать дискомфорт, но с каждой процедурой интенсивность болей будет снижаться. Нормально, если болезненные ощущения сохраняются 1-2 дня после сеанса. Если боль не утихает в течение 5-7 дней, следует обратиться к специалисту, так как неправильное воздействие на позвоночник может привести к серьезным последствиям.
Что делать, если стерты межпозвонковые диски: полезные советы
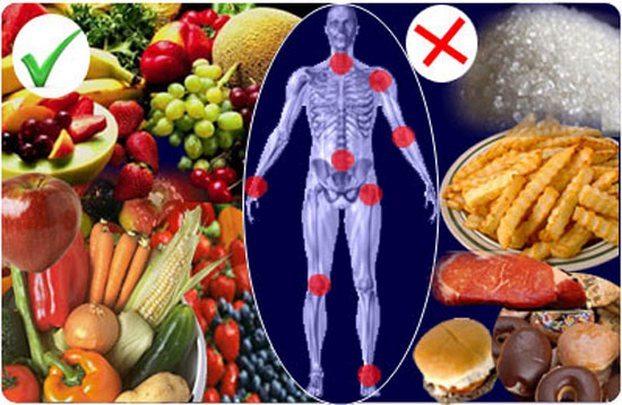
Дегенерацию, истончение и обезвоживание межпозвоночных дисков можно предотвратить, следуя рекомендациям специалистов по образу жизни, режиму и питанию.
- Вода — основная часть межпозвоночного диска, поэтому важно соблюдать режим питья. Рекомендуемая норма — 30 мл на каждый килограмм веса.
- Для замедления остеохондроза необходимо получать достаточное количество витаминов и полезных веществ. Рекомендуется принимать витаминно-минеральные комплексы (по рекомендации врача) и включать в рацион продукты, богатые витаминами: фрукты, зелень, ягоды, овощи, орехи, а также качественное мясо и рыбу.
- Утреннюю зарядку и специальные лечебные упражнения следует выполнять ежедневно.
- Если есть вредные привычки (курение, алкоголизм), важно обратиться к специалистам для лечения, так как хроническая интоксикация негативно сказывается на усвоении веществ, необходимых для поддержания упругости межпозвоночных дисков.
- Матрас и подушка должны иметь анатомическую форму и среднюю жесткость.
Для своевременного выявления осложнений рекомендуется проходить плановое обследование дважды в год. При появлении тревожных симптомов, таких как сильные боли в спине, следует немедленно обратиться к врачу.
Видео – Межпозвоночный диск
Межпозвоночные диски служат амортизаторами для осевого скелета и влияют на функционирование опорно-двигательной системы. Износ дисков чаще всего вызван остеохондрозом. Лечение этой патологии проводится по стандартным схемам для острых и хронических дегенеративно-дистрофических заболеваний позвоночника. Прогноз благоприятен только при строгом соблюдении рекомендаций врачей и внимательном отношении к здоровью. Дегенерация позвоночника необратима, и лечение направлено на предотвращение прогрессирования и рецидивов.
Вопрос-ответ
Какие симптомы могут указывать на стертые межпозвоночные диски?
Симптомы могут включать боль в спине, онемение или покалывание в конечностях, слабость мышц, а также ограничение подвижности. Важно обратиться к врачу при появлении этих признаков для своевременной диагностики и лечения.
Каковы основные методы лечения стертых межпозвоночных дисков?
Основные методы лечения включают консервативные подходы, такие как физиотерапия, медикаментозная терапия и мануальная терапия. В более сложных случаях может потребоваться хирургическое вмешательство для восстановления функции дисков.
Как можно предотвратить стертые межпозвоночные диски?
Для предотвращения стертых межпозвоночных дисков рекомендуется поддерживать правильную осанку, заниматься регулярной физической активностью, избегать чрезмерных нагрузок на спину и следить за своим весом. Также полезно выполнять упражнения для укрепления мышц спины.
Советы
СОВЕТ №1
Обратитесь к врачу для точной диагностики. Прежде чем начинать любое лечение, важно пройти полное медицинское обследование, чтобы определить степень повреждения межпозвоночных дисков и исключить другие возможные причины боли.
СОВЕТ №2
Регулярно выполняйте упражнения для укрепления мышечного корсета. Упражнения на растяжку и укрепление спины помогут поддерживать здоровье позвоночника и снизить нагрузку на межпозвоночные диски. Консультируйтесь с физиотерапевтом для составления безопасной программы тренировок.
СОВЕТ №3
Следите за осанкой и ergonomics. Правильная осанка при сидении и стоянии, а также использование эргономичной мебели помогут снизить нагрузку на позвоночник и предотвратить дальнейшее ухудшение состояния дисков.
СОВЕТ №4
Не игнорируйте симптомы и не занимайтесь самолечением. Если вы испытываете постоянную боль или дискомфорт, важно обратиться к специалисту. Самолечение может привести к ухудшению состояния и серьезным осложнениям.