Причины
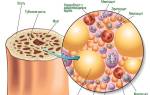
При данном заболевании воспаляется межпозвоночный диск, что со временем затрагивает и костную ткань, а в конечном итоге — костный мозг.
Воспалительный процесс возникает, когда иммунная система не справляется с защитой от вирусов и инфекций. Патогены проникают в ткани позвоночника, где начинают развиваться, сначала образуя гнойные очаги, а затем могут привести к остеомиелиту и сепсису.
Причины инфекционных поражений позвоночника включают:
- холецистит;
- сальпингоофорит;
- простатит;
- патологии мочевыделительной системы (цистит, почечная недостаточность, пиелонефрит);
- наличие инородного тела в мягких тканях;
- абсцессы или фурункулы вблизи позвоночника.
Инфекция может проникать через кожу по следующим причинам:
- Хирургические вмешательства (например, удаление межпозвоночной грыжи, замена позвонка).
- Через кровеносную систему. Если в организме уже есть инфекция, она может попасть в позвоночник и заразить диск.
- Травмы хрящевой ткани.
- Микротрещины в межпозвоночном диске на фоне остеохондроза.
Существует также неспецифический спондилодисцит, вызванный определенными микроорганизмами:
- стрептококки;
- стафилококки;
- клебсиеллы.
В редких случаях заболевание может быть вызвано бледной трепонемой или туберкулезной палочкой.
Спондилодисцит позвоночника представляет собой воспалительное заболевание, затрагивающее межпозвоночные диски и окружающие их структуры. Врачи отмечают, что основными симптомами являются сильные боли в спине, ограничение подвижности, а также возможные неврологические проявления, такие как онемение или слабость в конечностях. Важно своевременно обратиться к специалисту, так как запущенные случаи могут привести к серьезным осложнениям.
Лечение спондилодисцита, по мнению врачей, должно быть комплексным. Оно включает в себя антибиотикотерапию, если заболевание вызвано инфекцией, а также противовоспалительные препараты для облегчения боли. В некоторых случаях может потребоваться хирургическое вмешательство для удаления гноя или некротических тканей. Врачи подчеркивают, что ранняя диагностика и адекватное лечение играют ключевую роль в восстановлении пациента и предотвращении рецидивов.

Признаки заболевания
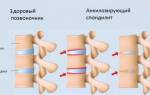
Воспалительные и дегенеративные процессы в тканях обычно наблюдаются на начальных стадиях заболевания. Эти изменения фиксируются в замыкательных пластинах, где формируется гнойный очаг, содержащий бактерии, ослабленные антитела и лимфоциты. Очаг стремится проникнуть внутрь фиброзного кольца и добраться до ядра.
В межпозвоночном диске создаётся повышенное давление, что приводит к выталкиванию жидкости наружу и усилению болевых ощущений. Это раздражает нервные окончания и спинномозговые корешки, передавая сигнал в головной мозг.
Со временем гной распространяется, что может вызвать дегенерацию сухожилий, надкостницы и связок.
Микроорганизмы разрушают клеточные мембраны, выделяя ферменты, что позволяет им питаться цитоплазмой и продуктами распада.
Если воспалительный экссудат попадёт в спинной мозг, возможны следующие проблемы:
- образование абсцесса в эпидуральном пространстве;
- распространение инфицированных клеток;
- сдавление нервных окончаний.
В процессе восстановления хрящевые ткани заменяются соединительными, что не восстанавливает функциональность межпозвоночного диска. Это может привести к образованию остеофитов, так как истончённые волокна создают условия для трения костей и накопления кальция остеобластами. Остеофиты могут расти до слияния с другими костными наростами, что приводит к сдавлению спинного мозга и возникновению следующих симптомов:
- сильные боли в спине;
- паралич конечностей;
- парестезии.
Заболевание начинается с повышения температуры, озноба и головной боли. Определив область дискомфорта, можно установить, какой отдел позвоночника поражён.
При блокировке нервных окончаний в позвонке S1, отвечающем за передачу электрических импульсов в мозг, возникают проблемы с движением ног и нарушается работа пищеварительной и выделительной систем. Спондилодисцит чаще всего локализуется в грудном отделе, тогда как аналогичные процессы в поясничных позвонках L1-L5 встречаются реже.
Патологические изменения в мягких тканях проявляются покраснением кожи и отёчностью в области поражения. Боль имеет тупой и ноющий характер, проявляясь приступами. Спазмы мышц могут влиять на осанку и ограничивать подвижность различных отделов позвоночника.
Заболевание может протекать в инкубационной форме, и его симптомы напоминают остеохондроз, спондилит, межпозвоночную грыжу и спондилоартрит.
Иммунная система не всегда активно реагирует на воспаление. Субфебрильная температура (до 38°C) не является полноценным признаком спондилодисцита.
| Симптом | Возможная причина (в контексте спондилодисцита) | Рекомендации/Лечение |
|---|---|---|
| Боль в спине (острая или хроническая, локализованная или иррадиирующая) | Инфекция межпозвонкового диска и прилежащих позвонков | Покой, обезболивающие препараты (НПВС), антибиотики (при подтвержденной инфекции), хирургическое вмешательство (в тяжелых случаях) |
| Ограничение подвижности позвоночника | Воспаление и боль в пораженном сегменте позвоночника | Физиотерапия, лечебная физкультура (после стихания острого воспаления) |
| Лихорадка, озноб | Системная реакция организма на инфекцию | Антибиотики, жаропонижающие препараты |
| Мышечный спазм | Защитная реакция организма на боль | Миорелаксанты, физиотерапия |
| Неврологические симптомы (онемение, слабость в конечностях) | Сдавление спинного мозга или нервных корешков воспалительным процессом | Хирургическое вмешательство (в случае компрессии), кортикостероиды |
| Повышенная СОЭ и СРБ | Воспалительный процесс | Лабораторные показатели для мониторинга эффективности лечения |
| Деформация позвоночника (в запущенных случаях) | Разрушение позвонков | Хирургическая коррекция (в тяжелых случаях) |
Классификация
В зависимости от типа воспалительного процесса выделяют несколько категорий.
Таблица № 1. Категории спондилодисцита.
| Категория | Описание |
|---|---|
| Инфекционный | Также известен как септический. Это наиболее распространённая форма заболевания. Обычно возникает из-за проникновения бактерий в ткань межпозвоночного диска. |
| Асептический | Неинфекционная форма заболевания. Появляется в результате дистрофии (уменьшения толщины) хрящевой ткани. |
| Послеоперационный | Как следует из названия, развивается в результате попадания вирусов и бактерий во время хирургического вмешательства или, что встречается крайне редко, из-за травмирования диска медицинским персоналом. |
Спондилодисцит позвоночника — это воспалительное заболевание, которое затрагивает межпозвоночные диски и прилегающие к ним позвонки. Люди, столкнувшиеся с этой проблемой, часто описывают симптомы как сильные боли в спине, которые могут иррадиировать в конечности. Также наблюдаются признаки воспаления, такие как отечность и покраснение в области поражения. В некоторых случаях может возникнуть лихорадка и общее недомогание.
Лечение спондилодисцита обычно включает в себя антибиотикотерапию, особенно если заболевание вызвано инфекцией. Важно также применять противовоспалительные препараты для облегчения боли. В тяжелых случаях может потребоваться хирургическое вмешательство для удаления инфицированных тканей или стабилизации позвоночника. Реабилитация и физиотерапия играют ключевую роль в восстановлении функции позвоночника и улучшении качества жизни пациентов.

Особенности недуга
Грудной и поясничный отделы позвоночника чаще подвержены спондилидисциту, чем шейный.
Существуют несколько характерных случаев этого заболевания:
- Микобактерия туберкулеза проникает в межпозвоночный диск из легочных тканей через кровеносные сосуды.
- Инфекция из органов мочевыделительной системы через сосуды достигает поясничного отдела, вызывая его заражение.
Спондилодисцит в сочетании с туберкулезом наблюдается более чем в половине случаев воспаления межпозвоночных дисков.
При диагностике врачи должны внимательно оценивать состояние пациента и результаты обследований, поскольку симптомы спондилидисцита схожи с проявлениями других заболеваний позвоночника, что затрудняет его выявление.
Последствия
Как и любое инфекционное заболевание, рассматриваемая проблема влияет на состояние позвоночника. Происходят следующие изменения:
- Воспаление хрящевой прослойки.
- Уменьшение амортизации межпозвоночного диска.
- Интенсивное трение соседних позвонков.
- Это трение вызывает сильную боль.
Сдавленные нервные окончания приводят к невыносимой боли, независимо от активности человека. Даже в покое может возникать дискомфорт, особенно на запущенной стадии заболевания. Раздражение нервов, потерявших связь с конечностями, может вызвать потерю чувствительности и онемение. У пациента могут наблюдаться постоянные судороги, слабость и атрофия мышц.
Инфекционные заболевания опасны возможностью сепсиса – заражения крови. Это происходит следующим образом:
- Патогенные бактерии задерживаются в тканях и костях.
- Оболочки остеофитов разрушаются.
- Костные ткани становятся тонкими и хрупкими.
- Глубокие участки подвергаются болезни.
- Воспаление становится хроническим.
- Объем гнойных масс увеличивается.
- Формируется абсцесс.
- Инфекция распространяется через кровь.
Важно! Запущенная форма сепсиса может привести к летальному исходу, но это можно предотвратить при своевременном и адекватном лечении.

Диагностика
Процесс выявления заболевания в медицинских учреждениях включает два ключевых этапа:
- первичный осмотр;
- инструментальная диагностика.
Квалифицированный врач начинает с анамнеза, расспрашивая пациента о травмах и возможных путях заражения. Важно подробно рассказать о перенесенных операциях, особенно связанных с позвоночником (например, удаление грыжи, наличие протрузии или замена позвонка).
После сбора анамнеза назначаются диагностические процедуры.
- Рентгенография. Этот метод не дает четких результатов для мягких тканей, так как спондилидисцит на снимках может выглядеть размыто, что затрудняет диагностику.
- Компьютерная томография. Предоставляет детализированное изображение, позволяя выявить и оценить размеры абсцесса на трехмерной модели.
- Магнитно-резонансная томография. Наиболее распространенная процедура благодаря безопасности и высокой чувствительности. МРТ показывает костные структуры черным цветом, а мягкие ткани – в оттенках серого и белого, что помогает обнаружить мелкие образования, такие как узелковые структуры.
- Пункция воспалительного очага. Эффективный метод для получения точных результатов через микробиологические исследования, позволяющие выявить бактерии, их популяции и устойчивость к антибиотикам.
Также берется кровь для общего анализа с целью выявления возбудителя заболевания. Это достигается с помощью следующих тестов:
- Тесты на иммунный ответ. Проверяют уровень лейкоцитов и скорость оседания эритроцитов, а также уровень С-реактивного белка, повышение которого указывает на воспаление.
- Реакция Пирке. Этот анализ помогает выявить или исключить вторичный туберкулез как основную причину заболевания.
Лечение
После диагностики спондилодисцита врач разрабатывает план лечения, который включает:
- лекарственные препараты;
- физиотерапевтические процедуры;
- специальное питание.
Пациенту также рекомендуются занятия лечебной физкультуры и массаж.
Рассмотрим каждый из этих аспектов подробнее.
Медикаментозное лечение
Лечение спондилодисцита, как острого, так и хронического, начинается с медикаментов и ограничения физической нагрузки на позвоночник.
Для уничтожения патогенных микроорганизмов назначают антибиотики широкого и узкого спектра действия.
Курс лечения продолжается минимум две недели.
В процессе терапии могут быть назначены следующие группы препаратов:
- Анальгетики. Устраняют боль и улучшают общее состояние. Примеры: «Темпалгин», «Трамадол», «Юниспаз».
- Нестероидные противовоспалительные препараты (НПВС). Облегчают боль, снижают температуру и воспаление. Врач может назначить «Индометацин», «Кетонал», «Ибупрофен».
- Новокаиновая блокада. Снижает боль более эффективно, чем анальгетики и НПВС, но должна выполняться квалифицированным специалистом.
- Миорелаксанты. Расслабляют мышцы в области поражения и уменьшают дискомфорт. Эффективные препараты: «Флексен», «Мидокалм».
- Антибиотики широкого спектра. Уничтожают опасную микрофлору. Используются «Амикацин», «Цефтриаксон».
- Хондропротекторы. Способствуют восстановлению хрящевой ткани. Примеры: «Артралгон», «Хондрозамин».
Диета
В процессе лечения необходимо соблюдать строгую диету, включая продукты, богатые кальцием:
- молочные изделия: творог, сыр, молоко, сметана, кефир;
- орехи.
Рекомендуется увеличить потребление фруктов и овощей, насыщенных витаминами. Разрешены свежевыжатые соки и крупяные изделия.
Кофеин и алкоголь следует полностью исключить на время терапии.
Физиотерапия
Процедуры физиотерапии применяются только после завершения острого периода болезни и начала реабилитации.
Методы физиотерапевтического лечения безопасны и улучшают кровообращение, уменьшая воспаление.
Среди эффективных способов терапии выделяются:
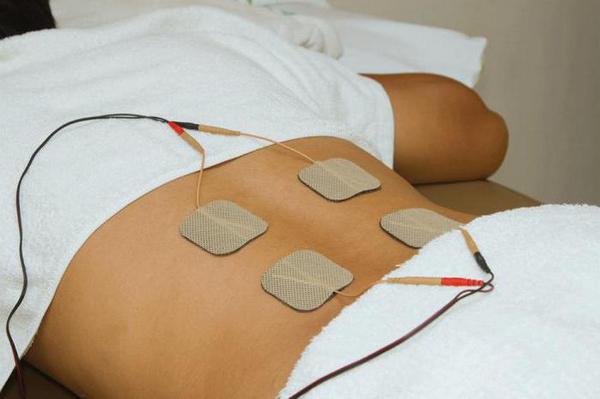
- Электрофорез с гидрокортизоном. Это часто назначаемая процедура в неврологии. Гидрокортизон уменьшает отёки, снимает воспаление и облегчает боль. Электрический импульс во время процедуры способствует быстрому проникновению препарата в глубокие слои тканей.
- Магнитотерапия. Прибор создает магнитное поле, стимулирующее пораженные участки позвоночника, что помогает уменьшить болевой синдром и снизить уровень воспаления.
Видео — Что такое магнитотерапия?
Пожалуйста, вставьте текст, который вы хотите переписать, и я с радостью помогу вам!
Гимнастика и массаж
Пациентам со спондилодисцитом следует ограничить физическую активность, чтобы избежать осложнений.
Физические упражнения из программы лечебной гимнастики можно начинать только после начала восстановления и с разрешения врача. ЛФК укрепляет позвоночник и повышает его гибкость. Аквааэробика, плавание и спортивная ходьба также полезны.
Упражнения ЛФК выполняются в различных положениях. Если возникает дискомфорт, занятия можно проводить в положении лежа, но это редкость, так как врач разрабатывает индивидуальный комплекс.
Сеансы массажа также полезны, так как улучшают кровообращение и обмен веществ в пораженной области, ускоряя выздоровление. Во время массажа можно использовать специальные мази для снятия воспаления и уменьшения боли.
Массаж должен проводить квалифицированный специалист с опытом, и его выполнение допускается только с согласия лечащего врача.
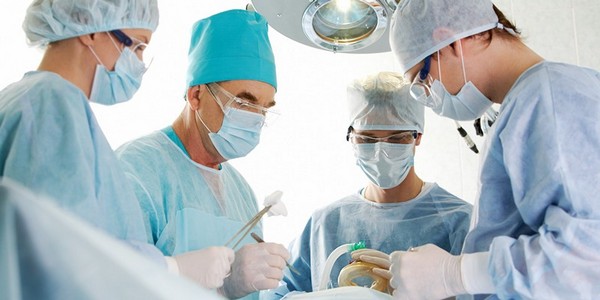
Операции при спондилодисците
При заболеваниях с воспалением позвоночника хирургическое вмешательство требуется редко — в 25% случаев.
Аспирация экссудата — одна из простых операций, проводимая в межпозвоночном пространстве. Ламинэктомия, удаляющая частично костные ткани, также относится к несложным процедурам. Это освобождает нервные окончания от давления.
Давление на нервные окончания — основная причина для хирургического вмешательства.
Дискэктомия и корпэктомия — операции по удалению поражённых костных тканей. Во время этих процедур врач устанавливает имплантаты из реберных или подвздошных костей, что запускает регенерацию хрящевой ткани и снижает давление на повреждённые позвонки. Сроки восстановления варьируются и зависят от стадии заболевания, в среднем лечение занимает от трёх месяцев до полугода.
Видео — Как выглядит дискэктомия?
В реабилитации после операции пациентам назначают терапию с медикаментами для борьбы с интоксикацией.
При неврологических заболеваниях органов таза, например, недержании мочи или кала, может быть рекомендована капельница с метронидазолом или аналогичным препаратом.
После хирургического вмешательства позвоночник обычно фиксируется специальными устройствами для обеспечения неподвижности.
Профилактика
Чтобы снизить риск повторного появления спондилодисцита, следуйте этим рекомендациям:
- Регулярные физические упражнения для поддержания гибкости позвоночника.
- Корректировка питания: включайте продукты, богатые витаминами и минералами.
- Своевременное лечение любых заболеваний.
- Укрепление иммунной системы.
- Избегайте переохлаждения.
- Практикуйте контрастный душ для улучшения общего состояния здоровья.
Не забывайте о регулярных осмотрах у врачей. Это поможет своевременно оценить здоровье и выявить проблемы на ранних стадиях, что упростит их решение.
Прогноз
При своевременном начале лечения и поддержке опытных специалистов прогноз для пациента положительный. Основную роль в этом процессе играет антибактериальная терапия, которая эффективно борется с инфекционным спондилодисцитом. После завершения курса лечения и реабилитации большинство пациентов возвращаются к обычной жизни.
Однако в случае туберкулёзной формы спондилодисцита предсказать исход заболевания сложнее. Лечение этой разновидности болезни представляет собой серьезную задачу, и результаты могут быть непредсказуемыми.
Заключение
Спондилодисцит — серьезное заболевание позвоночника, часто приводящее к тяжелым последствиям и ограничению подвижности, что ухудшает качество жизни пациента.
Лечение обычно комплексное: включает прием лекарств, физиотерапию и соблюдение диеты. В редких случаях консервативные методы оказываются неэффективными, и требуется хирургическое вмешательство.
Своевременное обращение к специалисту помогает избежать нежелательных последствий и сохранить здоровье.
Вопрос-ответ
Как болит спондилодисцит?
Симптомы и признаки: дискомфорт или боль при ходьбе, в том числе в пятках; боль при наклоне вперед или выпрямлении; ослабление двигательных функций конечностей; повышение температуры; снижение аппетита; другие признаки воспалительного процесса.
Каков уровень смертности от спондилодисцита?
Результаты. В общей сложности 3975 пациентов соответствовали нашим критериям включения, что привело к уровню госпитальной летальности 0,9%. Группа летальных исходов была значительно старше (70,86 лет против 58,74 лет по сравнению с группой выживания); при этом плановая госпитализация встречалась чаще (p < 0,001) при аналогичном гендерном распределении.
Сколько живут со спондилодисцитом?
В 60-70% случаев боли в пояснице при асептическом спондилодисците сохраняются длительное время (от 2 лет до нескольких десятилетий).
Советы
СОВЕТ №1
Обратите внимание на симптомы. Если вы испытываете постоянную боль в спине, особенно в сочетании с лихорадкой, потерей веса или нарушением функции конечностей, не откладывайте визит к врачу. Раннее выявление спондилодисцита может значительно улучшить прогноз лечения.
СОВЕТ №2
Следите за своим образом жизни. Поддержание здорового веса, регулярные физические упражнения и правильная осанка могут помочь снизить риск развития заболеваний позвоночника, включая спондилодисцит. Убедитесь, что ваша физическая активность не вызывает дополнительной нагрузки на спину.
СОВЕТ №3
Не пренебрегайте назначениями врача. Если вам поставили диагноз спондилодисцит, строго следуйте рекомендациям по лечению, включая прием антибиотиков и, при необходимости, физиотерапию. Это поможет избежать осложнений и ускорит процесс выздоровления.
СОВЕТ №4
Ищите поддержку. Общение с другими людьми, которые сталкиваются с подобными проблемами, может быть полезным. Рассмотрите возможность присоединиться к группам поддержки или форумам, где можно обмениваться опытом и получать советы по управлению состоянием.